Замена голеностопного сустава
Как проходит эндопротезирование голеностопного сустава
Эндопротезирование голеностопного сустава по квоте доступно только инвалидам. Операция выполняется во всем мире на протяжении двух десятилетий, но реже, чем эндопротезирование тазобедренного и коленного сустава. Артрозы голеностопа часто возникают после травмы. Артродез или сращение костей было «золотым стандартом» лечения, что приводит к ограничению подвижности ступни, утрате проприоцепции. Современные эндопротезы сохраняют полную функциональность ступни, но имеют ряд особенностей.
Суть операции
Артроз лодыжки развивается после травмы или деформации, потому до проведения замены сустава нужно разобраться со всеми сопутствующими патологиями. Голеностопный сустав, управляемый икроножной мышцей, самой выносливой в теле человека рассчитан на огромные нагрузки. Он выдерживает вес тела, но благодаря согласованности работы мышц вокруг других суставов и правильного падения центра тяжести. Сгибание и разгибание стопы начинает и завершает основное жизненно важное движение – шаг.
Проблема эндопротезирования состоит в том, что часто замена элементов суставов не решает проблему. Восстановление голеностопа – это применение конструкции, которые должны функционировать в течение длительного периода. Исход операции во многом зависит от умения хирурга, который обязательно исправляет предыдущие травматические состояния.
Тонкости анатомии лодыжки, особенности ее деформаций учитываются для достижения баланса. Голеностопный сустав представляет собой «вилку» из двух костей, в паз которых входит таранная кость.
Связочный и мышечный аппарат влияет на функцию сустава. Перед эндопротезированием хирург должен разобраться в причинах износа хряща, исправить деформации, связанные с переломами или вывихами. Без предварительного вмешательства протезы служат недолго.
Хирургу нужно оценить визуально все нарушения в функции суставов нижней конечности, поскольку стопа может быть отправным и конечным пунктом многих дисфункций. Исправление существующих дефектов необходимо для того, чтобы держать сустав в вертикальном положении. Иногда требуется остеотомия большеберцовой и пяточной кости, работа со средней частью стопы – плоскостопием, замена сухожилий и прочее.
Результаты замены голеностопа были проанализированы многочисленными исследованиями: пятилетняя безотказная работа протеза достигает 92,7%. К наиболее распространенным осложнениям относится медленное заживление ран, перелом латеральной и медиальной лодыжек. Частота побочных эффектов снижается с компетенцией хирурга.
Показания и противопоказания
Точных показаний для протезирования голеностопного сустава не существует. Вмешательство подходит людям со здоровым иммунитетом, нормальными сосудами и плотностью костной ткани. Условием успеха является хороший баланс стопы и лодыжки, что встречается крайне редко. Люди с тяжелым артрозом голеностопа, которым не помогли консервативные методы, обычно плохо переносят артропластику. Им требуется процедура артродеза или сращение сустава.
Эндопротезирование противопоказано в следующих случаях:
- при выявлении неврологических причин дегенеративных поражений суставов;
- инфекциях;
- при асептическом некрозе таранной кости;
- рассекающем остеохондрите;
- неправильным положении задней части стопы — лодыжки;
- при чрезмерной гипермобильности или повреждениях мягких тканей;
- снижении чувствительности или объема движений в нижних конечностях.
При ревматоидном артрите воспалительные процессы проявляются отеком, деформациями сустава. На первом и втором году заболевания происходит эрозия суставов, что визуализирует рентген.
У больных сахарным диабетом может развиваться подагрический артрит в голеностопном суставе из-за накопления кристаллов мочевой кислоты. Симптоматический артрит лодыжки в конечной стадии деформации требует эндопротезирования. Но чаще в замене сустава нуждаются пациенты с посттравматическими переломами или деформациями.
Молодым людям потребуется повторное эндопротезирование, поскольку протезы изнашиваются через 10-15 лет. Пациенты с невропатическими заболеваниями, такими как диабет, травмы нервов и мышц, не получат облегчения от замены сустава. Аваскулярной некроз голени – противопоказание к установке протеза.
Пациенты должны быть достаточно физически активными, чтобы оправдать тяжелую операцию. Однако молодым людям наоборот предстоит ограничивать активность, отказываться от бега и прыжков.
Противопоказания также включают: активный инфекционный процесс, заболевание периферических сосудов, недостаточная поддержка мягких тканей, остеопороз, артропатия Шарко, остеонекроз голени.
Выбор эндопротеза
На протяжении 30-летнего периода протезирования голеностопа сменилось несколько поколений имплантатов:
- Первое поколение имело ограниченную конструкцию с двумя компонентами, фиксировались с помощью цемента к таранной кости. Протезы часто приводили к разрыхлению кости, просадке, механическим повреждениям.
- Второе поколение состоит из двух компонентов с полиэтиленовой поверхностью в таранной и большеберцовой частях. В этих протезах не использовалась цементная фиксация, что облегчало приживаемость компонентов.
- Третье поколение характеризуется добавлением третьего компонента – своеобразного «подшипника» или мениска. В конструкции уделяется внимание связкам для сохранения стабильности, необходимости анатомической балансировки после имплантации и минимальной резекции кости.
На заметку! Цементированные конструкции приводили к осложнениям и утрате функции стопы. Новые – восстанавливают функциональность.
Исследования не показали существенных различий в показателях долговечности или функции различных марок современных имплантатов. Средний уровень осложнений составляет 10% по всему миру.
Существует несколько подходов к классификации протезов:
- По количеству осей движений: связанные – одна ось движения, большая стабильность, но высокий процент болевых синдромов; несвязанные – многоосевые протезы снижают нагрузку на место крепление имплантата.
- По способу движения: одноосные и многоосные. Последние позволяют поддержать супинацию и пронацию стопы.
К наиболее популярным эндопротезам относятся: Star, Agility, Inbone. Их сравнительная характеристика не показала преимуществ и недостатков в функции.
Квота и особенности получения
Основанием для получения квоты является индивидуальная программа реабилитации. Она составляется только при оформлении инвалидности, группа которой позволяет компенсировать затраты на установку протеза.
Существует два условия для покрытия стоимости эндопротезирования:
- Оформление инвалидности до 1 января 2015 года дает основание на операцию за счет бюджета. Выдается фиксированная сумма в 160 тыс. рублей.
- При оформлении инвалидности после указанного срока — в таком случае покупка эндопротеза покрывается за счет полиса обязательного медстрахования.
По законодательству эндопротезы не входят в список реабилитационных средств, которые представляются инвалидам бесплатно. Процедура возмещения стоимости операции по страховому полису не продумана окончательно.
Индивидуальную программу реабилитации разрабатывают после медико-социальной экспертизы, где рассматривается вариант включения устройства в процедуру. С 2015 года на получение эндопротеза претендуют пациенты с ограниченной функцией голеностопа. Но даже анкилоз (фиксация ступни в разгибании или сгибании) не является поводом для бесплатного протезирования. Каждый случай инвалидности рассматривается индивидуально.
Ход операции
Для выполнения эндопротезирования пациента размещают, лежа на спине, со слегка приподнятыми бедрами. На проксимальной части бедра накладывается жгут для ограничения кровотока. По центральной линии сустава выполняется разрез длиной 10 см, чтобы раскрыть анатомические структуры. Происходит осмотр сустава, поиск нервов и сухожилий для того, чтобы защитить и не травмировать их во время вмешательства.
Особое внимание уделяют малоберцовым нервам, передней большеберцовой мышце и разгибателю большого пальца. Структуры важны для правильного выравнивания таранной и большеберцовой кости, баланса мягких тканей, чтобы протез функционировал полноценно.
Одновременно производится очистка остеофитов, исправление других дефектов, которые могут влиять на нестабильность голеностопа. В зависимости от естественного угла голеностопного сустава (варусная или вальгусная) большеберцовая кость может располагаться медиально или латерально. При установке протеза производится резекция, чтобы выровнять голень относительно стопы.
После исправления костей сустава и выравнивания лодыжек, проверяются другие компоненты для поддержания стабильности. При ограничении разгибания стопы требуется работа над ахилловым сухожилием. Проводится реконструкция связок на латеральной и медиальной сторонах лодыжки. При плоско-вальгусной деформации проводится подтаранный артроэрез.
Реабилитация
Пациентам, которые прошли полную замену сустава из-за травмы, вызвавшей ограничение подвижности, боль и нарушение ходьбы, накладывают гипсовую повязку. Стабильность голеностопа определяется состоянием костного, связочного и мышечного аппарата.
Гипс накладывают сразу после ушивания послеоперационной раны на шесть недель. Нога постоянно должна находиться на возвышении. Реабилитацию начинают с дыхательных и антитромботических упражнений в положении лежа. Затем пациента усаживают со свисающими с кровати ногами на несколько минут. При появлении сильной боли необходимо прилечь. Адаптация к вертикальному положению происходит в первую неделю после операции.
После допускается ходьба с помощью костылей или ходунков, при этом прооперированная нога не касается пола. Двигаться нужно не менее 10-15 минут. Гипс ограничивают физиотерапевтические процедуры на стадии реабилитации. Время иммобилизации зависит от первоначального состояния сустава – от 1,5 недель до 2 месяцев. После гипс заменяют ортезом, который позволяет проводить физиотерапию.
Лазером достигается обезболивание и биостимуляция для заживления тканей. При сохранении отечности подключают лимфатический дренаж, криотерапию.
После планового снятия гипса начинается работа над подвижностью голеностопа. Используются активно-пассивные упражнения в сагиттальной плоскости. Боль при этом должна быть переносимой. Перед началом ЛФК проводится криотерапия, массаж для мягкого растяжения ахиллова сухожилия. Иногда требуется тракция с небольшим весом на 2-5 минут в сутки, если образовалась контрактура. Процедура проводится 2-3 раза в день.
К активным движениям приступают, когда достигается безболезненный диапазон движений. Для правильной ходьбы необходимо, чтобы стопа сгибалась на 20 градусов и разгибалась на 15 градусов. Выполняются упражнения для икроножной и камбаловидной мышц в положении лежа и сидя. При увеличении мышечной силы добавляют сложность с помощью резиновых лент-эспандеров. Затем пациента переводят в положение стоя, тренируя подъемы на носки. Диапазон движения усиливается с помощью постизометрической релаксации сгибателей и активных упражнений на разгибатели голеностопного сустава.
Упражнения на супинацию и пронацию добавляют, когда достигается полное активное сгибание и разгибание стоп. Порядок реабилитационных упражнений соблюдают строго, чтобы не допустить дестабилизации сустава и смещения протеза. При появлении боли во время полной нагрузки конечности нужно использовать костыли, ортезы для поддержки.
На заметку! После полной замены голеностопного сустава функция ступни восстанавливается через год после операции.
Примерная стоимость и отзывы
Цену протеза определяет сложность конструкции, изготовитель и место установки, которое влияет на стоимость фиксирующих и других дополнительных материалов. Операции в России и Украине проводят за 2500-4000 долларов, а в Европе цены начинаются от 10 тыс. долларов. Необходимо ориентироваться на опыт клиники в подобных вмешательствах, поскольку опыт хирурга важен для результата. Он должен разбираться в биомеханике движений. Отзывы о замене голеностопного сустава от врачей и пациентов – противоречивы, поскольку операции очень редки. Многие хирурги советуют выполнять артродез из-за плохой функциональности протезов.
Заключение
Эндопротезирование голеностопного сустава проводится редко из-за сложности подбора конструкции. Зачастую протезы изнашиваются, поскольку другие факторы дисфункции стопы не устраняются операцией. Пациентам требуется длительная реабилитация, отказ от многих видов активности после установки эндопротеза.
Эндопротезирование голеностопного сустава
Голеностоп – сложный сустав, который со временем может утратить свою функциональность. Если ситуация достаточно серьезная, можно требоваться оперативное вмешательство и эндопротезирование голеностопного сустава. Суть метода заключается в замене непригодных частей сустава частично или полностью.
Голеностопный сустав служит для соединения голени и стопы. Именно он отвечает за стабильность опоры, амортизацию при прыжках, ходьбе, нагрузках, правильность движения нижних конечностей. Благодаря голеностопы человек может ходить по неровным и наклонным поверхностям, прыгать, становиться на носочки.
Современные эндопротезы отличаются высокой функциональностью, инновационными материалами и высокотехнологичными методами изготовления. Искусственная конструкция способна полностью заменить поврежденные элементы за счет идентичного натуральному суставу строения. Это и грает решающую роль в успехе. Протез может служить 15 и более лет при условии правильной установки и эксплуатации.
Показания к проведению операции
Протезирование голеностопного сустава применяется в случаях, когда консервативное лечение не способно решить проблему. Так происходит, когда основные элементы конструкции не могут выполнять свои функции за счет износа, дегенеративных изменений, травм. Решение о необходимости протезирования принимается строго индивидуально в зависимости от клинической картины. Основными показаниями к проведению эндопротезирования голеностопа являются:
- Нарушение подвижности, которое снижает качество жизни пациента.
- Непроходящие боли.
- Наличие образований, кист, подлежащих удалению и нарушающих функции сустава.
- Деформация и разрастание костей.
- Критическое сужение суставной щели.
- Артроз, артрит, дегенеративные изменения.
- Тяжелые переломы.
Противопоказания
Вмешательство нельзя осуществить в ряде случаев:
- При наличии воспалений в области сустава.
- В периоды обострений иммунных и других патологий.
- При острых инфекциях.
- При декомпенсации кровотока в нижних конечностях.
- При сильной деформации сочленений.
- При тяжелом остеопорозе.
- При отсутствии лодыжки.
- При болезни Шарко.
Решение о проведении операции проводится индивидуально в таких случаях:
- Пожилым пациентам.
- Пациентам с лишним весом.
- При онкологических заболеваниях.
- При расстройствах психики.
- При других хронических патологиях.
Состояние пациента оценивается и выносится решение о целесообразности оперативного вмешательства. В любом случае потенциальная польза операции сопоставляется с возможным вредом здоровью пациента.
Подготовка
Грамотная подготовка оказывает сильнейшее влияние на успех операции. Поэтому важно выполнять все рекомендации неукоснительно и своевременно. Минимальный набор подготовительных мероприятий включает:
- Прохождение стоматологического лечения, если оно требуется. Это поможет избавиться от потенциального источника инфекции.
- Клинические анализы. Состояние крови и мочи поможет определить наличие возможных проблем в организме и противопоказаний к оперативному лечению.
- Физическая подготовка.
- Повышение иммунитета.
- Снижение веса пациента, если это требуется.
- Организация пространства для реабилитации, которая потребуется.
Общее время подготовки может занимать около полугода.
Как проходит операция
Операция может проводиться под общим или спинальным наркозом. При спинальной анестезии пациент находится в сознании, но не чувствует тела ниже точки ведения анестетика. Вмешательство предполагает несколько шагов:
- Разрез, визуальный осмотр сустава, избавление от ненужных тканей.
- Замещение костей сустава биосовместимыми имплантами.
- Цементная или другая фиксация импланта.
- Дренирование, необходимое для выхода лишней жидкости.
- Послойное наложение швов.
- Фиксация сустава в правильном положении с помощью гипса.
- Размещение пациента в правильном положении с приподнятой ногой.
Послеоперационное восстановление
То, как пройдет реабилитация, определяет успех операции в целом. Восстановление предполагает ряд мероприятий: как в стационаре, так и после, в домашних условиях. Общее время – около двух месяцев. Базовые принципы:
- Постепенное увеличение нагрузки, плавный переход от пассивных к активным действиям и переносу веса на ногу.
- Полезны занятия на тренажерах, спокойные прогулки, позже – неинтенсивный бег.
- Контроль специалиста обязателен.
- Необходим отказ от прыжков, резких движений, силовых видов спорта.
- Если назначены физиопроцедуры и ЛФК их необходимо посещать по назначенной схеме.
- Все рекомендации должны выполняться без оговорок и послаблений.
- Самолечение недопустимо.
Какие осложнения могут возникнуть
Негативные последствия могу быть вызваны несоблюдением правил поведения в период после операции, особенностями организма пациента, а также возникать из-за неправильных действий врачей. Среди возможных проблем:
- Трудное заживление раны.
- Перелом.
- Присоединение инфекции, отек, покраснение, нагноение в месте раны.
- Образование тромба.
К отделанным осложнениям относятся:
- Ограниченность движений или потеря подвижности.
- Нестабильное положение импланта.
- Погружение имплантатов в кость.
- Преждевременный износ протеза.
Результаты при благоприятном исходе
Если все пройдет хорошо, пациент может рассчитывать на:
- Существенное улучшение качества жизни.
- Избавление о боли.
- Восстановление полноценной подвижности сустава.
- Нормализация походки.
Сделать операцию по протезированию суставов можно в Москве в клинике ЦКБ РАН. Пациентам предлагаются адекватные цены, новейшее оборудование и опыт квалифицированных врачей. Изучить отзывы и получить дополнительную информацию можно на сайте. Запись на прием по телефону или через форму онлайн-регистрации.
Эндопротезирование голеностопного сустава
Эндопротезирование голеностопного сустава в России можно пройти в Москве в Клиническом госпитале на Яузе. Эта довольно редкая на сегодняшний день операция по замене голеностопного сустава успешно проводится в нашей клинике.
Эндопротезирование голеностопного сустава – операция по замене повреждённого травмой или болезнью сустава на эндопротез. Замена голеностопного сустава в России, как и во всём мире, проводится гораздо реже, чем эндопротезирование, например, коленного и тазобедренного суставов. Это связано с большой и разнообразной нагрузкой на этот сустав, затрудняющей реабилитацию, и анатомической сложностью его строения.
То, что эндопротезирование голеностопного сустава в клиниках России теперь возможно – настоящий прорыв в отечественной медицине, возвращающий людям достойное качество жизни – возможность ходить, кататься на велосипеде, плавать и т.д.
Ведь в довольно недавнем прошлом основным хирургическим методом лечения при тяжелых поражениях голеностопа был артродез – удаление поражённых тканей и фиксация сустава в анатомически правильном, но неподвижном положении.
услуги
Травматология и ортопедия
Показания к эндопротезированию
- Длительный болевой синдром в области голеностопного сустава.
- Выраженное ограничение подвижности в суставе, контрактура.
Причинами могут стать перенесенные травмы, хронические заболевания (ревматоидный артрит, другие системные коллагенозы, деформирующий остеоартроз), врожденные аномалии. Это серьёзная сложная операция, к которой прибегают при неэффективности иных методов лечения (фармако- и физиотерапии, внутрисуставных инъекций аналогов синовиальной жидкости, противовоспалительных средств и др.).
Противопоказания
- Необратимое разрушение сустава, выраженная деформация костей стопы, не позволяющие правильно установить эндопротез.
- Острые воспалительные заболевания (инфекционные и асептические) в зоне планируемой операции (в костях, мягких тканях, на коже).
- Остеопороз (разреженность костной ткани) в нижних отделах ноги.
- Значимые нарушения кровоснабжения и иннервации оперируемой конечности.
- Длительная гормонотерапия накануне операции.
- Острые инфекционные заболевания в недавнем прошлом.
- Состояние иммунодефицита.
- Декомпенсированные соматические заболевания (сердечная недостаточность, сахарный диабет и пр.)
- Детский возраст (из-за продолжающегося роста ребёнка).
Консультация ортопеда-травматолога
В первую очередь необходима очная консультация ортопеда-травматолога. Только опытный травматолог, специализирующийся на лечении патологии стопы и голеностопного сустава, может правильно оценить его состояние и возможности лечения – консервативного или оперативного, определить необходимость и возможность эндопротезирования. Для этого нужно провести рентгенографию сустава в 2х проекциях и компьютерную томографию голеностопного сустава.
Если принято решение о замене сустава, пациент проходит предоперационное обследование (лабораторное – анализы крови, мочи; ЭКГ, флюорографию, консультации смежных специалистов – стоматолога, уролога/гинеколога, терапевта), а доктор планирует операцию.
Как проходит операция
Операция проводится под эпидуральной анестезией. Делается укол в области позвоночника, «отключающий» чувствительность тела ниже пояса на время операции.
- Разрезав мягкие ткани, хирург бережно отодвигает в сторону нервы, сосуды и связки, не пересекая их, но обеспечивая доступ к суставу.
- Далее врач удаляет суставную сумку, рубцово изменённые ткани и очень экономно иссекает деформированные участки большеберцовой и таранной костей, формирующих голеностопный сустав.
- Затем в подготовленное ложе устанавливает все компоненты искусственного сустава, в том числе полимерный вкладыш, служащий прокладкой между металлическими деталями.
- Установка эндопротеза производится методом пресс-фит (плотной посадкой в кость). Имплант имеет особое покрытие, облегчающее его врастание в костную ткань. Это позволяет эндопротезу прочно фиксироваться в кости.
- Затем хирург накладывает швы на мягкие ткани.
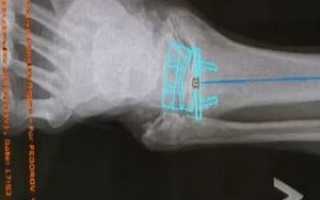
После операции делается рентгеновский снимок для контроля правильности установки протеза.
По окончании операции сустав фиксируется ортезом. Пациент переводится в стационар госпиталя.
Стационар
- В стационаре пациент находится под круглосуточным медицинским наблюдением.
- Он располагается в 1-2 местной палате, с душевыми, с удобными функциональными кроватями, к которым подведен кислород.
- У каждого пациента имеется индивидуальный монитор состояния жизненно важных функций.
- В первые дни проводится антибактериальная, антикоагулянтная и обезболивающая терапия.
- Пациенты обеспечены вкусным питанием, учитывающим рекомендации лечащего врача.
- В стационаре пациент остаётся 5-6 дней после операции.
Реабилитация после эндопротезирования голеностопного сустава
Ортез носят 4-6 недель, в зависимости от исходного состояния сустава и костной ткани. Он обеспечивает суставу неподвижность и время на приживание эндопротеза.
Вставать разрешается на 2-й день после операции.
Ходить с помощью костылей без нагрузки на прооперированную ногу можно на 2-3-й день после операции.
Активная реабилитация начинается после снятия ортеза и включает:
- Регулярное ежедневное аккуратное выполнение упражнений для разработки сустава.
- Физиотерапевтические процедуры для стимулирования регенеративных процессов, улучшения кровоснабжения и питания тканей, рассасывания отёков и гематом.
- Периодические осмотры врачом-ортопедом с проведением контрольных рентгеновских снимков через 3, 6 и 9 месяцев после операции. Далее ежегодно.
Длительность послеоперационного восстановления зависит от многих факторов – состояния костной ткани, объёма операции, возраста и соматического здоровья пациента, выполнения им всех рекомендаций врача и др. У некоторых практически полное восстановление функций сустава происходит уже через 3 месяца, у других – функция восстанавливается частично и через более длительное время (до года).
Замена голеностопного сустава – отзывы пациентов
Эндопротезирование голеностопного сустава по отзывам большинства пациентов:
- избавляет от болей,
- возвращает способность к передвижению,
- улучшает походку,
- расширяет спектр доступных движений в голеностопном суставе,
- восстанавливает трудоспособность,
- повышает качество жизни.
Сколько стоит замена голеностопного сустава
Посмотреть стоимость замены голеностопного сустава в нашем госпитале можно в разделе «Цены» в блоке «Травматология и ортопедия».
Эндопротезирование голеностопного сустава по квоте в нашей клинике не проводится. Выбирая клинику для проведения эндопротезирования голеностопного сустава в Москве, обращайте основное внимание не на цену, а на уровень квалификации врачей, оснащённость клиники и отзывы пациентов.
Наши специалисты
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Фотографии
нашей клиники
–>
Эндопротезирование голеностопного сустава: показания, операция и реабилитация
Остеоартроз голеностопного сустава — тяжелая дегенеративно-дистрофическая патология, для которой характерно постепенное необратимое разрушение хрящей. Для стабилизации сустава во время движения начинают формироваться остеофиты, повреждающие кровеносные сосуды, мышцы, нервы, соединительнотканные структуры. Ведущие симптомы деформирующего артроза — выраженные боли, скованность движений по утрам, анкилоз на конечной стадии. Так как прогрессирование патологии неминуемо приводит к обездвиживанию, инвалидизации, терапия проводится непосредственно после обнаружения заболевания.
Признаки артроза хорошо визуализируются на рентгенологических снимках. Наблюдается сужение или сращение суставной щели, объединяющей берцовую и таранную кости. Это свидетельствует о значительном поражении всех хрящевых тканей. Методы консервативной терапии тут безрезультативны. Если сохранить сочленение артроскопическими методами лечения (санацией, трансплантацией хрящевых тканей) невозможно, то проводится эндопротезирование голеностопного сустава — его полная замена искусственным протезом.
Характерные особенности операции
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует. ” Читать далее.
Самый часто используемый метод хирургического вмешательства при деформирующем артрозе — артродез. Но даже при тщательной реконструкции голеностопного сустава велика вероятность развития серьезных осложнений. Во время операции сочленение дополнительно травмируется, а в реабилитационный период ухудшается трофика околосуставных тканей. Все это ведет к возникновению вторичного остеоартроза. Применение артродезирования становится причиной функциональной несостоятельности стопы, утраты ее компенсаторных функций. Развивается постхирургический остеоартроз, поражающий практически все сочленения стопы. Для него характерны контрактуры, интенсивный болевой синдром. Перераспределяются нагрузки на тазобедренные, коленные, подтаранные, плюсневые суставы, что со временем провоцирует стрессовый деформирующий артроз. Возникает необходимость артродезирования и этих поврежденных суставов.
Поэтому травматологи часто сразу проводят эндопротезирование. Это процедура сложная, трудоемкая, но самая результативная. Используются протезы:
- связанные. Не компенсируют механические особенности сочленения, поэтому оно подвергается избыточной физической нагрузке в области фиксации протеза, где цемент контактирует с костными тканями;
- несвязанные. Преимущество этих моделей — стабильность формирующих их элементов. Импиджмент-синдром возникает значительно реже из-за сниженной нагрузки в области крепления.
Сложность их конструкции обусловлена анатомическим строением голеностопного сустава, разнообразием осуществляемых функций. При создании всех моделей учитывались статико-динамические нагрузки, составляющие 3-13% массы тела. При конструировании тотальных имплантатов используются следующие элементы:
- округленные металлические пластины, защищающие поверхность таранной кости;
- металлические пластины для закрытия части большой берцовой кости;
- подвижное ядро из высокомолекулярного полиэтилена.
Иногда применяются керамические эндопротезы или имплантаты из легированных кобальто-хромовых сплавов. Их отличают легкость, прочность, биосовместимость.
Показания и противопоказания
Протезирование голеностопного сустава показано пациентам при деформирующем артрозе 3 степени и на 4 рентгенологической стадии. Но хирурги-ортопеды иногда рекомендуют замену сочленения больным со 2 степенью патологии. Это продиктовано быстрым прогрессированием остеоартроза, несмотря на все применяемые консервативные методы терапии — прием препаратов, ношение ортезов, регулярные занятия лечебной физкультурой. Пациента готовят к эндопротезированию при диагностировании следующих патологий:
- дегенеративная и посттравматическая деструкции костей — разрастание краев костных пластинок, реактивный остеосклероз замыкательных пластин и губчатого вещества тела позвонка, формирование кистовидных образований в суставных концах сочленяющихся костей;
- тяжелый артрит голеностопного сустава, сопровождающийся вялотекущим воспалением с одновременным поражением гиалиновых хрящей;
- развитие контрактуры (ограничение пассивных движений в суставе), анкилоз (частичная или полная неподвижность сочленения), выраженный устойчивый болевой синдром, плохо устраняемый даже внутрисуставным введением глюкокортикостероидов.
Операция по замене голеностопного сочленения не проводится при остром воспалении, полной деструкции сустава, псевдоартрозе, артропатических изменениях, вирусных, бактериальных, грибковых инфекциях. Противопоказаниями также становятся суставные деформации любой этиологии.
Маленьким детям и подросткам эндопротезирование не проводят. Хирургическое вмешательство возможно только после полного формирования опорно-двигательного аппарата. Остеопороз (снижение костной массы) на начальной стадии — относительное противопоказание. Несмотря на использование фармакологических препаратов, патология может медленно, но уверенно прогрессировать. При истончении костей сочленения существует высокий риск смещения протеза, появления тяжелейших осложнений.
Причиной развития многих суставных заболеваний становится лишний вес. Он провоцирует разрушение хрящей, связочно-сухожильного аппарата, стабилизирующего голеностоп. Поэтому операция может быть ненадолго отложена, пока пациент не избавится от лишних килограммов.
Подготовительный этап
Перед эндопротезированием врач оценивает состояние здоровья больного, выбирает подходящую для него модель протеза. Обязательно проводится осмотр пациента травматологом, ортопедом, при необходимости к обследованию подключаются врачи других узких специализаций: эндокринолог, невропатолог, ревматолог. Они корректируют режим дозирования лекарств, влияющих на биохимические процессы в костных, хрящевых мягких тканях. Показана консультация аллерголога при наличии у больного гиперчувствительности к определенным группам фармакологических препаратов. На основании выданного ими заключения анестезиолог выбирает лекарственные средства для наркоза. Нужный размер, конфигурацию эндопротеза устанавливают после инструментальных исследований:
- контрастная ангиография голеностопного сустава;
- рентгенография в нескольких проекциях;
- УЗИ всех сочленений ног;
- компьютерная и позитронно-эмиссионная томография;
- диагностическое артроскопическое обследование.
Инструментальная диагностика позволяет оценить состояние суставов, связочно-сухожильного аппарата, нервов, мышц, кровеносных и лимфатических сосудов. Результаты биохимических исследований помогают установить наличие или отсутствие в суставных структурах воспалительного процесса, в том числе инфекционной этиологии.
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При выборе эндопротеза учитывают изменение осанки, походки пациента в результате деформации сочленения. По возможности устраняется отечность и болезненные ощущения, купируется воспаление.
Пациент принимает непосредственное участие в подготовке к хирургическому вмешательству. За 1-2 месяца он должен отказаться от употребления алкоголя и курения, ухудшающих кровообращение в голеностопе. Больной направляется к физиотерапевту для выбора костылей и жестких ортезов, необходимых в реабилитационном периоде.
Хирургическое вмешательство
При замене голеностопного сочленения искусственным протезом используется спинномозговой наркоз, или эпидуральная анестезия, при которой лекарственные препараты вводятся в эпидуральное пространство позвоночника через катетер. Суть хирургического вмешательства заключается в ампутации определенных частей таранной и большой берцовой костей. Из-за сложной структуры голеностопного сустава проводится тотальное протезирование, хотя некоторые клиники практикуют и частичную замену сустава. Как хирурги-ортопеды проводят операцию:
- делают разрез вдоль голеностопа;
- открывают сочленение, отодвигая нервы, сухожилия, кровеносные и лимфатические сосуды;
- обнажают суставную чашечку;
- иссекают части сочленения, хрящевые поверхности формирующих его элементов.
Наглядное видео проведения операции:
Такой способ хирургического вмешательства считается щадящим, так как сохраняется значительное количество суставных структур. Ранее при проведении операции могли использоваться длинные стержни. Теперь крепление пластин таранной кости осуществляется штифтами для плотного анатомического облегания костных поверхностей имплантационным покрытием. При его изготовлении применяется особый пористый материал, способствующий прорастанию сосудов и тканей. Это обеспечивает естественную и прочную фиксацию пластины. Короткий дюбель используется для крепления нижней защитной пластины, а вот ядро не закрепляется вовсе. Оно предназначено для обеспечения плавного скольжения между верхней и нижней металлическими пластинами. Верхний элемент имеет ограничитель, предупреждающий смещение ядра.
На заключительном этапе операции рассеченные ткани закрепляются в анатомическом положении и накладываются швы.
Установленный искусственный протез имеет те же функциональные характеристики, что и голеностопное сочленение. При его вживлении хирурги используют программное обеспечение для контроля баланса и фиксации имплантата. Это способствует длительному сроку службы протеза и отсутствию дискомфортных ощущений во время эксплуатации. Объем движений полностью восстанавливается, а за счет полимерных элементов в конструкции снижается трение, компенсируется нагрузка при соприкосновении собственных костных тканей пациента с имплантатом.
Реабилитационный период
После эндопротезирования пациент в течение нескольких дней остается в стационарных условиях для быстрого выявления медицинским персоналом возможных осложнений и оказания срочной помощи. Проводится регулярный инструментальный мониторинг (обычно рентгенологический) голеностопа для визуализации операционного поля. В терапевтические схемы включаются препараты для устранения болезненных ощущений: анальгетики, нестероидные противовоспалительные средства, миорелаксанты и глюкокортикостероиды. Производится дренаж раны для эвакуации патологического экссудата и промывания ее антисептическими растворами. Прооперированный голеностоп иммобилизуется шиной или жестким ортезом.
Присаживаться пациенту разрешается чрез 2-3 дня, а спустя еще сутки показано дозированное передвижение по больничной палате. Из медицинского учреждения его выписывают при отсутствии негативных последствий хирургического вмешательства. Еще 2 недели голеностоп разрабатывается под контролем врача с помощью лечебной гимнастики.
В течение восстановительного периода пациент соблюдает щадящий режим, исключающий воздействие на прооперированный сустав значительных физических нагрузок. Ему показан прием обезболивающих препаратов, физиотерапевтические процедуры, массаж. А врач ЛФК составляет индивидуальный комплекс упражнений для устранения тугоподвижности голеностопа.
Доклад «Неоперативное лечение артроза голеностопного сустава«, Дмитрий Евгеньевич Каратеев (Москва, Россия).
Показания к замене голеностопного сустава, противопоказания, подготовка, реабилитация, техника проведения и осложнения
Замена голеностопного сустава (ГС) – оперативное вмешательство, при котором заменяют пораженный артрозом или другими болезнями сустав на искусственный.
Эндопротезирование
Внимание! В международной классификации болезней (МКБ-10) полиартрозы обозначают кодом M15.
Показания к операции
С конца 1960-х годов пациенты все чаще используют эндопротезы (искусственные суставы), чтобы заменить голеностопный сустав. Для поддержания подвижности стопы необходимы три части, которые образуют протез в целом:
- Нижняя часть лодыжки покрыта металлической пластиной, которая крепится к кости через специальное покрытие. Этот метод называется цементным креплением.
- Верхняя часть соединения образует металлическое покрытие большеберцовой кости.
- Между этими двумя компонентами находится полиэтиленовый сердечник, который позволяет без трения скользить в пределах протеза голеностопа.
Повреждение ГС может привести к боли и значительному ограничению амплитуды движения и, следовательно, потребовать хирургического вмешательства. Чаще всего сустав повреждается вследствие артроза. Ревматоидный артрит и другие типы воспаления суставов также могут вызвать повреждение лодыжки. После использования протеза, но также после усиления ГС, воспаление может исчезать вместе с болью. Для жертв несчастных случаев, чья лодыжка была повреждена травмой, протез – единственный метод лечения.
Эндопротезирование ГС предназначено для людей старше 50 лет. Выбор процедуры лечения (протез или артродез) зависит от физических упражнений, которые пациент хочет осуществлять. При спорте, который не требует больших усилий (катаниях на лыжах, велосипеде или ходьбе), может быть достаточно протеза. Чрезмерная нагрузка способна привести к ослаблению имплантатов, а также протезов бедра или коленного сустава. Люди, которые выполняют тяжелую физическую работу, не должны проходить эндопротезирование как голеностопного, так и коленного сустава. В данном случае предпочтителен артродез.
Голеностоп
Артроз в верхней лодыжке и переломы – частое показание к операции. До сих пор артродез считался «золотым стандартом» лечения. Однако, в настоящее время применяют эндопротезы, которые улучшают качество жизни пациентов в значительно большей степени, чем артродезы.
С помощью современного трехкомпонентного протеза функция конечностей может быть сохранена. Разрушенные суставные поверхности заменяются двумя металлическими компонентами, между которыми устанавливается подвижная полиэтиленовая часть.
Противопоказания к операции
В настоящее время в России около 3000 пациентов с артрозом имеют эндопротез. В последние годы увеличивает число случаев, когда врачи ставят протез при артритных заболеваниях. Правильно поставленный диагноз, хорошее качество кости пациента и отсутствие сильного избыточного веса – условия для проведения операции.
Если костное вещество разрушено остеопорозом или некрозом, протезирование категорически противопоказано. Если внутренняя часть сустава разрушена, протез не может быть имплантирован. Деформации лодыжки или пяточной кости должны быть исправлены. Большая масса тела, курение, нарушения кровообращения и неврологические дефициты затрудняют протезирование. Хронические инфекции – еще одно противопоказание.
Чрезмерное ожирение последней стадии
У многих пациентов с болезненным артрозом подвижность сочленения можно восстановить с помощью других операций. После успешной операции многие пациенты способны полностью восстанавливаться и осуществлять безболезненно повседневную деятельность. Для физически трудолюбивых пациентов рекомендуется также проведение артродеза.
Подготовка к операции
Перед использованием протеза необходимо пройти несколько клинических обследований. Используя рентгеновские лучи и МРТ (магнитно-резонансная томография) врач может проверить плотность структуры кости и наличие повреждений связок. Суставы проверяются на прочность, чтобы рана могла заживать хорошо и быстро.
Ход операции
Вмешательство проводится под местной анестезией, потому что это снижает нагрузку на кровообращение пациента по сравнению с общей анестезией. Либо пораженная нога обезболивается, либо обе ноги с помощью эпидуральной инъекции. Длинный разрез кожи делают на задней части стопы, сухожилия и мышцы смещаются до тех пор, пока хирург не увидит суставное пространство. Суставная капсула открывается, и хирург начинает готовить протез.
Операция
Уже до операции изображения сустава используются для расчета того, сколько кости нужно удалить. Хирург старается защитить кость и оставить необходимое место для последующей замены сустава протезом. Используя различные угловые инструменты, врач подбирает размер протеза и проверяет рентгеновским снимком его во время операции. Вся операция длится в среднем от 90 до 120 минут.
Послеоперационный период
Пациент обычно находится в больнице в течение 5-7 дней. Уже в первый день он может получить помощь после операции. Пациенту дают корсет для поддержки сустава. Пребывание в больнице необходимо для сохранения ран в стерильном состоянии, поскольку воспаление и инфекция в суставе могут потребовать очень неприятного и длительного курса антибактериальной терапии. Пациент проходит физиотерапию и лечебные массажи.
Физиотерапия
Поскольку для протезирования требуется время, пациент должен вставать и ходить очень осторожно в течение первых двух недель после операции. Рекомендуется использовать вспомогательные средства для ходьбы и специальную обувь, которая предотвращает травмы. После этого времени пациент может снова начать нормальном ходить. Регулярный массаж и специальная физиотерапия помогают привыкнуть к новому протезу голеностопного сустава. Так как заживление ран происходит медленно, регулярная проверка врачом также рекомендуется. Швы обычно убирают на двенадцатый день после операции.
Осложнения
После правильно проведенной операции в стерильном помещении осложнения, как правило, не возникают. Одним из наиболее распространенных осложнений является задержка заживления ран или инфекции в суставе. Оперативное вмешательство может в редких случаях привести к перелому окружающих костных структур. Проблемы заживления ран над протезом ГС также могут привести к серьезному отеку всей нижней ноги. В крайне редких случаях потребуется ампутация ноги.
Для многих ортопедических хирургов усиление лодыжки по-прежнему является лучшим способом избавить пациента от боли. Воспаление исчезает в результате артродеза, поэтому пациент испытывает меньше дискомфорта. Проблема артродеза заключается в смежных структурах: если сустав застыл, он быстрее изнашивается. В конце концов, пациент может немного отдохнуть, но ему приходится бороться с более поздними симптомами.
Протезы долговечны и могут «прослужить» около 15 лет. После успешной операции можно регулярно гулять через 3-6 месяцев.
Определенные физические нагрузки можно осуществлять после реабилитационного периода. Общие рекомендации невозможно дать. Лыжи, игра в гольф и, в некоторой степени, бег можно выполнять. Не рекомендуются, например, все тяжелые физические нагрузки. Спринт – абсолютное противопоказания.
Через 2-4 недели полностью исчезает боль в суставах, но не в смежных мышцах, особенно при повышенном стрессе. Это условие может возникать до года в определенных ситуациях. У некоторых пациентов возникают рецидивные боли в связочном аппарате вокруг сустава.
Для профилактики тромбоза одобрены инъекции низкомолекулярных гепаринов. Обезболивающие обычно принимают в течение приблизительно 2 недель, а затем иногда вводят по мере необходимости. Как правило, назначают ибупрофен.
В качестве реабилитационных мер целесообразно использовать лимфодренаж, физиотерапию и другие методы терапии. Иногда назначают корсетную терапию.
В отличие от коленного, тазобедренного и плечевого суставов, раннее начало занятий ЛФК не столь важно после эндротезирования ГС. Стационарная реабилитация полезна после 4-6 недель, если ее нельзя проводить в амбулаторных условиях. К сожалению, в этих решениях страховые полисы доминируют над медицинскими потребностями. Экономические рекомендации страховых компаний и бюджет реабилитации влияют на частоту и продолжительность физиотерапии.
Активные упражнения улучшают подвижность суставов. Укрепление мышц и повышение стабильности улучшают функцию сустава.
Больничный лист обычно выдают на срок от 6 недель до 3 месяцев. Для одиноких пациентов это может быть 2 недели или даже 6 месяцев.
Согласно последним данным, 90% пациентов с остеоартрозом хорошо реагируют на процедуру, как и 85% пациентов с артритом. Субъективные и объективные результаты показывают высокое удовлетворение в отношении боли и функции суставов. В раннем послеоперационном периоде нередко возникают оссификации и другие поражения. Протез позволяет осуществлять безболезненную ходьбу.
Оссификация
Дислокация костей лодыжки после операции, ослабление протеза, сломанные кости и проблемы с мягкой тканью иногда приводят к сильным осложнениям.
Протез не подходит для любого пациента с артрозом. Артродез остается хорошей процедурой с преимущественно хорошими послеоперационными результатами. Протез хорошо подходит для сохранения костного вещества. Не следует также возлагать большие надежды на мобильность и устойчивость протеза.
В принципе, протез не является золотым стандартом лечения. Однако он расширяет хирургические возможности при наличии сильного артроза лодыжки. При индивидуальной оценке пациента, в идеале оба варианта должны обсуждаться как альтернативы во всех случаях.
Прогноз
81% ощущают себя удовлетворенными через 2 года после операции. Из них 75% не испытывают боли. Почти 60% всех пациентов возвращаются к прежней деятельности в течение 2 лет после операции. Рекомендуемые виды спорта – это походы, плавание, велоспорт. Не рекомендуется заниматься силовыми тренировками, поскольку они могут ухудшать состояние пациента.
Совет! Эндопротезирование требуется обсуждать с врачом. Не во всех случаях рекомендуется проводить процедуру, поскольку иногда потенциальные риски перевешивают пользу. Важно хорошо обдумать вероятные осложнения после процедуры и оценить текущее состояния лодыжки.