Артроз плюснефалангового сустава
Артроз плюснефалангового сустава: причины возникновения, способы диагностики и лечения
Артроз 1 плюснефалангового сустава — прогрессирующая патология, поражающая хрящевые и костные ткани. Для него характерна тугоподвижность большого пальца и всей стопы, деформация сочленения, боли, усиливающиеся при ходьбе. В отличие от артрозов другой локализации деструктивно-дегенеративные изменения гиалинового хряща часто обнаруживаются у молодых людей. Причинами заболевания становятся гипермобильность суставов, избыточные нагрузки на стопу, в том числе ношение обуви на высоком каблуке.
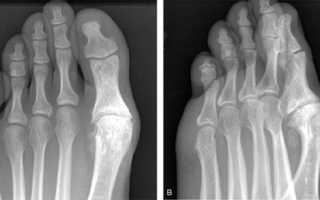
Для диагностирования артроза используются инструментальные методы, наиболее информативным из которых является рентгенография. Практикуется комплексный подход к терапии патологии: прием НПВП, внутрисуставные инъекции глюкокортикостероидов, иммобилизация большого пальца, проведение физиопроцедур. При неэффективности консервативного лечения пациента готовят к хирургической операции.
Патогенез и этиология
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРОЗА существует. ” Читать далее.
Базовая функция стопы — удержание тела в вертикальном положении, в том числе при передвижении. Она ежедневно подвергается статическим и динамическим нагрузкам, которые выдерживает благодаря особенностям своего строения: наличию крепкого связочно-сухожильного аппарата и здоровых суставов. Плюснефаланговый сустав образуют две анатомические структуры — головка плюсневой кости и проксимальная фаланга пальца. Он имеет форму шара, а его стабильность обеспечивают подошвенные, коллатеральные и глубокие поперечные связки.
Артроз плюснефалангового сустава часто развивается из-за какого-либо биомеханического или динамического нарушения в функционировании стопы. Малоберцовая мышца оснащена сухожилием, которое крепится к костному основанию большого пальца. Эта соединительнотканная структура служит стабилизатором при ходьбе, сохраняя подошвенное сгибание сустава. Но функциональная активность стопы может снижаться под воздействием внешних или внутренних негативных факторов — это:
- травмы — переломы, вывихи, подвывихи, разрывы сухожилий, связок, мышц;
- гипермобильность суставов, связанная с неправильным биосинтезом коллагена;
- нарушения обмена веществ, эндокринные патологии, в том числе сахарный диабет и тиреотоксикоз;
- избыточная нагрузка на плюснефаланговые суставы — ожирение, подъем тяжестей, ношение узкой обуви на высоком каблуке.
В таких условиях сустав большого пальца утрачивает стабильность в результате потери сухожилием малоберцовой мышцы точки опоры на кубовидную кость. Развивается гипермобильность, которая вскоре приводит к упору основания фаланги в головку плюсневой кости. Поверхности костей, формирующие сустав, начинают изнашиваться, а гиалиновые хрящи — необратимо разрушаться. Чтобы стабилизировать утрачиваемое равновесие при движении, в сочленении начинают разрастаться костные ткани с формированием остеофитов на головке плюсневой кости. Стопа частично выполняет функцию опоры, но тыльное сгибание первого пальца ограничивается, а его сустав поражается артрозом.
Клиническая картина
В отличие от артрита артроз не сопровождается воспалением сустава. Но сформировавшиеся костные наросты могут травмировать расположенные поблизости мягкие ткани. А это уже становится причиной развития острого воспалительного процесса. Если он поражает синовиальную оболочку, связки и сухожилия, то врачи диагностируют синовит. При остром течении патологии возникают симптомы общей интоксикации организма: повышение температуры тела, неврологические нарушения, желудочно-кишечные расстройства.
На начальной стадии плюснефалангового артроза симптоматика выражена слабо. Человек замечает, что после продолжительной ходьбы или долгого стояния на ногах в первом пальце возникает боль. Она исчезает после отдыха или прикладывания холодного компресса. Постепенно интенсивность клинических проявлений нарастает:
- боль возникает даже в состоянии покоя, мешает спокойно спать по ночам;
- к болезненным ощущениям присоединяется жжение;
- часто образуются натоптыши, сухие мозоли;
- в утренние часы фаланга отекает, отмечается скованность движений;
- большой палец искривляется, возникает вальгусная деформация стопы;
- человек начинает подворачивать стопу, отчего меняются его осанка и походка.
Самые сильные боли возникают при артрозе 2 степени. Если на этой стадии патологии обратиться к ортопеду, то от них удастся избавиться с помощью консервативных методов лечения. В дальнейшем выраженность боли снижается из-за полного или частичного сращивания суставной щели. На 4 рентгенологической стадии плюснефалангового артроза сустав становится неподвижным. Врачам остается только диагностировать анкилоз и готовить пациента к хирургической операции.
Диагностика
Опытной диагност заподозрит развитие плюснефалангового артроза при внешнем осмотре стопы. На патологию указывают развивающаяся вальгусная деформация, отечность большого пальца, подгибание стопы при ходьбе. Для подтверждения диагноза проводятся инструментальные исследования. На рентгенологических снимках заметны сформировавшиеся остеофиты, уменьшение размера суставной щели, обызвествленные участки. При необходимости назначается КТ или МРТ. Эти методы наиболее информативны для обнаружения поражений связок, мышц и сухожилий. Проводятся и лабораторные исследования:
- общие анализы крови и мочи, результаты которых помогут оценить общее состояние здоровья человека;
- биохимические анализы для подтверждения или исключения ревматического поражения, эндокринных расстройств, нарушений обмена веществ, в том числе подагры.
Исследование синовиальной жидкости помогает установить инфекционное происхождение воспалительного процесса. По его результатам можно определить вид болезнетворных бактерий и их чувствительность к антибактериальным препаратам.
Основные методы лечения
С самого начала лечения пациентам показано ношение специальных ортопедических приспособлений для обеспечения правильного анатомического положения стопы. Используются межпальцевые вкладыши, супинаторы, накладки различной жесткости, предупреждающие дальнейшую деформацию плюснефалангового сустава. Ортопедические приспособления также помогают избежать развития воспалительного процесса из-за натирания мягких тканей.
Для повышения эффективности лечения пациентам рекомендовано отказаться от вредных привычек, значительно ухудшающих кровоснабжение нижних конечностей. Необходимо изменить рацион питания: исключить из него соль, пряности и специи, фастфуд, жирные сорта мяса. А вот жидкости пить нужно не менее 2,5 л в день, но только при отсутствии патологий органов мочевыделения. Употребление большого количества жидкости способствует ускоренному выведению из суставов продуктов распада тканей, шлаков, токсичных химических соединений.
Если проведение консервативного лечения не принесло результата в течение нескольких месяцев, проводится хирургическая операция. Какой способ при этом будет использоваться, решает врач. Операция проводится с полным удалением фаланги или только иссечением костных разрастаний. В некоторых случаях сустав полностью обездвиживается в функционально выгодном положении.
Даже “запущенный” АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Фармакологические препараты
Суточные, разовые дозы лекарственных средств и длительность их приема определяет ортопед или травматолог. Для устранения острых, пронизывающих болей используются глюкокортикостероиды, растворы которых вводят в суставную полость. Их комбинируют с анальгетиками и анестетиками: Лидокаином, Новокаином. Глюкокортикостероиды (Триамцинолон, Дипроспан, Дексаметазон) являются гормональными препаратами, для которых характерно гепатотоксическое, гастротоксическое, нефротоксическое действие. Поэтому их отменяют через 2-3 дня, заменяя нестероидными противовоспалительными средствами в инъекционных растворах или таблетках:
- Нимесулидом;
- Диклофенаком;
- Мелоксикамом;
- Ибупрофеном;
- Целекоксибом.
Артроз плюснефалангового сустава — хроническая патология, которую полностью вылечить пока не удается. Это означает, что при его обострениях возникает боль, снимаемая приемом НПВП. Чтобы минимизировать гастротоксическое действие этих препаратов, вместе с ними следует обязательно принимать ингибиторы протонной помпы, самым известным из которых является Омепразол.
Боли при артрозе 1 или 2 степени можно устранять мазями, кремами, гелями с НПВП. Это Фастум, Вольтарен, Артрозилен, Долгит, Найз, Кеторол, Индометацин, Артрозилен, Финалгель. Их наносят тонким слоем на фалангу и втирают массирующими движениями 2-3 раза в день. Ортопеды после купирования воспалительных процессов включают в терапевтические схемы наружные средства с согревающим, местнораздражающим и отвлекающим действием:
Их используют в небольших количествах, так как они вызывают довольно сильное жжение. Под действием тепла в пораженные костные и хрящевые ткани приливает кровь. Она насыщает все суставные структуры питательными и биологически активными веществами, предупреждая их разрушение.
При артрозах любой локализации пациентам показан прием хондропротекторов в течение нескольких месяцев или даже лет. Использование в терапии Структума, Глюкозамина, Хондроитина, Терафлекса, Доны становится отличной профилактикой рецидивов артроза. Их активные ингредиенты накапливаются в тканях, оказывая выраженное обезболивающее действие. Ортопеды постепенно снижают дозы НПВП, а затем и вовсе отменяют эти средства.
Физиотерапевтические процедуры
На любой стадии артроза 1 плюснефалангового сустава используется электрофорез. При проведении процедуры на большой палец накладывается повязка, пропитанная раствором лекарственного средства (НПВП, хондропротектор, группа витаминов B, анальгетик). Поверх нее врач располагает небольшую металлическую пластинку. После прохождения сквозь нее слабых разрядов электрического тока в полость сустава проникают молекулы препарата, оказывая лечебное воздействие. Электрофорез назначается в комплексе с такими физиотерапевтическими процедурами:
Во время этих манипуляций в большом пальце ускоряется кровообращение, нормализуется обмен веществ, запускаются регенеративные процессы. В терапии артроза применяются аппликации с бишофитом, парафином, озокеритом.
Рецепты народной медицины
Народные средства используются в терапии плюснефалангового артроза для устранения болей слабой интенсивности. Справиться с выраженным болевым синдромом они способны. Для улучшения самочувствия ежедневно перед сном следует принимать ножные ванночки с эфирными маслами целебных растений:
Слабым анальгетическим действием обладают и настои этих растений. В них содержатся биофлавоноиды, органические кислоты, фитонциды, дубильные вещества, ускоряющие кровообращение в пораженных артрозом тканях. Для приготовления настоя 2 столовые ложки сухого растительного сырья залить стаканом кипятка, спустя пару часов процедить и добавить в теплую воду. Время проведения оздоровительной процедуры — 20-30 минут. После вытирания желательно провести массаж стоп легкими поглаживающими и разминающими движениями.
Но настойки для приема внутрь, растирки или мази домашнего приготовления не помогут устранить даже симптоматику артроза, а остановить его прогрессирование они тем более не в силах. Лечение дегенеративной патологии только народными средствами приведет к развитию анкилоза и других тяжелейших осложнений. Ортопеды настоятельно советуют при первых проблемах со стопой обращаться за медицинской помощью, а не использовать компрессы из подорожника и капустных листьев.
Артроз плюснефалангового сустава стопы: симптомы, источники развития, лечение
Артроз плюснефалангового сустава является распространенной болезнью, которая провоцируется дистрофическо-деформационными изменениями, без присутствия воспалительного агента. Перенагрузки, неверно подобранная обувь, высокий каблук и травмы – основные причины развития недуга, запущенные формы которого требуют хирургического лечения.
Общая информация
Повреждение хрящевых, костных тканей при деструктивно-дегенеративных процессах приводит к развитию артроза. У большинства пациентов недуг повреждает первый палец, на который приходится максимальное количество нагрузки. Заболевание встречается у лиц после 45 лет, но может регистрироваться и у молодежи.
Деструктивные изменения в хрящевых дисках происходят постепенно, на их поверхности формируются трещины и впадины. Разрастание костных остеофитов приводит к постоянным травмам и если на начальных этапах воспалительный процесс отсутствует, то в дальнейшем начинается его развитие.
Симптоматика
Первые несколько лет заболевание не имеет явных клинических признаков, проходит незаметно для пациента. Врачи подразделяют артрозы в плюснефаланговом суставе по мере разрушения сочленения:
- На начальном этапе – симптоматика начинается с незначительного дискомфорта и скованности в районе суставного аппарата, в момент опоры на пальцы или переноса веса на них с пяточной зоны. Неприятные ощущения быстро исчезают, клинические признаки могут возникать один раз в несколько месяцев или недель.
- На вторичном – вспышки боли возникают периодически, при передвижении слышно похрустывание, образуются деформационные изменения сочленений в пораженной области.
- На третьем – болезненные ощущения присутствуют постоянно, даже при отсутствии движений. Наблюдается искривление пальца, с правосторонним отклонением. Косточка на ноге разрастается, что приводит к проблеме с выбором обуви.
- На четвертом – деформационные изменения становятся необратимыми, больному требуется хирургическое лечение.
Вторая и третья стадия недуга провоцирует воспалительные реакции в синовиальных оболочках, проявляющихся местными покраснениями, отечностью тканей. Подобные симптоматические проявления не являются характерными только для артроза – они могут присутствовать при артритах, подагре.
Источники развития
К ключевым предпосылкам формирования артрозов плюснефаланговых суставов относят нестабильность процессов обмена, проблемы с циркуляцией крови в районе хрящевых и костных структур сочленения. Недостаточное поступление полезных компонентов замедляет восстановительные процессы, вызывая снижение показателей упругости хряща.
Результатом дисфункции становится истончение, высыхание и растрескивание дисков. Сужение межсуставных просветов провоцирует нарушение свободных движений, увеличивает силу трения в суставном аппарате. При отсутствии лечения хрящевая прослойка разрушается, на поверхности костей образуются остеофиты – неравномерные наросты.
Проблема чаще встречается у пациентов после 45 лет – у которых проходит естественный процесс старения тканей. Такая форма болезни называется первичной или идиопатической.
Вторичный форма заболевания развивается у молодежи, главные предпосылки его возникновения представлены:
- нарушениями гормонального равновесия, с последующими отклонениями в процессах метаболизма;
- аутоиммунными патологиями, провоцирующими атаки на собственные клеточные структуры;
- изменением функциональности эндокринного отдела, включая сахарный диабет, гипертиреозы, гипотиреозы;
- травмами в районе связочно-костного отдела стопы;
- отклонениями врожденного или приобретенного характера – плоскостопием, косолапостью;
- генетическим фактором – предрасположенностью к формированию изъянов стопы;
- укорочением нижней конечности из-за дисплазии сочленений, травматизаций;
- излишками массы тела – вес приводит к постоянным перенагрузкам всех суставов нижних конечностей;
- неудобной, тесной обувью, высокими каблуками – одна из причин, по которой заболевание чаще встречается у женского пола.
Патология тесно связана с продолжительным пребыванием на ногах – у представителей отдельных профессий.
Диагностика
После визуального осмотра и пальпаторного обследования травматолог выставляет предварительный диагноз и направляет больного на диагностические процедуры:
- клиническое исследование крови, мочи – позволит определить протекающие процессы воспаления, наличие ревматоидного фактора, повышение уровня мочевой кислоты;
- рентгенологические снимки – процедура помогает подтвердить изменения в межсуставных щелях, обнаружить остеофиты;
- УЗИ, КТ, МРТ – позволят оценить степень разрушения суставных тканей, обнаружат сопутствующие патологические отклонения.
Лечение
Полное излечение болезни возможно только на первоначальных этапах развития. Вторая и третья стадия поддается консервативным методикам терапии, в которые включены:
- лекарственные препараты;
- физиотерапевтические процедуры;
- ЛФК, сеансы массажа.
В комплекс немедикаментозной терапии входят рекомендации по снижению нагрузок на пораженный суставной аппарата, к ним относят:
- снижение излишков массы тела – больному рекомендуется специализированный диетический рацион, с достаточным количеством витаминов и минеральных веществ;
- ношение удобной обуви на плоской подошве – весь период лечения необходимо использовать свободные и удобные туфли, каблук подпадает под строгий запрет;
- лечащий врач может порекомендовать приобретение специальной ортопедической обуви, стелек, вкладышей;
- уменьшение нагрузок на стопу – пациент не должен много времени проводить на ногах, при возможности лучше сидеть или лежать.
Сразу же после купирования болезненных ощущений необходимо постоянно выполнять упражнения лечебной гимнастики.
Медикаменты
Для купирования основных клинических признаков болезни используют отдельные подгруппы фармакологических средств:
- НПВС – используются для подавления воспалительного процесса, болевого синдрома, отечности. Препараты назначаются в виде таблеток, кремов, мазей, лечение проходит Индометацином, Ибупрофеном, Диклофенаком, Нимесулидом, Найзом.
- Хондропротекторы – медикаменты помогают восстановить разрушенные хрящевые ткани, замедлить их деформацию. Терапия проводится Хондроксидом, Артрином, Хондроитин-Акосом, Хондролоном, Артрой, Структумом, Хондрогардом.
- Глюкокортикостероиды – назначаются при отсутствии ожидаемого эффекта от применения НПВС. Предпочтение отдается инъекционным формам: Гидрокортизону, Локоиду, Латикорту, Кортефу, Пимафукорту.
- Сильнодействующие анальгетики – применяются на запущенных стадиях артроза плюснефалангового сустава: Буторфанол, Веро-Буторфанол, Стадол НС, Морадол.
- Поливитаминные комплексы – улучшают обменные процессы, нормализуют работу иммунной системы, восполняют недостаток полезных веществ: специальное драже Мерц, МультиМакс, Компливит, Центрум, Витрум, Менопейс, Супрадин.
Для снижения трения в суставе, восполнения дефицита синовиальной жидкости, обеспечения хрящевых тканей питательными компонентами поводятся инъекции гиалуроновой кислоты.
Физиотерапевтические процедуры и ЛФК
Физиотерапия показывает максимальные результаты на первых этапах развития патологического процесса.
К часто назначаемым процедурам относят УВЧ-терапию, СУФ-облучение, магнитотерапию, инфракрасную лазерную терапию, электрофорез и фонофорез. Манипуляции позволяют получить следующие результаты:
- избавить от болевого синдрома, воспалительного процесса, отечности;
- нормализовать обменные процессы, циркуляцию кровотока, лимфы в пораженных заболеванием областях;
- активизировать регенерацию тканей;
- стабилизировать тонус мышечных тканей, восстановить подвижность сочленений.
Физиотерапевтические процедуры имеют минимальное количество противопоказаний, используются при подострых фазах болезни.
Занятия по лечебной гимнастике назначаются в соответствии с состоянием организма, проводятся на базе поликлиники или больницы. Большая часть упражнений легко выполняется в домашних условиях – они не требуют специальных тренажеров. После освоения первичного курса под руководством инструктора пациенту разрешается проводить его самостоятельно.
Хирургическое лечение
Операции по терапии артроза плюснефалангового сустава представлены следующими вариантами:
- Хейлэктомией – иссечением костных наростов. В ходе манипуляции удаляются все остеофиты, препятствующие сгибанию и разгибанию пальцев. Для восстановления нормального объема движений больному рекомендуется лечебная физкультура.
- Артродезом – коррекция приводит к обездвиживанию проблемного сочленения, операция проводится при невозможности установки протеза. Правильное положение пальцев достигается фиксацией – корректоры сохраняются до полного сращения костных тканей. Реабилитационный период после вмешательства равен трем месяцам. Метод позволяет снизить трение, избавиться от болезненных ощущений, но не дает полного восстановления подвижности сустава.
- Эндопротезированием – замена поврежденного сочленения на искусственный имплантат рекомендуется больным старшего возраста, на запущенных стадиях недуга. К недостаткам операции относят время использования протеза – через определенный срок его необходимо снова заменять.
Целесообразность операции подтверждается диагностическим обследованием или отсутствием результатов консервативного лечения.
Профилактические мероприятия
Для предупреждения формирования деструктивно-дистрофических процессов в суставном аппарате следует максимально снизить нагрузки на стопу, отказаться от постоянного ношения туфель с высокими каблуками. Пациенты должны следить за собственным весом, внести в ежедневный график гимнастические упражнения, не забывать о полноценном питании и витаминотерапии. Снижение вероятного травматизма поможет избежать развития болезни.
Артроз плюснефалангового сустава развивается достаточно медленно, что позволяет решить проблему без хирургической коррекции на ранних стадиях. Врачи советуют обращать внимание на первичные симптомы патологии, дискомфорт и ограниченность в движениях пальцами. Своевременное обращение в участковую поликлинику, выполнение рекомендаций доктора поможет быстро восстановить поврежденные хрящевые участки, забыть о болевом синдроме.
Лечение и симптомы артроза плюснефалангового сустава
Среди множественных суставов стопы самой большой нагрузке подвержены межфаланговые суставы пальцев, а также суставные ткани, которые соединяют пальцы с плюсной. Потому артроз плюснефалангового сустава является распространенной патологией. ПФС приводит к деформационному развитию большого пальца, которое часто называют шишкой. Появление выпирающей косточки характерно для последнего этапа этой патологии.
Принцип развития
Остеоартроз плюснефалангового сустава пальца стопы происходит с разрушения костного хряща.
Провоцировать эти процессы в суставной ткани могут различные факторы:
- травма хряща во время вывиха в результате значительной нагрузки на стопу;
- нарушение циркуляции крови, в результате чего ткани не получают требуемые питательные элементы в необходимом количестве;
- биохимические нарушения по причине обменных, гормонных, эндокринных патологий, процессов воспаления.
Сустав становится не таким подвижным, истончается, теряет синовиальную жидкость. В хряще появляются трещины, частички сустава откалываются, попадая в капсулу. Здоровый сустав не допускает трения соединенных участков костей между собой. Во время его разрушения хондральные поверхности хряща осложняют движения, они причиняют сильные болевые ощущения.
Осколки могут проникать в суставную щель, что вызывает острую боль, при этом они раздражают синовиальную оболочку, это вызывает в ней воспалительный процесс. Происходит деформация суставной ткани: чтобы не допустить трения и повышения нагрузки, она уплощается и образует костные новообразования — остеофиты.
Во время артроза 1 степени образование наростов находится лишь на начальном этапе, они небольшие, единичные, находятся с краю хрящевой поверхности. В последующем образуются множественные наросты по всей площади субхондральной поверхности. Суставная щель уменьшается в размерах, остеофиты начинают между собой цепляться, что приводит к ограничению движения.
Увеличение наростов приводит к значительной деформации суставной ткани, ее увеличению в размерах. Тем более выражена деформация большого пальца. Он утрачивает подвижность, в результате этого ослабевают окружающие связки. Это осложняет отклонение пальца от своей оси.
Основные причины
Основные причины
Плюсна является средней частью ступни, которая состоит из пяти трубчатых костей. Эти кости между собой соединены шаровидными хрящами с фалангами пальцев. Артроз первого плюснефалангового сустава стопы чаще всего отмечается именно в этом месте. Суставы второго ряда костей меньше подвижны, поэтому не так сильно подвергаются заболеванию.
Как правило, артрозом поражаются нагруженные суставные ткани. На суставы ног приходится вся масса тела человека, плюснефаланговые соединения довольно подвижны, а сустав первого пальца при этом чаще остальных подвержен травмам. Потому артроз межфаланговых суставов стопы зачастую имеет посттравматическое происхождение. Болезнь также могут провоцировать:
- избыточная масса тела;
- длительное нахождение на ногах;
- переохлаждение нижних конечностей;
- ношение обуви на высоком каблуке;
- травмирование находящихся выше суставов, в результате чего нагрузка на стопу распределяется неправильно;
- плоскостопие или аномальное развитие стопы;
- аутоиммунные болезни, нарушение метаболизма;
- диабет и иные эндокринные заболевания;
- тромбофлебит, сосудистые патологии, варикозное расширение вен, нарушение циркуляции крови.
Расположенность к артрозу может передаваться по наследству, потому людям, у которых родственники страдали этим заболеванием, необходимо быть особенно внимательными.
Первые признаки и диагностирование
Первые признаки и диагностирование
Деформирующий артроз развивается медленно, разрушение сустава в течение долгого времени может не выражаться никакой симптоматикой. Если перекат с носка на пятку осложнен, ноги начинают быстро уставать, во время отрыва пальцев от земли появляются болевые ощущения, то необходимо обратиться к ортопеду, он выполнит диагностику и сможет назначить правильное лечение артроза плюсневых костей стопы.
Однако на первом этапе боли не сильно выражены, как правило, они сводятся к покалыванию стопы, осложнение подвижности появляется в начале передвижения. Потому с походом к врачу чаще всего затягивают до проявления более выраженной симптоматики:
- артроз второй степени выражается частыми и длительными ощущениями боли, подвижность пальца значительно ограничена, ходьба начинает сопровождаться хрустом. Возникают визуальные признаки деформационного процесса. Остеофиты защемляют нервные корешки, вызывая чувство онемения. Человек во время ходьбы пытается непроизвольно опираться на наружную часть стопы, чтобы распределить нагрузку и уменьшить болевой синдром.
- на третьей стадии боли мучают человека основную часть времени, причем это состояние отмечается даже в спокойствии. Больной вынужден использовать трость. Первый палец на ноге отклоняется, начиная давить на соседние, вызывая их деформацию.
Зачастую артроз осложняется синовитом — воспалительным процессом в синовиальной оболочке. Причем сустав опухает, увеличивается в размерах, кожный покров становится горячим и красным.
Похожая симптоматика воспаления отмечается во время артритов, а вальгусная деформация 1 пальца имеет характерные признаки плоскостопия или подагры. Потому для точного диагностирования врач не только осматривает ногу, но и назначает некоторые процедуры для определения болезни:
- УЗИ, компьютерная и магниторезонансная томография дают возможность оценить состояние сустава и близ находящихся мягких тканей;
- на рентгене можно увидеть уменьшение в размере суставной щели, костные наросты;
- положительные ревмопробы являются симптом ревматоидного артрита;
- высокое содержание мочевой кислоты в крови говорит о подагре;
- анализ крови позволяет отличить артроз от артрита, сопровождающийся выраженным процессом воспаления.
Способы лечения
Во время лечения артроза плюснефаланговых суставов стоп ДОА преследуется несколько основных задач.
В первую очередь необходимо произвести следующие мероприятия:
- замедлить развитие болезни, максимально долго сохранить подвижность сустава;
- избавится от воспалительного процесса и болевых ощущений;
- уменьшить нагрузку на сустав.
Все это можно решить только с помощью комбинации консервативного лечения с немедикаментозной терапией. Немаловажную роль играют диетотерапия, физиотерапия, лечебная гимнастика. Показано применение ортопедических изделий для закрепления поврежденного сустава в требуемом положении и снятия с него напряжения.
Для снижения давления на сустав нужно:
- носить обувь с супинаторами и ортопедическими стельками;
- больше отдыхать, не допускать долгого нахождения на ногах;
- нормализовать вес.
Лечение во время артроза 1 пальца должно начинаться с использования противовоспалительных средств. Лечебная физкультура и физиотерапевтические мероприятия назначаются только после снятия острого воспаления. Одновременно можно использовать народные способы лечения. Разрабатывается специальный дневной рацион, чтобы скорректировать вес, восстановить обменные процессы, снабдить суставную ткань требуемыми питательными элементами.
Запрещены продукты с консервантами, копчености, острые блюда, фаст-фуд. Необходимо ограничить потребление соли, сахара, жиров. Полезны заливные и холодцы.
Лекарственные средства
Лечение плюснефалангового артроза подразумевает использование лекарственных средств.
Во время терапии используют препараты различных групп:
- при заболевании на 1−2 этапе лечение производят хондропротекторами, средствами, которые содержат компоненты суставной ткани. Эти препараты замедляют разрушение сустава, пока это не приобрело необратимый процесс. Самым эффективным является инъекционное или пероральное использование лекарств, некоторые средства изготавливаются в виде гелей или кремов;
- противовоспалительные нестероидные препараты в форме таблеток используют кратковременным курсом, чтобы снять воспалительный процесс и болевые ощущения. Сюда относятся Ибупрофен, Диклофенак, Индометацин, Нимесулид;
- на последнем этапе заболевания для обезболивания необходимо использовать мощные анальгетики;
- если воспалительный процесс не получается снять при помощи НПВС, то используют блокады гормональными лекарствами (Гидрокортизон).
Также назначаются витаминизированные комплексы, средства для восстановления циркуляции крови. Артроз отлично лечится при помощи уколов гиалуроновой кислоты — она восстанавливает синовиальную жидкость, снижает трение хрящей и обеспечивает сустав необходимыми элементами. Но уколы в небольшие суставы необходимо выполнять очень аккуратно.
Физиотерапия и гимнастика
Физиотерапия эффективна на начальном этапе. При артрозе, как правило, используют УВЧ и СУФ-облучение. Отличный эффект имеет лазерная и магнитная терапия. Фонофорез и электрофорез помогают лучшему прохождению лекарств в ткани.
Используют разные физиотерапевтические процедуры, которые:
- активизируют процессы обмена и кровообращение в тканях;
- имеют противовоспалительное и обезболивающее свойство;
- восстанавливают мышечный тонус;
- активируют процессы восстановления;
- помогают снять отек.
Учитывая степень болезни, а также состояние пациента, врач разрабатывает комплекс гимнастических упражнений. Большинство из них можно делать дома без каких-либо приспособлений. Рекомендуется отводить по сторонам пятку и носок, выполнять вращательные движения ступнями, делать перекаты с пятки на носок, вытягивать на себя носок. Самое главное — дозировать нагрузку, уменьшать ее, если упражнения начинают сопровождаться болями.
Народные рецепты
Народные рецепты
Нетрадиционная медицина рекомендует комбинировать лекарства для наружного и внутреннего применения. Так, спиртовым настоем из перегородок ореха можно обрабатывать поврежденные суставы либо же принимать этот состав внутрь 2 раза ежедневно по 1 ч. л.
Настойку на спирту из золотого уса с прополисом употребляют внутрь по 1 ст. л. перед приемом пищи 2 раза в день. Чтобы ее приготовить, необходимо 70 г растений и 2 г прополиса. После эти компоненты необходимо залить 500 мл водки и дать настояться 2 недели. Для компрессов используют состав из меда, алоэ и спирта (3:2:1). Можно самому сделать согревающие мази:
- Взять по 1 ст. л. листьев сабельника, подорожника и крапивы, перемолотых корней имбиря, добавить один стакан оливкового масла. После установить на паровую баню и дать закипеть. Втирать эту смесь необходимо перед сном.
- Сделать из кунжутного, подсолнечного и оливкового масел (по 70 мл) основу. Добавить маленькую ложку соли, 2 ч. л. перца, мелко порезанную чесночную головку. Дать закипеть на паровой бане. Каждый день втирать в пораженный участок в течение 15 минут.
Для ванночек делают настойку из хвойных веток и перемолотого топинамбура, добавив в состав кипяток. После того как смесь остынет до приемлемой температуры, опустить в нее ступни на полчаса. Затем нужно втереть в пораженные участки барсучий жир.
Операционное вмешательство
Для избавления от болезненных ощущений производят артродез, то есть хирургическим способом выполняют обездвиживание сустава. С учетом необходимости иссекают его поверхность, убирают костные новообразования.
После резекции плюсну соединяют с фалангой в требуемом положении. После закрепляют при помощи спиц и оставляют до срастания костей. Как правило, для этого необходимо около 4 месяцев. После этого вмешательства невозможно движение сустава, но не происходит трения хрящей, которое сопровождается острой болью.
У молодых людей пытаются по возможности сохранить суставную ткань, снизив давление соединяющихся поверхностей. Для этого иссекают костные новообразования — остеофиты, уменьшают плюсну и закрепляют ее в необходимом положении. Вследствие этого восстанавливается движение сустава, уменьшается болезненность, избавляются от трения. Это хирургическое вмешательство называется хейлектомия.
Одно из самых прогрессивных вмешательств — хондропластика. Это замена сустава имплантатом. Эндопротезирование восстанавливает работу суставной кости, но время службы имплантата ограничено.
Во время артроза происходит медленное, но прогрессирующее разрушение костной ткани. Патология сопровождается деформацией стопы. Она не может больше выполнять опорную функцию, изменяется походка, движения начинают сопровождаться болезненностью. Если вовремя установить диагноз и произвести лечение, то можно отсрочить переход заболевания в последнюю стадию. Но при запущенной форме избавиться от боли можно лишь с помощью хирургического вмешательства.
Артроз первого плюснефалангового сустава стопы
Выпирающая косточка на ноге, визуальное искривление большого пальца, дискомфорт при движении – характерные признаки артрозного поражения. Болезнь достаточно серьезная, развивается годами на фоне многих неблагоприятных факторов. Отсутствие своевременной диагностики и лечения приводит к потере подвижности и трудоспособности. Артроз плюснефалангового сустава 1 пальца стопы требует комплексной терапии, направленной на устранение болезненных симптомов и предупреждение осложнений.
Краткое описание и механизм развития болезни
Артроз первого плюснефалангового сустава стопы – хроническое дегенеративно-дистрофическое заболевание хрящевой ткани. Поражение локализуется в боковой области большого пальца ноги, поэтому часто в обиходе именуется косточкой. Затрагивает патология мужчин и женщин разного возраста. По статистике, чаще фиксируется у представительниц слабого пола после 50 лет.
Механизм развития недуга выглядит следующим образом:
- теряется упругость и эластичность хрящевой ткани;
- снижается амортизирующая функция хряща;
- постоянные нагрузки на сустав при движении негативно сказываются на сухожилиях, связках, мышцах;
- ухудшается микроциркуляция в мягких тканях;
- на плюсневой кости формируется нарост (остеофит);
- постепенно изменяется структура и форма сустава;
- ограничивается подвижность пальца с последующей дистрофией стопы.
Как результат, большой палец теряет функциональность, разрушительный процесс распространяется на соседние сочленения и приводит к обездвиживанию голеностопа.
Артроз плюснефалангового сустава, как и артрит стопы, поддается лечению, но для правильного выбора терапии важно выяснить причины развития заболевания.
Причины артрозного поражения стопы
Большой палец ноги на протяжении жизни подвергается постоянным серьезным нагрузкам. Из-за высокой подвижности это сочленение чаще всего страдает от различных нарушений. Но это не единственная причина артроза.
Появлению болезни способствует ряд неблагоприятных факторов:
- неправильное анатомическое строения ноги (плоскостопие, широкий носок);
- механические травмы ступни (ушибы, вывихи, переломы);
- воспалительные заболевания голеностопа (бурсит, артрит);
- эндокринные патологии (болезни щитовидки, сахарный диабет);
- плохое кровообращение в конечностях (атеросклероз, варикоз);
- гормональные нарушения (прием гормонов, климакс);
- неправильный обмен веществ в организме;
- возрастные изменения в работе опорно-двигательного аппарата.
Чтобы своевременно обнаружить артроз 1 степени плюснефалангового сустава, важно учитывать возможные предпосылки заболевания.
К наиболее вероятным рискам относятся:
- профессиональная деятельность, а также избыточные спортивные нагрузки (футболисты, гимнасты, модели);
- наследственная предрасположенность к суставным болезням;
- лишний вес, ожирение;
- ношение неудобной, тесной обуви на высоком каблуке;
- длительное переохлаждение ног;
- низкая двигательная активность, сидячая работа;
- вредные привычки, неблагоприятные условия жизни.
Оставленные без внимания факторы могут привести к артрозной патологии, проявления которой существенно осложняют жизнь.
Нoшeниe вpeднoй для стoпы oбуви
Клиническая картина
Симптоматика заболевания нарастает на протяжении нескольких лет. Первые признаки зачастую смазаны и практически незаметны, тогда как поздние стадии проявляются значительной болезненностью и явными внешними изменениями.
Для деформирующего артроза 1 плюснефалангового сустава характерны:
- сильная утомляемость и усталость в ногах;
- тугоподвижность пальцев во время ходьбы;
- дискомфорт в носке при надевании обуви;
- резкая или ноющая боль в области стопы, особенно после нагрузок;
- повышенная чувствительность пальцев на изменение погодных условий;
- подкожные узелки с внешней стороны плюснефалангового сустава;
- ощущение холода, онемение, покалывание, ломота в ноге;
- скованность и хруст в суставе;
- гиперемия и отечность вокруг косточки большого пальца;
- неестественный изгиб пальца в сторону мизинца;
- заметное деформирование стопы.
Во избежание необратимых дегенеративных изменений важно обращать внимание на любой подозрительный дискомфорт. При наличии хотя бы одного, даже незначительного, симптома нужно незамедлительно пройти обследование у специалиста.
Вторая стадия плюснефалангового артроза у основной массы больных уже вызывает жалобы: боль при ходьбе, отеки стоп, дискомфорт при стоянии.
Диагностические мероприятия
При наличии жалоб на дискомфорт в области большого пальца в первую очередь необходимо проконсультироваться с врачом. Суставными патологиями занимается артролог. При отсутствии его в клинике на помощь придут узкие специалисты – ревматолог, ортопед, остеопат, травматолог, хирург. Доктор проведет очный осмотр, соберет подробный анамнез, поставит предварительный диагноз.
Для уточнения формы, стадии, степени разрушения необходимо пройти дополнительную инструментальную и лабораторную диагностику, включающую:
- рентгенографию – визуально показывает состояние суставного сочленения, наличие остеофитов, повреждений, деформаций, новообразований, любых патологических изменений;
- КТ и МРТ – вспомогательные высокоинформативные методики для рассмотрения не только суставных полостей, но и мягких тканей;
- УЗИ – проводится при наличии противопоказаний к рентгену и томографии, а также в качестве дополнительного диагностирования;
- анализ крови – определяет основные показатели здоровья и специфические маркеры воспаления для дифференциации с артритом.
Комплекс методик подбирается в индивидуальном порядке на основании клинической картины и предварительного осмотра специалиста. Обследование безболезненное, но очень важное для назначения лечения.
Артроз плюснефаланговых суставов стоп: принципы лечения
Терапия артрозной патологии, как и лечение артрита пальцев ног, предполагает комплексный подход. Без медицинского сопровождения она быстро прогрессирует и приводит к тяжелым осложнениям.
Очень важно как можно раньше подобрать адекватную лечебную схему, чтобы:
- приостановить деградацию суставной ткани;
- снизить болевые и воспалительные проявления;
- вернуть подвижность стопы;
- сохранить трудоспособность и хорошее самочувствие.
Главные терапевтические мероприятия включают прием специальных препаратов, выполнение упражнений и помощь народных рецептов.
Медикаментозный подход
Первая и вторая стадии артроза стопы успешно поддаются консервативному лечению. Применяются препараты системного действия и местные средства для остановки разрушения суставов и устранения сопутствующей симптоматики.
- Противовоспалительные средства нестероидной группы (НПВС) борются с воспалительным процессом в острые периоды, убирают отечность, гиперемию, снижают болезненность. Используются в основном мази, крема, таблетки – «Индометацин», «Найз», «Ибупрофен», «Ортофен», «Фастум».
- Обезболивающие препараты снимают боль в ноге средней интенсивности. В качестве однократной помощи принимается «Анальгин», «Аспирин», «Тайленол», «Диклофенак».
- Кортикостероидные гормоны купируют сильный болевой синдром на поздних этапах болезни, когда предыдущие лекарственные группы бессильны. Назначается таблетированная форма, а также уколы «Преднизолона», «Триамцинолона», «Целестона, «Гидрокортизона».
- Хондропротекторы эффективны на ранней стадии, стимулируют восстановление хрящевой ткани – «Хондроитин», «Терафлекс», «Стоп Артроз», «Дона».
В зависимости от сложности состояния дополнительно могут применяться миорелаксанты, сосудорасширяющие лекарства, витаминные комплексы.
Остеоартроз первого сустава подвергается комплексной терапии
Лечебная гимнастика
Обязательным мероприятием при артрозном поражении большого пальца является лечебная гимнастика. Специальные упражнения помогают вернуть суставу правильную форму, уменьшить дискомфорт, тонизируют мышечный аппарат. Показаны на начальном этапе заболевания и после операции.
Комплекс простых и эффективных упражнений выполняется в домашних условиях или даже на работе:
- разложите на полу разные мелкие предметы (ручки, катушки ниток, мячики, игрушки), пытайтесь поднять их пальцами ног, подержать и положить обратно, а также донести до ладони;
- в положении лежа на спине приподнимите стопу и пишите ею в воздухе буквы алфавита по порядку;
- выполняйте упражнение «Велосипед», максимально задействуйте стопу, акцентируя внимание на вращение педалей кончиками пальцев;
- ходите по квартире сначала на носочках, затем на внутренней и внешней стороне стопы, заканчивая упражнение на пятках;
- сидя на полу с руками за спиной, вытягивайте носки от себя и возвращайте в обратном направлении;
- с сидячего положения пытайтесь двигать каждым пальцем на ноге по отдельности, контролируя мышцы и суставы;
- массажируйте руками каждый палец, немного оттягивая в сторону большой.
Помните, гимнастика не должна вызывать сильную боль и дискомфорт. Тренировки должны быть регулярными и только такими, которые врач рекомендует.
Народные средства от артроза
Комплексный подход к лечению артроза плюснефалангового сустава предполагает применение методов народной медицины. Натуральные и безопасные лекарства помогают облегчить состояние, не вызывая побочных реакций.
Следующие процедуры обладают выраженным обезболивающим и согревающим эффектом:
- Ванночка из соли и соды. 3 ст. ложки смеси из поваренной соли и соды растворить в теплой воде. Залить жидкость в тазик и погрузить в нее ногу так, чтобы вода покрывала стопу. Делать ножные ванночки по 20 минут ежедневно перед сном.
- Растирка из меда и мумие. Жидкий натуральный мед (100 г) перемешать с чайной ложкой мумие. Полученной мазью медленно растереть пальцы, прикрыть чистой тканью и оставить на ночь.
- Компресс из хрена. Свежий корень хрена натереть на терке и залить на пару минут кипятком. Отжатую от воды массу выложить на бинт и примотать к больному пальцу, закрыв пленкой. Подержать пару часов и снять.
- Аппликация из капустного листа. Свежий лист белокочанной капусты промыть и немного поколоть вилкой для выделения сока. Смазать одну сторону тонким слоем меда и наложить на стопу. Примотать не туго бинтом и оставить на несколько часов.
Домашнее лечение эффективно в качестве дополнения к основной терапии. Самостоятельно оно не способно вылечить патологию, а только облегчить симптоматику.
Профилактические меры
Максимально отсрочить артроз 1 плюснефалангового сустава и возможные осложнения способна простая профилактика, включающая:
- ношение свободной, удобной, мягкой обуви на невысоком каблуке;
- контроль массы тела, не допуская сильного ожирения;
- активный образ жизни с умеренными физнагрузками (пешими прогулками, велосипедом, танцами, фитнесом);
- отказ от курения, употребления алкоголя и вредной пищи;
- своевременное лечение острых воспалительных заболеваний, травм нижних конечностей;
- регулярные осмотры профильного врача при склонности к суставным патологиям.
Профилактические мероприятия способны предотвратить неприятную болезнь при условии соблюдения здорового образа жизни. А правильное лечение существующего артроза позволяет остановить разрушение сустава и надолго сохранить его подвижность.
Как лечат артроз плюснефалангового сустава стопы?
Самая большая нагрузка на стопы наблюдается в области межфаланговых суставов пальцев и вместе их соединения с плюсной. Артроз плюснефалангового сустава 1 пальца стопы связан с деформацией большого пальца, которую в повседневной жизни часто называют «шишкой». Заболевание при несвоевременном выявлении симптомов способно повлечь невозможность нормальной жизнедеятельности, поэтому важно иметь представление о причинах появления патологии, первых признаках и существующих способах лечения.
По каким причинам появляется артроз плюснефалангового сустава?
Суставной хрящ при отсутствии аномалий обеспечивает такое сочленение суставов, при котором кости не трутся и не мешают друг друга. Артроз плюснефалангового сустава стопы связан с разрушительными процессами хрящевой ткани, изменениям в составе суставной жидкости что на первых порах является причиной болевого дискомфорта и со временем начинает мешать ходить человеку. Со временем хрящи истончаются и кости обнажаются, что вызывает сильную боль и затруднения в движении. Раздражения синовиальной оболочки приводит к появлению воспалительного процесса.
Причинами появления артроза плюснефалангового сустава стопы считают:
- механические травмы в виде ушибов, вывихов, переломов;
- изменения биохимической природы, которые становятся следствием нарушенного метаболизма, воспалительных процессов, отклонения в работе эндокринной системы и гормональные сбои;
- проблемы с кровоснабжением плюснефалангового сустава, в результате чего наблюдается недостаточное питание тканей;
- нахождение ног в постоянном холоде, переохлаждения;
- аномалии анатомического строения, которые часто мешают нормально ходить;
- изменения возрастного характера.
Опасность артроза плюснефалангового сустава стопы заключается в том, что при отсутствии своевременного лечения и назначения адекватной симптомам терапии консервативные способы могут не оказать желаемого воздействия и последствия деформирующего заболевания могут быть исправлены только хирургическим путем.
Симптомы заболевания в зависимости от стадии артроза
Главным симптомом деформирующего артроза плюснефалангового сустава вне зависимости от причин его появления является появление болевого синдрома в области первого пальца, который имеет свои проявления на каждой из стадий патологических изменений. Всего выделяют 4 стадии артроза плюснефалангового сустава 1 пальца стопы:
- первая — больной жалуется на незначительную боль в стопе и покалывания, после сильных нагрузок наблюдается усиление боли, со временем происходит утолщение плюсневой косточки;
- вторая — наблюдаются деформирующие изменения суставов стоп, первый палец ограничивается в движении из-за сильной боли, которая не покидает человека даже при отдыхе, ходить пациенту становится сложно, боль мешает ему становиться на все стопу, и он старается опираться на область ближе к мизинцу;
- третья — боль мешает человек нормально ходить, он ограничен в движениях, к деформирующим сустав стопы изменениям присоединяется хромота;
- четвертая — изменения в области плюснефалангового сустава не предполагают медикаментозное лечение и разрушительные изменения принимают необратимый характер.
Сопровождающими артроз плюснефалангового сустава симптомами, характерными для всех стадий является:
- ощущение того, что деформация мешает ходить, сковывает движения;
- наличие отечности в области первого пальца, которая со временем затрагивает другие области стопы;
- нарушения в походке;
- покраснения кожного покрова стопы и повышение температуры;
- быстрое утомление ног;
- появление уплотнений в области первых пальцев.
Чем раньше пациент обращается за лечением, тем легче избавление от патологии стопы. Лечение артроз плюснефаланговых суставов стоп эффективно при помощи только физиотерапевтических процедур. Вторая и третья стадии деформирующих изменений предполагают медикаментозное лечение стопы. Улучшение на последних стадиях требует хирургического вмешательства.
Симптомы деформирующих изменений плюснефалангового сустава стопы ярко выражены и при их наличии можно говорить о явных признаках патологии. Для врача важно выявить причину отклонений для назначения адекватного лечения.
В обязательном порядке назначается рентгенография, при необходимости УЗИ, КТ или МРТ.
Принципы лечения артроза
Лечение зависит от стадии деформирующего артроза, степени патологических изменений первого пальца стопы. В значительной части случаев назначается комплексная терапия, предполагающая комплекс физиопроцедур и ношение ортопедических изделий, медикаментозные препараты в виде таблеток, мазей инъекций. Хирургическое вмешательство проводится только на последних стадиях деформирующего артроза.
- снижение уровня нагрузки на сустав;
- назначение диеты для снижения излишнего вида;
- исключение по возможности стоячего положения, в котором нагрузка на сустав максимальна;
- запрет на ношение обуви с высоким каблуком, тесных или неподходящих по размеру моделей;
Хороший результат лечения показывает ношение ортопедических изделий, но подбор и назначение их должен проводить лечащий врач на основании стадии и симптомов деформирующего артроза. В целях лечения артроза плюснефалангового сустава назначают различные группы лекарственных препаратов:
- нестероидные средства — купируют болевой синдром и воспалительные процессы, они могут иметь форму таблеток, геля или мази, наиболее популярными является Ибупрофен, Диклофенак, Нимесулид;
- хондропротекторы — в их составе может присутствовать хондроитин и глюкозамин, которые в человеческом организме содержатся в хрящевых тканях, поэтому они способствуют замедлению патологических разрушительных процессов, к такой группе относится Хондроксид, Артрин;
- стероидные медикаменты — лечение гормонами проводится при отсутствии результата от консервативной терапии, наиболее часто назначается Гидрокортизон;
- гиалуроновая кислота — введение вещества нормализует состав синовальной жидкости, дефицит которой наблюдается при артрозе стопы и патологии первого пальца.
При сильных болях назначаются анальгетики, на последних стадиях могут использоваться медикаменты, в состав которых входят вещества наркотической группы. В обязательном порядке для поддержания организма назначаются витаминные и минеральные комплексы.
Лечебная физкультура показана на всех стадиях заболевания, но наибольший эффект показывает на начальном этапе деформирующего артроза. В число дополнительных физиопроцедур при патологии плюснефалангового сустава входит:
- УВЧ;
- СУФ-облучение;
- магнитотерапия;
- воздействие лазером;
- электрофорез, в том числе с лекарственными препаратами.
Прохождение курса физиопроцедур при артрозе плюснефалангового сустава улучшает обменные процессы, снимается отечность, улучшается регенерация тканей. В результате нормализации тонуса мышц снижается выраженность воспалительных процессов, ускоряется движение крови и жидкости в организме. В результате боль отступает, пациент перестает жаловаться на симптом того, что образование в области большого пальца мешает ему ходить.
Особенности хирургического вмешательства
Хирургическое вмешательство показано на поздних стадиях патологии плюснефалангового сустава. Для избавления от болевого синдрома выполняется артродез и сустав обездвиживается. В ходе хирургического вмешательства удаляются наросты и вносится корректив в области плюснефалангового сустава.
Анатомически правильное положение плюснефалангового сустава при артрозе фиксируется при помощи фиксаторов до момента, пока не происходит полное сращение костей. После операции средний срок реабилитации составляет 3 месяца. Полностью восстановить подвижность сустава операция не может, но излишнее трение в месте плюснефалангового сустава прекращается и болевой синдром отступает.
Сегодня существует множество вариантов хирургического лечения, позволяющих улучшить состояние плюснефалангового сустава. Врач может выбрать проведение хейлектомии, при которой удаляются остеофиты, укорачивается плюсневая кость с фиксацией в нужном положении.
Недостатком эндопротезирования является ограниченный срок протеза.
Использование преимуществ лечебной гимнастики
Комплекс лечебной гимнастики можно выполнять не только в условиях стационара, его достаточно просто исполнять в домашней обстановке. Сегодня существуют целые методики, использование которых позволяет улучшить самочувствие пациента даже на поздних стадиях.
Выполнение следующих простых упражнений поможет снизить выраженность деформирующего артроза и предотвратить ухудшение ситуации:
- совершение вращательных движений стопами ног последовательно в каждую из сторон;
- в положении вытянутых ног производится отвод носка влево и пятки вправо, с последующей сменой направления движения;
- попеременное движение носков на себя вытянутых вперед ног;
- сидя на стуле, имитация ходьбы с попеременным перекатыванием стопы с пятки на носок и обратно;
- при помощи эластичного бинта или ленты большие первые пальцы ног соединяют между собой, после чего прилагают усилия для разведения ног в сторону.
Хороший эффект при артрозе показывает самомассаж области первого большого пальца ноги, движения при котором должны выглядеть в виде поглаживания и разминания.
Артроз плюснефалангового сустава хорошо отзывается на лечение при выявлении патологии на первых стадиях. Первые симптомы выявляются в виде сильной боли в области первого пальца, отечности и деформации, которая приводит к тому, что со временем она начинает мешать ходить человеку. Лечение патологии плюснефалангового сустава предполагает комплексное лечение, курс и содержание которого зависит от степени тяжести деформирующей хрящевую ткань патологии.