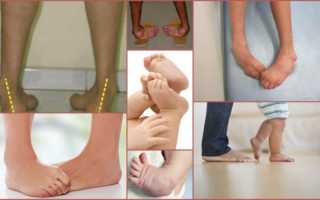
Эквиноварусная деформация стопы
Эквинусная и эквиноварусная установка стоп у детей
Современные ортопеды уделяют внимание правильному положению стопы ребенка после рождения. Часто малыш рождается с врожденными патологиями опорно-двигательного аппарата. Тогда ему требуется адекватная медицинская помощь. Родители должны понимать, чем отличается эквинусная и эквиноварусная деформация стопы и когда рекомендуется начинать лечение.
Особенности эквинусной деформации
Эквинусная установка стоп – это искривление ступни ноги с подошвенным сгибанием. Редко диагностируется как самостоятельное заболевание, в большинстве случаев сочетается с другими формами искривления.
Эквинусной установке стоп у детей присвоен код по МКБ-10 – «М21». Нередко такая патология появляется у детей с церебральным параличом.
Виды эквинусной деформации
Эквинусное положение стопы может быть врожденной или приобретенной патологией. Если ребенок родился на свет с нарушением, то отклонение в развитии было унаследовано генетически. На практике такая форма патологии встречается крайне редко.
Приобретенная эквинусная деформация стопы диагностируется чаще. Развитие заболевание возможно вследствие воздействия отрицательных факторов.
Причины развития патологии
Неправильное положение стопы у ребенка по эквинусному типу возникает в результате воздействия следующих факторов:
- Нарушение обмена веществ;
- Плоскостопие;
- Заболевания щитовидной железы;
- Слабый иммунитет;
- Не усвоение кальция;
- Сильные физические перегрузки;
- Избыточный вес;
- Перенесенные травмы;
- Заболевания опорно-двигательного аппарата;
- Наследственная предрасположенность.
Риск развития эквинусного искривления выше, если ребенок перенес энцефалит или у него была диагностирована болезнь Литтла. Важно определить патологию на ранней стадии, так как чем сильнее она прогрессирует, тем сложнее исправить. Эквинусная деформация может быть настолько сильной, как изображено на фото.
Симптоматика
Особенности эквинусной формы искривления таковы, что заподозрить их можно только, когда нарушение станет достаточно заметным. Вначале пациент слегка приподнимает пятки при ходьбе, в более поздних стадиях опорой остаются только фаланги пальцев.
Из-за смещения нагрузки кожа на пятке становится очень нежной, тонкой, а подошва на пальцах обретает более жесткое состояние, покрываясь мозолями и натоптышами. Изменяется походка, хромота становится ярко выраженной.
Методы терапии
Лечение длительное и может быть эффективным только при начале терапии на ранних стадиях патологии. Полностью избавиться от эквинусной деформации удается крайне редко.
Вначале врач назначит консервативную терапию. Используются следующие методики:
- Массаж;
- Лечебная физкультура;
- Физиотерапевтические процедуры;
- Ортопедическая обувь;
- Ношение повязок для коррекции.
Если эти методики не дают значимого эффекта, врач может назначить наложение гипсовых повязок. Все чаще среди врачей распространяется практика замены гипса специальными компрессионными аппаратами.
Если все консервативные методики оказываются безрезультатными, назначается хирургическое вмешательство.
Операция позволяет улучшить положение стопы, вернуть ей нормальный внешний вид. Основная часть функций ноги восстанавливается. Метод вмешательства определяется врачом, исходя из состояния пациента.
Особенности эквиноварусной деформации
Эквиноварусная деформация стопы – нарушение, при котором передний край ступни поднят вверх, а наружный опущен вниз. Эта разновидность патологии часто возникает при детском церебральном параличе.
Происходят серьезные изменения. Нарушается естественное положение костей и сочленений в голеностопном суставе.
Причины
Эквиноварусная установка стоп развивается вследствие внутренних нарушений строения мышц. Возникновение заболевания происходит на фоне следующих факторов:
- Дистония мышц-сгибателей стопы и голени;
- Пирамидная недостаточность у детей до первого года жизни;
- Травмы шейного отдела спинного мозга;
- Устойчивое нарушение кровообращения;
- Утолщение ствола головного мозга.
Причины возникновения такого искривления следующие:
- Энцефалит;
- Повреждение седалищного нерва;
- Полиомиелит в анамнезе;
- Травмы;
- Сложные вывихи стоп;
- Переломы голеностопа.
Возникшее заболевание требует лечения. Чем раньше патология будет выявлена, тем более эффективной окажется терапия.
Симптоматика
Деформация стопы этого типа не может остаться незамеченной. Клинические признаки заболевания следующие:
- Невозможность осуществлять пропорциональные движения обеими ногами относительно оси стопы;
- Стопы неправильно согнуты, это видно невооруженным глазом;
- Хромота;
- Нет активного сгибания в стопах.
Человек может заметить искривление самостоятельно. Для постановки точного диагноза и подбора адекватных методов терапии требуется медицинское обследование.
Методика лечения заболевания
Если у ребенка обнаружили эквиноварусную установку стопы, от родителей требуется немало терпения. Результат лечения будет не быстрым, а сил приложить придется немало. Однако, чем раньше будет начата терапия, тем лучших результатов можно достичь.
Важно правильно выбрать врача-ортопеда. Достоверно оценить эффективность проведенного лечения можно будет только через несколько лет, примерно к 5-7 годам жизни, когда основные структуры опорно-двигательной системы ребенка полностью сформируются.
Ни в коем случае не стоит пытаться лечить деформацию стопы народными методами. Нельзя терять время на неподходящие способы терапии.
После обращения к врачу будут назначены дополнительные исследования. Чаще всего проводят рентген, УЗИ. В более сложных случаях может потребоваться МРТ.
В лечебные меры при деформации стоп у ребенка входят следующие методики:
- Правильно подобранные лечебно-физкультурные упражнения;
- Сеансы физиотерапевтических процедур;
- Использование ортопедических изобретений;
- Профессиональный массаж стоп.
Вначале применяется консервативный подход в лечении. Чем раньше выявлена болезнь, тем больше результата будет.
Хирургическое лечение
Операции проводят по методу Понсетти. Стопу корректируют, после чего накладывают гипсовые повязки. По мере выпрямления гипс меняют, чтобы он продолжал исполнять свою функцию.
Компрессионные повязки практически не используются, так как для выпрямления такого искривления они недостаточно эффективны.
Деформация стопы любого типа – неприятная болезнь, требующая длительного лечения. Однако родителям важно понять, что достичь улучшений можно, четко соблюдая рекомендации врача.
Эквиноварусная деформация стопы
О эквиноварусной деформации стопы
Эквиноварусная деформация стопы — это патологическое положение стопы, во время которого передний край стопы поднят, а наружный край опущен вниз. Эквиноварусная деформация стопы — эта деформация стоп, которая очень часто диагностируется при спастических формах детского церебрального паралича. Детский церебральный паралич — это группа гетерогенных клинических синдромов, возникших в связи с не прогрессирующими нарушениями двигательных функций и позы.
Эквиноварусная деформация стоп — это тяжелая форма деформации опорно-двигательного аппарата, чаще всего заболевание является двухсторонним. Эквиноварусная деформация стоп может быть:
- Типичной (дефект развития сухожилий, связок, мышц);
- Атипичной (недоразвитие большеберцовой кости).
Причины эквиноварусной деформации стопы
Эквиноварусная деформация стопы возникает в результате варусной или эквинусной установкой стопы. Также данная патология может возникнуть из-за выпадения функции малоберцовых мышц. Важно знать, что при эквиноварусной деформации стоп паралич может распространиться на переднюю группу мышц голени.
Основные причины эквиноварусной деформации стопы:
- Повреждение седалищного нерва;
- Повреждение малоберцовых нервов (после резаных и огнестрельных ран);
- Энцефалит;
- Полиомиелит;
- Болезнь Литтла;
- Сложные и неправильно вылеченные вывихи стоп;
- Гнойно-деструктивные процессы на стопе;
- Вывихи и переломы голеностопного сустава или другого сустава заднего отдела стопы.
Эквиноварусная деформация стопы проявляет себя такими клиническими признаками:
- Отсутствие активных пропорциональных движений около переднезадней горизонтальной оси стопы;
- Наличие характерных компонентов деформации (подошвенного сгибания, варуса, торсии дистального конца стопы вовнутрь);
- Отсутствие активного сгибания стопы.
Симптомы эквиноварусной деформации стопы
Также можно столкнуться с так называемой эквиноварусной деформацией стопы или конской стопой, при которой человек не может наступить на всю поверхность стопы, а только лишь на её переднюю часть (носок). Создаётся такое впечатление, что человек старается встать на носок, так как сгибание голеностопного сустава является ярко выраженным. Данная патология зачастую бывает врождённой и может быть как двухсторонней, так и односторонней.
Без сомнений, лечение эквиноварусной деформации стопы следует проводить как можно раньше, так как отсутствие соблюдений правил терапии может навсегда поменять качество жизни у взрослого человека.
Операция при эквиноварусной деформации стопы проводится бесплатно в рамках ВМП
При медицинских показаниях и наличии квот по направлению в нашем центре проводятся операции за счет средств, выделяемых по программе оказания высокотехнологичной медицинской помощи (ВМП)
Лечение эквиноварусной деформации стопы
Лечение эквиноварусной деформации стоп — это очень длительный и сложный процесс, который занимает очень много сил и времени. Важно, как можно скорее поставить диагноз и начать лечение еще на самых ранних этапах развития эквиноварусной деформации. Ранняя диагностика дает больше шансов на скорейшее выздоровление.
Постановкой диагноза, определением причины эквиноварусной деформации стопы и назначением лечения может заниматься только опытный врач-ортопед. При первых симптомах эквиноварусной деформации стоп немедленно обратитесь в наш Центр травматологии и ортопедии клинической больницы № 85 Федерального медико-биологического агентства России для немедленного медицинского вмешательства. Самолечение и народная медицина при лечении эквиноварусной деформации стоп строго запрещается, так как оно может лишь уменьшить боль на некоторое время, а сама деформация будет развиваться дальше.
Комплексное лечение включает в себя:
- Лечебные физические упражнения, которые направлены на коррекцию формы стопы и на укрепление мышц ног;
- Физиотерапевтические процедуры;
- Применение ортопедических принадлежностей (корректоры, супинаторы);
- Использование ортопедических стелек и супинаторов;
- Комплексный массаж стоп и ног, включающий в себя массаж поясничной и ягодично-крестцовой области.
Очень часть у детей эквиноварусную деформацию стоп лечат с помощью метода Понсети. Это всемирно известная методика, которая заключается в мануальной коррекции и поэтапной смене гипсовых повязок. Этот метод очень эффективный, он гарантирует минимальное хирургическое вмешательство. Метод Понсети корректирует эквиноварусную деформацию стоп у человека всего лишь за 2 месяца.
Основные методы лечения эквиноварусной деформации стопы в нашем центре ортопедии:
- Коррекция в 3-точечной коррекционной системе;
- Применение закрепляющих протезов;
- Этапная редрессация;
- Антиэквиноварусная обувь;
- Физиотерапия;
- Введение лекарственных препаратов, которые блокируют нервно-мышечную проводимость икроножных мышц;
- Оперативное лечение (применяется в случае неэффективного результата после лечения другими методиками).
Это может быть интересно
Вопросы пользователей об эквиноварусной деформации стопы
Ответ врача:
Вы можете обратиться к нам в центр травматологии и ортопедии. Предварительная запись по представленным на сайте телефонам.
Ответ врача:
Необходимо приехать для очной консультации в центр травматологии и ортопедии.
Ответ врача:
Для этой операции требуются специальные импланты, расходные материалы. Эти материалы вам придется покупать.
Ответ врача:
На наш взгляд, такого рода оперативные вмешательства лучше проводить в специализированных центрах, которых это стоит ”на потоке”.
Эквиноварусная деформация стопы
Косолапость – неправильное положение стопы, при котором внутренняя сторона стопы приподнята и подогнута внутрь, наружная опущена вниз, пальцы отклонены кнутри. В медицине для обозначения этой патологии используется определение эквиноварусная деформация стопы.
Косолапость – тяжелая форма нарушения строения опорно-двигательного аппарата, которая чаще всего наблюдается у мальчиков.
Наиболее вероятная причина развития косолапости – эквинусная или варусная постановка стопы. Может возникнуть в результате нарушения функций малоберцовых мышц. Нередко развивается на фоне спастических форм ДЦП (детский церебральный паралич) – группе гетерогенных синдромов, возникающих при не прогрессирующих нарушениях двигательных функций ОДА (опорно-двигательный аппарат) и позы тела. В большинстве случаев косолапость диагностируется на обеих ногах.
Виды эквиноварусной деформации. Причины. Симптомы
Эквиноварусная деформация стопы классифицируется на несколько видов. Чаще всего диагностируются типичная косолапость, при которой наблюдается нарушение развития мышц, сухожилий, связок, и атипичная форма, для которой характерна недоразвитость большой берцовой кости. Кроме того эквиноварусная деформация может быть врождённой, идиопатической, синдромологической и позиционной.
Как правило, косолапость врождённая носит вторичный характер. Деформация стопы обусловлена аномалиями в развитии костных и мышечных тканей ОДА (искривления костей нижних конечностей, врождённые вывихи бедра и т. д.). Сопровождается миопатией, врождённой нейропатией.
Признаки идиопатической косолапости:
- — Конская стопа.
- — Уменьшение таранной кости, патологическое положение шейки таранной кости.
- — Неправильное положение передней части стопы относительно пятки.
- — Короткая икроножная мышца.
- — Патологии развития поверхности суставов стопы.
- — Патологии сосудов большеберцовых костей передней части голени.
Позиционная косолапость характеризуется подвывихом суставных поверхностей, в то время как таранная и кость находятся в нормальном состоянии и положении.
Синдромологическая эквиноварусная деформация – сочетание позиционной косолапости и внескелетных патологий, таких как, например, амниотические перетяжки, врождённые аномалии почек и др.
В число основных причин развития эквиноварусной деформации стопы входит:
- — Полиомиелит.
- — Болезнь Литтла.
- — Энцефалит.
- — Повреждение малоберцовых и седалищного нервов.
- — Сложные или невылеченные вывихи стоп.
- — Гнойно-деструктивные процессы.
- — Механические травмы голеностопного сустава
(вывихи, переломы).
Клинические признаки патологии:
- — Визуально различимые элементы деформации стопы.
- — Движения стопы в области переднезадней оси непропорциональны.
- — Активные сгибательные движения отсутствуют.
Клиническая симптоматика врождённой формы косолапости расширена. У больного может диагностироваться варусная деформация, супнация, эквинус. В голеностопном суставе активные движения резко ограничены.
Такие изменения существенно влияют на походку больного. Косолапость вынуждает ребёнка во время ходьбы опираться не на всю стопу, а лишь на внешний её край. Из-за этого больной при каждом шаге переступает через опорную ногу.
Если вовремя на заняться лечением патологии, ситуация усугубляется. Кости деформируются ещё больше, в суставах стопы развиваются подвывихи. Кожа на опорном, внешнем крае подошвы становится толстой, грубой. Мышцы голени, не задействованные при ходьбе, атрофируются. Снижаются функции коленных суставов.
В связи с вышесказанным, эквиноварусная деформация стопы требует незамедлительного лечения. Чем раньше будет диагностирована патология и предприняты меры по её устранению, тем более положительным будет прогноз на качество дальнейшей жизни больного.
Методы лечения
Терапия деформаций стоп – сложный, трудоёмкий, очень длительный процесс.
Никакие меры самолечения и применение народных методов в этом случае недопустимы, так как они могут лишь облегчить страдания больного, но остановить дальнейшие патологические изменения строения стопы не в состоянии.
В официальной медицине основными методами лечения эквиноварусной деформации стопы являются:
- — Этапная редрессация.
- — Ношение специальной ортопедической обуви.
- — Применение корректирующих, фиксирующих суставы протезов.
- — Введение в икроножные мышцы препаратов, блокирующих их нервно-мышечную проводимость.
Важную роль в устранении патологии играют физиотерапевтические процедуры и мероприятия:
- — Лечебная физкультура, направленная на укрепление мышц нижних конечностей и коррекцию структуры стоп.
- — Комплексный массаж, включающий в себя массаж стоп, ног, ягодично-крестцового и поясничного отдела спины.
- — Использование супинаторов, корректоров, стелек.
Обычной практикой лечения эквиноварусной деформации стоп является применение метода Понсетти. На сегодняшний момент эта методика признаётся наиболее эффективной, малотравматичной и применяется во всём мире.
Метод Понсети заключается в этапной гипсовой коррекции с проведением малоинвазийной операции под местным наркозом – ахиллотомией (для удлинения ахиллова сухожилия). Весь курс лечения занимает 2-2,5 месяца. После завершения лечения рекомендуется носить брейсы (специализированная ортопедическая обувь) до 5-ти лет согласно установленному регламенту.
Если консервативное лечение косолапости не показывает положительных результатов, требуется оперативное вмешательство. Хирургическую операцию по исправлению эксиноварусной деформации стопы проводят не ранее 1-2 года жизни ребёнка.
Хирургическое вмешательство в данном случае предполагает обширную пластику связочного аппарата, голеностопных и подошвенных сухожилий, апоневрозов стопы.
Период реабилитации и восстановления длительный, предусматривает ношение гипсовых повязок, длится в среднем до полугода.
Рекомендуем для чтения
Популярные статьи
Успешность конкретной пластической операции во многом зависит от того, насколько … >>
Лазеры в косметологии используются для эпиляции волос довольно широко, так … >>
Всем женщинам рекомендуется регулярно посещать кабинет гинеколога. Часто представительницы прекрасного … >>
Ни для кого не секрет, что инъекции Ботокса на сегодняшний … >>
Глаза женщины – это отражение ее внутреннего мира. Они выражают … >>
В современном мире многие сталкиваются с таким неприятным явлением, как … >>
Современная женщина научилась ценить свое тело и поняла, что в … >>
Косолапость (эквиноварусная деформация стопы)
Причины заболевания
Среди врожденных ортопедических деформаций косолапость рядом с дисплазией тазобедренного сустава занимает ведущее место. В два раза случается чаще у мальчиков (62%), чем у девочек.
Врожденная косолапость бывает односторонней, но чаще двусторонней (59%). В 10 процентах случаев косолапость сочетается с другими пороками (синдактилией, амниотическими перетяжками, кривошеей др.), указывает на один из признаков врожденного дефекта развития, причиной которого может быть много факторов: генетических, эндо- и экзогенных.
Причины развития косолапости до конца не ясны. Причину косолапости хотели установить, начиная со времен Гиппократа, который объяснял ее вывихами в суставах стопы. Затем появились другие теории, среди которых правдоподобными остались биомеханическая, неврогенная и сосудистая теории, а также генетически обусловленное наследование.
Среди биомеханических факторов, которые влияют на внутриутробное положение стоп, может быть давление на них амниотических тяжей (так косолапость может сочетаться с перетяжками), давление пуповины, которая окутывает стопу, давление мышц матки на боковые поверхности стоп плода при малом количестве амниотической жидкости, давление опухоли матки и др..
Неврогенная теория объясняет возникновение неврогенной формы косолапости незарощением дуг позвонков и миелодисплазией, а также раздражением спинного мозга вследствие его фиксации сращениями и натяжением во время роста плода. Это, в свою очередь, обусловливает возникновение косолапости, так как центр иннервации мышц, которые супинируют и сгибают стопу, находится ниже, чем их антагонисты. При неврогенной косолапости бывает гипертрихоз в области крестца, копчиковая ямка на коже, расстройства чувствительности нижних конечностей и функции тазовых органов и т.д..
Одним из этиологических моментов косолапости признают опоздание в развитии перонеальной группы мышц.
В возникновении косолапости также придают значение токсоплазмозам и другим вредным факторам. Известно, что врожденная косолапость может наследоваться.
Приведенные теории возникновения плоскостопия достоверные. Их нельзя противопоставлять, ибо каждая из них объясняет ту или иную форму косолапости. Так, для легких и средней тяжести форм подходит биомеханическая теория. Тяжелые и рецидивирующие формы косолапости объясняются недостатком первичной закладки, амниотическим и неврогенным происхождением.
Итак, врожденная косолапость может быть следствием различного этиологического и патогенетического происхождения. Это подтверждается разнообразием форм деформации.
Современная травматология и ортопедия предполагает, что факторами риска возникновения косолапости могут быть аномалии положения плода, недостаток околоплодных вод, курение, прием алкоголя и наркотических препаратов, неблагоприятная экология, работа на вредных предприятиях, перенесенные тяжелые инфекции в первом триместре беременности. Вследствие неблагоприятного воздействия на плод нарушается развитие костей стопы, мышц и нервов голени. Возможна вторичная косолапость, возникающая вследствие патологии других отделов костно-мышечной системы.
Симптомы и протекание заболевания
- подошвенное сгибание (эквинус) — стопа согнута по направлению к подошве;
- приведение стопы — подгибание передней части стопы, за счет этого увеличивается высота свода стопы;
- супинация — подошвенная часть стопы повернута к средней линии.
За счет этих изменений тыльная часть стопы поворачивается кнаружи и вбок, а подошвенная часть — к средней линии. Если ребенок начинает ходить, то опирается на наружные края стоп; походка при этом специфичная. Постепенно скелет стопы деформируется, формируются подвывихи костей стопы по отношению друг к другу. Мышцы голени атрофируются, нарушается движение в коленных суставах.
Выделяют следующие виды косолапости:
- Идиопатическая косолапость. Характеризуется уменьшением таранной кости, сочетающимся с патологическим расположением ее шейки, эквинусом (конской стопой), при котором пятка подтянута вверх, а стопа изогнута в сторону подошвы, нарушением расположения передней части стопы по отношению к задней, нарушением развития суставных поверхностей суставов стопы, укорочением икроножной мышцы, нарушением развития большеберцовых сосудов в передних отделах голени.
- Постуральная (позиционная) косолапость. Пяточная и таранная кости не изменены. Суставные поверхности нормально развиты и находятся в состоянии подвывиха.
- Врожденная косолапость, сочетающаяся с врожденной нейропатией и миопатией. Деформация стопы носит вторичный характер, вызывается патологией развития других отделов костно-мышечной системы (множественные искривления костей конечностей, двухсторонний врожденный вывих бедра и т.д.).
- Синдромологическая косолапость. Сочетание предыдущей формы косолапости с внескелетной патологией (амниотические перетяжки, аномалии развития почек и т.д.).
Деформация стопы
Стопа человека имеет сложное строение и выполняет очень важные функции. Она является опорой тела, помогает поддерживать равновесие и служит амортизатором при передвижении. Поэтому постоянно на этот участок скелета приходится большая нагрузка, которая часто вызывает развитие различных патологий. Причем, из-за сложного строения и небольшой площади изменения в каком-либо одном отделе приводят к деформации стопы. Случиться такое может по разным причинам, но всегда подобные патологии вызывают серьезные проблемы в передвижении.
Общая характеристика
Несмотря на выраженные индивидуальные особенности, строение ступней одинаковое у всех. Она имеет продольный и поперечный свод, которые отвечают за амортизацию. Пружинит стопа потому, что состоит из множества мелких костей, соединенных связками и мышцами. У здорового человека все эти структуры работают нормально, но они очень уязвимы. Под влиянием внешних воздействий, нарушения внутриутробного развития или системных патологий стопы могут деформироваться.
Такое состояние характеризуется изменением длины некоторых костей, их искривлением, укорочением связок или сухожилий. Это приводит не только к изменению формы ступней. Такие патологии серьезно нарушают функции стопы и отражаются на работе всего опорно-двигательного аппарата. Пациент испытывает болезненные ощущения при ходьбе, у него меняется походка, возникают трудности с выбором обуви.
Довольно часто подобная деформация является врожденной патологией. Но так как структуры стопы очень уязвимы и податливы, особенно у ребенка, они легко меняются под внешним воздействием. Считается, что пока стопа полностью не сформировалась, ей можно придать любую форму. Именно поэтому в традиции Древнего Китая существовал обычай бинтовать ноги девочкам из богатых семей. Ведь маленькие ноги в то время там считались эталоном красоты.
Но в современном обществе нарушение формы и функций стоп считается патологией. Особое направление в медицине – ортопедия – занимается такими деформациями. Накоплен уже немалый опыт их лечения, поэтому при своевременном обращении к врачу даже в самых серьезных случаях можно вернуть здоровье ногам и свободу передвижения.
Разновидности
Из-за сложного строения ступней, наличия множества костей, суставов, связок, деформации могут подвергаться любые ее части. При этом внешние проявления и нарушение функций передвижения могут быть разной степени выраженности. Хотя дискомфорт у пациента будет возникать в любом случае.
Существует несколько видов деформации стопы. Все они могут быть врожденными или приобретенными, развиваться на одной ноге или на обеих. Иногда некоторые патологии сочетаются, образуя сложный вид деформации. Такое состояние чаще всего приводит к инвалидности.
Самых распространенных, часто встречающихся патологий всего несколько. Это плоскостопие, косолапость и вальгусная деформация большого пальца. Но кроме них еще бывают другие разновидности.
- Полая или сводчатая стопа – это противоположность плоскостопию. Встречается такая патология довольно редко. В основном к ее развитию приводят травмы костей стопы, сильные ожоги или нервно-мышечные заболевания. Характеризуется полая стопа увеличением ее продольного свода. В результате этого при ходьбе человек опирается только на пятку и головки плюсневых костей. Это приводит к развитию других деформаций: поперечному плоскостопию, изменению формы пальцев.
- Варусная деформация пятого пальца или болезнь Тейлора характеризуется искривлением мизинца. Это приобретенное заболевание, возникающее в основном у взрослых людей. Проявляется патология болями и отечностью в области пятого пальца, образованием шишки сбоку стопы, сильной утомляемостью ног. Часто такая деформация развивается совместно с другими патологиями.
- Молоткообразная деформация пальцев ног возникает в основном из-за поперечного плоскостопия или вальгусной деформации большого пальца. Но развиться она может и самостоятельно, например, после травм, полиомиелита или при параличе.
- При варусной постановке стоп искривляются не только сами ступни, страдают нижние конечности полностью. Чаще всего эта патология врожденная, но обнаруживают ее, когда ребенок начинает ходить. Характеризуется такая деформация опорой на внешний край ступни, изменением формы ног – они приобретают О-образную форму.
- Эквиноварусная деформация стопы является разновидностью предыдущей патологии. При этом человек опирается не на всю стопу, а только на ее передний отдел и пальцы. Пятка находится на весу, а стопа постоянно в положении подошвенного сгибания. Часто выпрямить ее самостоятельно пациент не может.
- Пяточная стопа встречается очень редко. Диагностируется такая деформация после рождения, а возникает из-за неправильного положения плода во время внутриутробного развития. В редких случаях может развиться в течение жизни из-за травм или паралича. При такой деформации передний отдел поднят вверх, а при ходьбе человек опирается только на пятку.
Косолапость
В основном это врожденная деформация стопы. Встречается она в одном случае из тысячи, причем чаще всего бывает двусторонней. Причиной косолапости у ребенка может стать генетическая предрасположенность или нарушения в процессе внутриутробного развития плода. Но иногда подобная патология может образоваться после рождения и даже во взрослом возрасте. К этому приводят различные травмы стопы, сильные ожоги, паралич.
Такая деформация представляет собой приведенные, вывернутые внутрь стопы. При ходьбе человек опирается на их наружный край, иногда даже на тыльную поверхность. В результате этого сильно меняется походка, деформируются коленные суставы и позвоночник. Косолапость легко обнаружить у новорожденного ребенка. Пятки у него имеют маленькие размеры, стопы развернуты внутрь, а носок опущен. В самых тяжелых случаях может наблюдаться полный разворот ступни подошвой кверху. Сами стопы при этом обычно имеют довольно маленькие размеры.
Разновидностью косолапости является эквиноварусная деформация стоп. Но ее особенностью является приобретенный характер. Такая установка стоп появляется в первые годы жизни малыша вследствие рахита, эндокринных заболеваний, травм или повышенных нагрузок на ноги. Распространенной причиной подобной деформации является также детский церебральный паралич.
Плоскостопие
Это самая распространенная деформация стопы у детей. Причем, до 10-12 лет она легко поддается исправлению. Если же плоскостопие появилось у взрослых, вернуть ступням их нормальную форму уже очень сложно. Тем более что эта патология внешне почти незаметна, поэтому редко кто обращается к врачу на ее начальной стадии.
Плоскостопие представляет собой уплощение сводов стопы. Это не статическая деформация, заметно их исчезновение только при нагрузке. А так как своды выполняют амортизационную функцию, патология отражается на состоянии всего организма. Плоскостопие бывает поперечным, продольным или продольно-поперечным.
У детей чаще всего встречается продольное плоскостопие из-за ослабления связок, поддерживающих этот свод. Поэтому вылечить в этом возрасте патологию легко, например, с помощью лечебной гимнастики. Но проблема в том, что такой дефект сложно обнаружить на начальной стадии, поэтому обычно требуется комплексное лечение.
Более заметно внешне поперечное плоскостопие. Оно появляется при повышенных нагрузках на передний отдел стопы. Из-за этого плюсневые кости расходятся в стороны и ступня распластывается. Кроме того, что она престает выполнять свои функции, она еще становится шире.
Уплощение сводов стопы чаще всего развивается при активном движении человека. В очень редких случаях такая деформация имеет врожденный характер. При этом обычно плоскостопие сочетается с другими аномалиями опорно-двигательного аппарата. Причиной подобной деформации стопы могут стать постоянные повышенные нагрузки на ноги, наличие лишнего веса или особенности профессиональной деятельности. Спровоцировать уплощение сводов могут травмы, ношение неудобной обуви, некоторые заболевания.
Вальгусная деформация
Самая распространенная деформация стопы у взрослых – это образование шишки на большом пальце. Это разновидность поперечного плоскостопия, которое определяют, как вальгусную деформацию. Встречается она в основном у женщин среднего возраста, но есть случаи развития такой патологии даже у молодых девушек.
Связана вальгусная деформация большого пальца с повышенными нагрузками на передний отдел, например, при постоянном ношении обуви на высоком каблуке. При этом связки, удерживающие большой палец, ослабляются. Он отклоняется в сторону, а сустав его выпячивается, образуя шишку сбоку стопы.
Причины
На работу стопы влияют многие факторы. Иногда врачам сложно определить, почему развивается та или иная деформация. Ведь они настолько индивидуальны, что можно выделить множество причин возникновения таких патологий.
Но есть несколько самых распространенных:
- генетическая предрасположенность;
- аномалии внутриутробного развития опорно-двигательного аппарата;
- воспалительные заболевания суставов или связок;
- лишний вес;
- регулярные повышенные нагрузки на ноги;
- неудобная обувь;
- слабость мышечно-связочного аппарата стопы;
- возрастные изменения в костной и соединительной ткани;
- эндокринные заболевания;
- последствия переломов пяточной, таранной, ладьевидной, клиновидной костей или других травм;
- нарушение обменных процессов в организме, например, рахит или недостаток кальция;
- полиомиелит, детский церебральный паралич.
В группе риска по появлению таких деформаций находятся люди с врожденными патологиями костно-мышечной системы, заболеваниями суставов и костей. Подвержены им также спортсмены, артисты балета и люди, чья работа связана с постоянным пребыванием на ногах или с переносом тяжестей. Уязвимы стопы к изменению формы у стариков и маленьких детей. А у взрослых людей деформация бывает в основном посттравматическая или же появляется при ношении узкой неудобной обуви и высоких каблуков.
Как проявляется
В большинстве случаев деформация стопы имеет явные симптомы, ее можно определить при внешнем осмотре. Но так как эта часть скелета человека активно участвует в передвижении, изменение ее формы всегда отражается на самочувствии и состоянии опорно-двигательного аппарата.
Кроме внешнего косметического дефекта, различные деформации стопы могут иметь одинаковые признаки:
- болевые ощущения в стопах, области голеностопного сустава, коленях и позвоночнике;
- повышенная утомляемость ног;
- нарушение походки;
- из-за неправильного распределения нагрузки развивается нарушение осанки, изменение формы ног;
- появляются мозоли, натоптыши.
Из-за того, что стопы постоянно участвуют в движении и выдерживают большие нагрузки, такие деформации постепенно прогрессируют. В результате могут развиваться осложнения: артроз суставов, бурсит, отеки, нарушение кровоснабжения стоп, искривление позвоночника.
Лечение
На начальных этапах лечение деформаций стопы возможно с помощью консервативных методов. Они назначаются после обследования и постановки диагноза. Выбор методов индивидуален и зависит от возраста пациента, особенностей организма, наличия сопутствующих патологий и степени тяжести деформации. Особенно эффективно лечение таких патологий в детском возрасте. Ведь все структуры стопы у ребенка пластичны, и при правильном подходе можно легко воздействовать на их формирование.
Но все равно исправление деформации – это длительный процесс. Для того недостаточно какого-то одного средства, обязательно комплексное лечение. Оно может включать такие методы:
- ношение специальной обуви или использование ортопедических стелек;
- применение вкладышей, межпальцевых разделителей, бандажей или шин для снижения нагрузки на стопу;
- лечебная физкультура;
- физиотерапевтические процедуры, например, грязевые ванночки, парафиновые аппликации, ударно-волновая терапия или электромиостимуляция;
- народные методы в виде расслабляющих ножных ванночек, компрессов и растирок;
- массаж стоп;
- хирургическая коррекция.
Врожденные патологии у детей, например, косолапость или эквинусная деформация стопы лечатся с помощью редрессации. Этот метод представляет собой поэтапное гипсование после ручного исправления дефекта. Применяется он на первом году жизни малыша, пока кости у него еще пластичные. А после того, как ребенок начинает ходить, к лечению подключаются специальные упражнения, физиопроцедуры, ношение ортопедической обуви.
У взрослых терапия таких патологий имеет некоторые особенности. Только одним массажем и гимнастикой уже исправить деформацию невозможно. Но применяются все эти методы в комплексе для того, чтобы остановить прогрессирование патологии и снять болезненные симптомы. Для того может применяться также медикаментозная терапия: таблетки или уколы анальгетиков, мази на основе НПВП.
При неэффективности консервативной терапии или в тяжелых случаях, когда деформация вызывает сильные боли, помочь может только операция. Это может быть остеотомия, артродез суставов, удаление участков костей или связок.
Профилактика
Для того чтобы стопы правильно выполняли свои функции, нужно соблюдать определенные правила. Особенно важна профилактика деформаций в детском возрасте. Необходимо укреплять мышечно-связочный аппарат ребенка. Для этого нужна регулярная гимнастика, массаж. Ребенок должен много двигаться, играть в подвижные игры. Полезно ходить босиком, но не по гладкому полу, а по неровным поверхностям. В домашних условиях для этого можно приобрести специальные массажные коврики.
Для предотвращения деформаций стоп очень важно также правильно подбирать обувь. Она должна быть по размеру, не узкой. Но на вырост детям ее покупать тоже не рекомендуется. Для здорового ребенка не обязательно приобретать ортопедическую обувь. Главное, чтобы она надежно фиксировалась на ноге застежками, имела эластичную подошву, мягкий верх и жесткий задник. Не помешает также наличие стельки с небольшим мягким супинатором.
Различные деформации стопы явление нередкое при современном образе жизни. Но дозированные физические нагрузки, укрепление мышечно-связочного аппарата, выбор правильной обуви и своевременное лечение всех патологий помогут сохранить их здоровье.