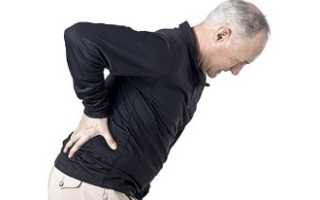
Радикулит что это такое
Радикулит что это такое
Тест!
Есть ли у вас артроз?
Это полезно!
Проверьте здоровье коленей
Первые признаки радикулита и какие формы патологии бывают?
С болью в спине приходилось сталкиваться 50 % пациентов, одним из самых распространенных заболеваний является радикулит.
Основным симптомом болезни является боль в пояснице, которая усиливается во время движения, после чего человеку трудно сгибаться и разгибаться.
В большинстве случаев своевременное лечение при данной симптоматике отсутствует, люди не спешат обращаться за медицинской помощью, предпочитают самолечение.
При приеме обезболивающих препаратов необходимо учитывать, что избавление от боли временное, без надлежащего лечения болезнь будет прогрессировать.
В рамках лечения используются лекарственные препараты, физиотерапевтические методики, в сложных случаях показано оперативное вмешательство.
Что это такое?
Клиническая картина
Для клинической картины характерны симптомы раздражения, заболевание может сопровождаться выпадением функции вегетативных, двигательных и чувствительных волокон соответствующих корешков нервов спинного мозга.
На пораженном участке возникает боль корешкового типа, которая локализуется в определенной зоне, сопровождается периодическими прострелами (похоже на удары током).
На следующем этапе возникает ощущение покалывания, онемения или ползания мурашек, в зоне иннервации пораженного болезнью корешка наблюдается снижение или исчезновение всех видов чувствительности (тактильной, температурной и болевой). При распространении патологии на двигательный корешок возникает слабость мышц, исчезает или снижается глубокий рефлекс.
Характер течения клинической картины радикулита зависит от локализации и степени поражения корешков, в зависимости от этого различают пояснично-крестцовый, грудной и шейный радикулиты. Боль усиливается при неловких движениях, чихании, кашле, наблюдаются ограничения движения в позвоночнике, пациент периодически принимает противоболевые позы, при несильном давлении на пораженную зону возникает острая боль.
Код по МКБ-10
Код по МКБ-10 – M54.1 Радикулопатия.
Классификация
По месту локализации различают следующие виды радикулита:
| Вид | Описание | Количество пораженных позвонков |
| Грудной | Заболевание поражает среднюю часть спины, патология встречается достаточно редко, может развиваться на фоне дисковой грыжи, разрушения и разрастания костей, серьезных травм позвоночника, сужения спинномозгового канала, воспалений и наростов суставов. | 12 грудных позвонков |
| Поясничный (ишиалгия) | Локализуется в поясничной зоне. | захватывает 5 позвонков |
| Шейный | Поражает позвонки шейного отдела, первичный шейный радикулит развивается вследствие запущенных воспалительных процессов, вторичный возникает по причине происходящих в позвоночнике изменений. | 7 позвонков |
Радикулит может протекать в первичном и вторичном виде, провоцирующим фактором являются инфекционные или вирусные заболевания. Вторичная форма заболевания может развиваться по причине нарушений кровотока, интоксикации, опухолей различной этиологии, в результате травм, деформаций костей.
Распространенность и значимость
Радикулит считается достаточно распространенной патологией, чаще всего он поражает нервы пояснично-крестцовой области, реже — позвонки грудного и шейного отделов. В группу риска входят пациенты среднего возраста, люди младше 20 и старше 70 болеют намного реже.
Радикулит поражает представителей многих профессий, чаще всего это лица, занимающиеся тяжелым трудом и работающие в сложных температурных и метеорологических условиях.
Факторы риска, причины
Основной причиной развития радикулита считается остеохондроз — заболевание, сопровождающееся поражением межпозвоночных дисков, в результате уменьшения их высоты сокращается расстояние между позвонками.
Происходит защемление спинномозговых корешков между ними, вследствие взаимного трения позвонков периодически наблюдается травмирование остеофитами.
Сдавливание может развиваться также при приобретенных или врожденных патологиях строения, травмах и опухолях позвоночного столба, компрессионных воздействиях, межпозвонковых грыжах, малоподвижном образе жизни, избыточном весе.
Другие причины:
- воспаления спинномозговых корешков при переохлаждении, гормональных и метаболических нарушениях;
- инфекционные заболевания (обычный грипп, вирус герпеса, клещевой энцефалит, ревматизм, менингит, туберкулез костей, сифилис);
- резкий поворот корпуса, продолжительное нахождение в неудобной позе, поднятие тяжестей, сон на неудобной кровати, чихание, кашель.
Обострения могут возникать на фоне вирусных заболеваний (грипп, например).
Факторы риска
Заболевание развивается при следующих факторах риска:
- метаболические и гормональные нарушения;
- заболевания инфекционной этиологии;
- переохлаждение;
- малоподвижный образ жизни;
- опухоли позвоночника или расположенные вблизи него новообразования;
- травмы мышц спины и позвоночника;
- избыточная масса тела;
- межпозвонковая грыжа;
- остеохондроз.
Последствия
При отсутствии своевременного лечения заболевание может тревожить пациента на протяжении всей жизни, пациент будет испытывать сильные дискомфортные ощущения, что будет способствовать снижению работоспособности.
Существует вероятность появления осложнений, повышающих риск возникновения инфаркта спинного мозга или паралича конечностей, в данном случае высока вероятность получения инвалидности.
При наличии постоянных обострений не следует злоупотреблять традиционными средствами, необходимо обратиться к специалисту, который назначит курс лечения.
Симптомы
Радикулит часто возникает на фоне остеохондроза поясничного отдела, болезнь может протекать в острой или хронической формах. Первым признаком болезни считаются прострелы, сопровождающиеся резкой болью.
Данный вид радикулита на протяжении долгого времени может протекать в скрытой форме, пока не трансформируется в острую форму. Симптоматика болезни самая разная, чаще всего пациент ощущает блуждающие боли в поясничном отделе, шее, ногах.
Такие проявления часто сопровождаются жжением в конечностях, нарушениями чувствительности, покалыванием, онемением. Исчезновение чувствительности связано с компрессией, при которой затрудняется нормальная передача импульсов между нейронами.
Значительное усиление болевого синдрома во время кашля и чихания свидетельствует о хронической форме радикулита.
Методы диагностики
Для установления диагноза требуется квалифицированная медицинская помощь, врач принимает решение на основании визуального осмотра, продолжительности течения воспалительного процесса, жалоб пациента и других способов обследования.
Другие методы диагностики:
- неврологическое обследование — при его проведении производится проверка рефлекторной активности;
- анализ крови — помогает установить наличие воспалительных процессов;
- пальпация;
- магнитно-резонансная томография, – позволяет установить причины болезни, а также степень сдавленности нервных корешков;
- электромиография — стимуляция мышечных тканей на пораженном участке осуществляется при помощи тока, корректный анализ выставляется по количеству и качеству сокращений;
- рентген – методика позволяет вычислить пораженный позвонок, установить степень его поражения.
Лечение
В первую очередь пациенту должен быть обеспечен покой, ограничение двигательной активности. Больной в течение нескольких суток должен находиться в постели, кровать должна быть ровной, не прогибаться, матрас кладется на жесткую поверхность. Очень важно ограничить подвижность поврежденного отдела позвоночника, в этих целях рекомендуется использовать фиксирующий корсет.
В целях снижения интенсивности болевых ощущений назначаются анальгетики, ПВНП, миорекласанты (ибупрофен, нимесулид, напроксен, диклофенак и другие).
При сильном болевом синдроме показано внутримышечное введение обезболивающих препаратов, в легких случаях назначаются мази, крема, свечи, таблетки. В лечебных учреждениях предусмотрено проведение новокаиновой блокады поврежденного нерва, после купирования боли наступает вторая стадия лечения.
Необходимо учитывать, что продолжительный прием обезболивающих препаратов может привести к раздражению ЖКТ, изъязвлению слизистой оболочки желудка, повышению вероятности возникновения заболевания почек и инфарктов. Некоторые виды сильных анальгетиков могут вызвать зависимость, поэтому очень важно перейти ко второму этапу.
Видео: “Острая боль в пояснице – как избавиться от прострела?”
Современные методики терапии радикулита
К современным методам относятся прием препаратов, физиотерапия, разные другие виды терапии.
При радикулите хорошо помогают мази, содержащие змеиный яд (Випросал В). Средство обладает обезболивающими, антисептическими и противовоспалительными свойствами, после их приема улучшается кровоснабжение в тканях, облегчается общее состояние пациента. Широко используются гели/мази с эффектом местного раздражения, специальный лечебный пластырь.
При лечении хорошо помогает мануальная терапия, ее применение способствуют освобождению защемленных нервов, в результате между ними увеличивается просвет. Все манипуляции должен проводить квалифицированный специалист, так как процедура требует осторожности.
В составе комплексной терапии используются также альтернативные методики: фонофорез, гальванический ток, лазеротерапия, рефлексотерапия, иглоукалывание, горячий парафин, родоновые ванны, грязевые аппликации, прогревания. При сильных болях могут быть назначены антидепрессанты. Продолжительность терапии может занять от нескольких недель до нескольких месяцев, при отсутствии эффекта от лечения в течение 3-4 месяцев показано хирургическое вмешательство.
Чаще всего назначается микродискэктомия, в рамках ее проведения предусмотрено удаление одного межпозвоночного диска, давящего на позвоночный нерв. Ламинэктомия показана при обнаружении стеноза позвоночного канала и невозможности перенесения пациентом обычных физических нагрузок. Оперативное лечение проводится в самых крайних случаях, когда пациент утрачивает контроль над функциями мочевого пузыря и кишечника, испытывает трудности при передвижении.
Что такое радикулит и как его лечить
Сразу скажем: это не болезнь, а всего лишь симптом.
Что такое радикулит
Для начала определимся с терминами. Словом «радикулит» современная наука уже почти не пользуется. В ходу другое — радикулопатия Radiculopathy .
Разница тут тонкая, но важная. «Радикулит» предполагает некое самостоятельное заболевание — воспаление корешков нервов спинного мозга (от латинского корня radicula — «корешок» и окончания -it, означающего воспалительный процесс). Но на самом деле нервы воспаляются не сами по себе. Это лишь симптом каких-то других болезней или нарушений, существующих в организме. Поэтому радикулопатия, то есть патология нервных корешков, вызванная некими более глобальными причинами, — понятие более точное.
Но для простоты далее всё же будем использовать слово «радикулит». Понимая при этом, что одним воспалением нервов дело тут не ограничивается.
Откуда берётся радикулит
Чтобы разобраться, надо вспомнить, как устроен позвоночник Whats to know about radiculopathy? . Он представляет собой набор из 33–34 округлых косточек (позвонков), которые защищают спинной мозг от травм или иных повреждений. От спинного мозга к другим областям тела — тем же рукам, ногам — расходится целая сеть нервов. Часть нерва вблизи спинного мозга и позвонков называется корешком.
В норме позвоночник имеет изгиб наподобие буквы S — это обеспечивает необходимую амортизацию и устойчивость всего тела. Составляющие S «кривые» называют отделами позвоночника. Их пять:
- шейный — включает в себя 7 позвонков;
- грудной — 12 позвонков;
- поясничный — 5 позвонков;
- крестцовый (область, соединяющая позвоночник с бёдрами) — 5 позвонков;
- копчиковый — 4–5 позвонков.
Между всеми составляющими тот или иной отдел косточками предусмотрены «прослойки» — упругие межпозвоночные диски. Они защищают кости от трения и быстрого износа.
Эта система хорошо продумана и отлично работает. Но иногда случается так, что межпозвоночный диск по каким-то причинам начинает выпирать за пределы положенного ему места и давит на расположенный рядом корешок спинномозгового нерва. Это становится причиной воспаления, то есть радикулита.
Впрочем, давить на корешки могут и сами позвоночные кости, если они сместились или видоизменились. Есть и другие варианты.
Что может вызвать радикулит
Вот список Radiculopathy заболеваний и нарушений, которые чаще всего приводят к сдавливанию нервных корешков:
- Грыжа межпозвоночного диска. Это самая популярная причина. Грыжа может появиться из-за физической нагрузки (возможно, вы регулярно поднимаете что-то тяжёлое), травмы или лишнего веса.
- Сколиоз. При неправильной осанке также могут сдавливаться спинномозговые нервы.
- Дегенеративные изменения межпозвоночного диска (связанные, например, со старением).
- Компрессионный перелом позвоночника.
- Стеноз позвоночника. Так называют болезнь, при которой сужается позвоночный канал — тот самый, где пролегает костный мозг.
- Костные шпоры. Иногда костная ткань позвонков кое-где увеличивается в размерах. Такие шпоры могут сдавливать как спинной мозг, так и корешки спинномозговых нервов.
- Опухоли позвоночника.
- Остеоартрит или артрит позвоночника.
- Утолщение (окостенение) позвоночных связок.
- Диабет. В этом случае воспаление возникает из-за того, что нервные волокна недополучают крови.
- Синдром конского хвоста. Так называют повреждение нервного пучка, отходящего от нижнего отдела спинного мозга.
Как распознать радикулит
Самый очевидный симптом радикулита — острая и быстрая, простреливающая боль в спине. Признаки Radiculopathy, Whats to know about radiculopathy? могут отличаться в зависимости от того, в каком из отделов позвоночника расположен пострадавший нерв.
- Шейная радикулопатия проявляется болью в плече, верхней части спины или руке — неважно, левой или правой. Регулярные слабость, онемение, покалывание в пальцах одной из рук, а также усиливающаяся боль при повороте головы либо наклонах шеи тоже могут быть симптомами радикулита в этой области.
- Грудная радикулопатия встречается редко. Её признаки включают в себя жгучую или стреляющую боль в любом из рёбер, боку или животе, онемение и покалывание в этих областях. Этот вид легко спутать с осложнениями, вызванными опоясывающим лишаем, нарушениями со стороны сердца, желчного пузыря, других органов брюшной полости.
- Поясничная радикулопатия наиболее распространена. Она даёт о себе знать жгучей простреливающей болью в районе поясницы, болью и онемением в нижней части спины, бёдер, ягодиц, ног или ступней. Симптомы обычно усиливаются при длительном сидении или ходьбе.
Радикулит в крестцовом и копчиковом отделах встречается реже всего и в целом похож на поясничный.
Как лечить радикулит
Только вместе с врачом. Начните с визита к терапевту — он выслушает ваши жалобы на боль в спине и конечностях и при необходимости порекомендует узкого специалиста.
Чаще всего, чтобы поставить диагноз, достаточно описания симптомов и физического осмотра. Но иногда нужны рентген и электромиография (тест, выясняющий, как проводят сигналы нервные волокна).
Лечить радикулит врач будет исходя из того, какое именно заболевание или нарушение стало его причиной. Понятно, что назначения при сколиозе, опухоли и диабете отличаются. В некоторых случаях (например, при костных шпорах) не обойтись без хирургического вмешательства.
Но есть и общие рекомендации. Они включают в себя:
- Приём обезболивающих средств или миорелаксантов, чтобы снять боль. При выборе препарата доверьтесь лечащему врачу.
- Снижение веса. Доктор может порекомендовать диету или физическую нагрузку, которые помогут избавиться от лишних килограммов.
- Лечебная физкультура. Её основная цель — укрепить мышцы и не допустить излишней нагрузки на позвоночник. Не забывайте об упражнениях, которые снизят боль в спине.
Что такое радикулит и как его лечить? Признаки радикулита у мужчин и женщин
Радикулит – что это такое – этим вопросом задаются многие современные мужчины и женщины не только преклонного, но и молодого возраста. На сегодняшний день проблемы позвоночника наблюдаются у большинства людей. Они начинают проявляться уже в детстве в виде нарушения осанки. В старшем возрасте незначительные нарушения сменяют серьезные заболевания, мешающие нормальной жизнедеятельности. Радикулит — одна из самых распространенных болезней.
Что такое радикулит
Радикулопатия, или как ее называют в народе, радикулит – это состояние, связанное с воспалением и защемлением нервных корешков межпозвоночных дисков. Болезнь характеризуется острой болью в позвоночнике, которая проявляется как в области спины, так и в шее. Неприятные ощущения при радикулите беспокоят больного не только при движении. Боль наблюдается даже в состоянии покоя и лежачем положении.
Раньше считалось, что радикулит поражает большей частью пожилых людей. Теперь его зачастую диагностируют у женщин и мужчин молодого возраста. Это связано с малоподвижным и сидячим образом жизни и стрессами.
Особенно радикулит беспокоит тех, кто страдает остеохондрозом. Ведь именно это заболевание чаще всего приводит к радикулопатии.
Формы и разновидности радикулита
Различают две формы болезни: острую и хроническую. В первом случае боль возникает неожиданно и проходит после соответствующего лечения. В хроническую форму состояние перерастает при отсутствии необходимых мероприятий по устранению заболевания или в том случае, если было неправильно назначено лечение.
Радикулит бывает трех видов:
- Вертеброгенный радикулит. Его еще называют шейным. При этой разновидности радикулита боли беспокоят в шейной области, чаще всего с одной стороны. Нередко болезненные ощущения наблюдаются при вертеброгенном радикулите в затылочной части.
- Ишиорадикулит (пояснично-крестцовый). Боль беспокоит в области поясницы, распространяется ниже, на бедра и ягодицы, и обостряется при движении и наклонах туловища.
- Грудной радикулит. Такая разновидность заболевания встречается нечасто. В этом случае болезнь поражает грудной отдел позвоночника.
к содержанию ↑
Симптомы заболевания
Неотъемлемый признак недуга – это боли в спине. От того, какая часть позвоночника повреждена, зависит локация неприятных ощущений. В зависимости от разновидности радикулита боли беспокоят в районе шеи, в поясничном или грудном отделе позвоночника. Периодически они проходят, а затем возникают с новой силой.
Нередко наблюдается потеря чувствительности, ощущение онемения в пораженных областях тела. Это связано с нарушением целостности нервных волокон в межпозвоночных дисках. Больного также беспокоит чувство жжения, периодические покалывания, частые головные боли.
В некоторых случаях возможны такие осложнения, как полная атрофия мышц, частичная потеря слуха, нарушение зрения, а также проблемы с работой желудочно-кишечного тракта и почками.
Боли в спине могут быть связаны не только с радикулитом, но и с другими болезнями. Существует несколько признаков, по которым можно определить, что речь идет именно о радикулите:
- Болезненные ощущения усиливаются в положении лежа, когда пациент поднимает вверх ногу.
- Непроизвольное сгибание ноги в колене при попытке подняться из лежачего положения.
- Ощущается резкая боль при наклоне головы.
- Болезненные ощущения обостряются ночью.
- Пациент жалуется на потливость.
- Бледность кожных покровов.
- Невозможность находиться в течение длительного времени в одном положении.
- Ощущение жжения и онемения в конечностях.
- Болезненные ощущения наблюдаются при кашле и чихании.
Локализация боли в зависимости от отдела позвоночника, пораженного радикулитом к содержанию ↑
Почему возникает радикулит
Существует множество факторов, которые провоцируют возникновение радикулита. Поскольку это не самостоятельное заболевание, а синдром, появление его связано с определенными заболеваниями.
В большей части случаев к радикулиту приводят проблемы с позвоночником — остеохондроз, кифоз, сколиоз.
Провоцируют появление радикулита также артриты, сахарный диабет, нарушение функции щитовидной железы, гинекологические и вирусные заболевания. Нервные окончания воспаляются и повреждаются и появляется радикулит.
Основные причины развития заболевания:
- Травмы и непосильные физические нагрузки. Радикулит в некоторых случаях диагностируют у людей, ведущих достаточно подвижный образ жизни и занимающихся спортом. Травмы спины и сильная нагрузка на позвоночный столб провоцируют возникновение радикулита.
- Возраст. У пожилых людей нередко наблюдаются проблемы с опорно-двигательным аппаратом, в том числе, и радикулит.
- Инфекция. Иногда радикулит появляется из-за простуды, инфекционного поражения нервных корешков или переохлаждения.
- Беременность. Многие женщины, ожидающие ребенка, набирают лишний вес. Это создает резкую нагрузку на позвоночник, что становится причиной возникновения болей в спине.
- Неправильное питание. Обилие соленой пищи приводит к отложению солей в области позвоночника, от чего и появляется радикулит.
Как диагностировать радикулит
Диагностировать радикулит самостоятельно невозможно. Только врач может определить наличие радикулита и рассказать, как его лечить правильно, чтобы избежать неприятных последствий.
МРТ позвоночника с признаками радикулита
При болях в спине необходимо отправиться за консультацией к невропатологу и подробно рассказать о своих проблемах. На приеме врач осматривает и ощупывает пораженные места, проводит неврологическое обследование.
Для выявления дегенеративных изменений в позвоночнике и степени поражения нервных корешков пациенту назначают ряд обследований. Они включают рентген, МРТ и ЭМГ.
Методы лечения радикулита
Лечение радикулита назначает врач, исходя из причин возникновения, степени тяжести заболевания и области поражения. Чаще всего лечение недуга включает целый ряд мероприятий.
Существуют разные способы избавления от радикулита:
- Массаж. Это одна из обязательных процедур, которые назначают больному с диагнозом радикулит. Но ее можно доверить только профессионалу во избежание ухудшения ситуации. Только специалисту известно, какие манипуляции не навредят при недуге.
- Медикаментозная терапия. Болезненные ощущения при радикулите облегчают анальгетики, противовоспалительные нестероидные препараты и обезболивающие таблетки. Для облегчения состояния используют также специальный пластырь, мазь или гель.
- Альтернативное лечение. Наряду с мануальной и медикаментозной терапией радикулит лечат иглоукалыванием, рефлексотерапией, лазеротерапией. Эффективно борются с неприятными симптомами всевозможные разогревающие процедуры. Хорошо зарекомендовали себя парафинотерапия и грязевые аппликации.
- Народные средства. Их используют как дополнение к основному традиционному лечению. При признаках радикулита народные целители рекомендуют носить свитер из овечьей шерсти, смазывать пораженные места кашицей из чеснока, натираться хозяйственным мылом после бани.
- Оперативное вмешательство. Этого метода стараются избегать. К нему прибегают только в случае отсутствия положительной динамики в течение нескольких месяцев. В зависимости от тяжести симптомов назначается малая операция, предполагающая удаление поврежденного межпозвоночного диска, или ламинэктомия — более серьезная поясничная операция.
к содержанию ↑
Профилактика радикулита
Чтобы избежать проблем с опорно-двигательным аппаратом, в том числе, радикулита, необходимо уделять внимание своему здоровью в любом возрасте. Избежать неприятных симптомов поможет правильное питание. Следует исключить из рациона соленые блюда и употреблять в пищу как можно больше продуктов, содержащих клетчатку. Полезны также цитрусовые, бананы и чеснок.
Не стоит пренебрегать занятиями спортом. Однако тяжелую физическую нагрузку лучше исключить или выполнять такую работу в специальном корсете. Положительное влияние на позвоночник оказывают занятия плаванием.
Хорошим профилактическим средством от радикулита является лечебная гимнастика, которая снимает нагрузку с позвоночника и создает своего рода мышечный корсет.
С раннего возраста необходимо следить за осанкой. Любые нарушения работы опорно-двигательного аппарата могут привести к возникновению радикулита.
Радикулит
Радикулит — (лат. radicula — корешок) — поражения корешков спинного мозга, вызывающие моторные, вегетативные и болевые нарушения. Радикулит проявляется интенсивным болевым синдромом, снижением мышечной силы, рефлексов и чувствительности в зоне, иннервируемой пораженным спинномозговым нервом. Диагностика радикулита осуществляется при помощи рентгенографии, КТ и МРТ позвоночника, по показаниям возможно проведение миелографии и люмбальной пункции. В лечении применяют обезболивающие и противовоспалительные препараты, блокады, физиотерапевтические процедуры, мануальные техники, вытяжение позвоночника, лечебную физкультуру и массаж.
Общие сведения
Радикулит — (лат. radicula — корешок) — поражения корешков спинного мозга, вызывающие моторные, вегетативные и болевые нарушения. Этиологическими факторами радикулита являются дегенеративно-дистрофические изменения в позвоночнике, такие как остеохондроз, деформирующий спондилез, а также различные аномалии развития позвоночника (сакрализация, спондилолистез, добавочные ребра, аплазия позвонков). Провоцировать воспалительные процессы в позвоночнике способны также переохлаждения, травмы, инфекции (грипп, туберкулез, сифилис, цереброспинальный менингит), а также корешковые формы нейровирусных заболеваний (клещевой энцефалит и др.).
Болевой синдром при радикулите может проявляться в результате поднятия тяжести, неловкого движения, инфекции или простуды, когда происходит растяжение или разрыв фиброзного кольца диска, студенистый диск выдвигается за пределы своих границ, а на его месте образуется межпозвоночная грыжа. Зачастую выдвинутый диск или остеофиты сдавливают не только спинномозговой корешок, но и близлежащие оболочки и ткани, которые в свою очередь служат дополнительным источником болевого синдрома. Кроме того, в его патогенезе играют роль еще два фактора: дискалгия и мышечно-тоническая боль.
Классификация радикулитов
В зависимости от топографии воспалительного процесса радикулиты подразделяют на ряд форм: пояснично-крестцовый, грудной, шейный, которые в свою очередь могут быть хроническими или острыми.
Кроме того, различают первичные радикулиты (токсического, инфекционного происхождения) и вторичные, обусловленные аномалиями позвоночника и спинного мозга. При менингорадикулите воспалительный процесс развивается одновременно в корешках спинномозговым нервом. и оболочках спинного мозга.
Симптомы радикулита
Основные симптомы радикулита — боли, снижение рефлексов, частичное расстройство чувствительности, вегетативные нарушения. Первые приступы боли, связанные с надрывом фиброзного кольца межпозвоночного диска, носят диффузный характер (напоминают «миозиты» или «прострелы»). И только с образованием грыжи диска, которая сдавливает корешок, формируется корешковый синдром, когда возникают ощущения покалывания и онемения. В области пораженного корешка развивается иннервация и, как следствие, снижение или полное отсутствие чувствительности (температурной, тактильной и болевой). Со временем нарастает слабость мышц, расположенных в зоне пораженного корешка, вплоть до полной их атрофии.
Симптомами первичных радикулитов (инфекционной и токсической этиологии) являются проявления, соответствующие заболеванию, вызвавшему радикулит (в случае ОРВИ – повышение температуры, озноб и т. д.). При пояснично-крестцовом радикулите локализация боли, усиливающейся при ходьбе и кашле, возможна в поясничной области, голени, бедре или стопе. На начальной стадии заболевание протекает по типу люмбаго, люмбалгии и люмбоишиалгии.
Основной симптом люмбаго — внезапная острая боль в пояснице, возникающая в результате поднятия тяжести, неловкого движения или переохлаждения. В инициации болевого синдрома играет роль раздражение рецепторов фиброзного кольца диска или подвывих межпозвонковых суставов. Ограничена подвижность в поясничном отделе позвоночника, тонус поясничных мышц повышен, они болезненны при пальпации. В большинстве случаев сильнейшие боли («прострелы») не позволяют больным находиться в положении стоя или ходить.
Люмбалгия — тупая боль подострого характера в области поясницы. Зачастую рецидивирует. Затруднено положение сидя, ходьба и любые движения в пояснице. В ряде случаев симптомы натяжения (Ласега, Вассермана) слабоположительные. При люмбоишиалгии боль в области поясницы (как острого, так и подострого характера) иррадирует в одну или обе ноги. Развиваются нейромышечные, вегето-сосудистые и трофические нарушения в нижней конечности. Наблюдается повышенный тонус мышц поясницы, ограничение движений и выравнивание поясничного лордоза.
Для частичного снятия болевого синдрома при радикулитах больные принимают «защитную» позу: сидят, подогнув под себя ногу и упершись руками в кровать, или лежат, подложив под живот подушку. Меняется походка: в движении больные стараются опираться преимущественно на здоровую ногу. Довольно часто отмечаются повышенный тонус поясничных мышц, анталгический сколиоз, реже кифоз. При пальпации болезненными становятся паравертебральные точки в поясничной области, задняя поверхность бедра, подколенная ямка, пятка (точка Гара) и середина стопы (медиопланатарная точка Бехтерева), и это едва ли не определяющий симптомокомплекс пояснично-крестцового радикулита.
Первые симптомы шейного радикулита — боль в шее (односторонняя), вынужденное положение головы (гипопластическая кривошея), повышенный тонус шейных мышц, патологический лордоз шеи. Боль нарастает при кашле, чихании и любом движении головы. При образовании грыжи диска и сдавливания корешков болевые ощущения распространяются и на руку (проксимальные отделы), переднюю поверхность грудной клетки или лопатку. Наблюдается снижение глубоких рефлексов и парестезии (в дистальных отделах руки). Боль при радикулитах может обостряться по ночам, в таких случаях больные вынуждены подолгу ходить, «укачивая» больную руку.
Развитие грудного радикулита начинается с рефлекторно-ирритативных симптомов (болезненность паравертебральных точек, мышечно-тонические нарушения). На корешковой стадии грудного радикулита проявляются расстройства чувствительности в области пораженных корешков, двигательные расстройства (парез разгибателей пальцев и кисти в целом). В случаях, когда воспалительный процесс затрагивает симпатические образования руки, наблюдаются вегето-сосудистые нарушения (отечность, потливость, похолодание). Возможно развитие спондилокоронарного синдрома. Он проявляется болями в области сердца во время сгибания и разгибания туловища, поворотах наклонах и т. д. такие боли плохо поддаются лечению обычными коронарорасширяющими средствами.
Осложнения при радикулитах
Поражение спинномозговых корешков и образование грыжи межпозвоночных дисков может привести к сдавлению (или закупорке) крупных корешковых вен и радикуломедуллярных артерий. Уменьшение кровотока может повлечь за собой развитие ишемий различной этиологии и, как следствие, инфаркт спинного мозга, при котором нарушаются чувствительная и двигательная функции человека. В таком состоянии возможно определение группы инвалидности.
Диагностика радикулитов
Рентгенологическое исследование позвоночника при различных формах радикулита обычно выявляет остеохондроз, который довольно часто встречается. Поэтому обследование должно быть развернутым. В целях исключения деструктивных процессов в позвоночнике показана спондилограмма. Однако она не способна верифицировать дискогенную этиологию заболевания. При пояснично-крестцовых радикулитах проводится люмбальная пункция, которая обнаруживает небольшое повышение содержания белка.
Для распознавания этиологии радикулитов необходимо тщательное изучение анамнеза, клиники, а также большого объема параклинических данных (клинический анализ крови, миелография, спондилограмма, исследование цереброспинальной жидкости, МРТ и КТ позвоночника и т. д.) Следует отметить, что при дискогенных радикулитах, как правило, страдают только один-два корешка. А в случаях грудных радикулитов следует исключить вертеброгенный остеохондроз, здесь причина сдавления корешков кроется в иных заболеваниях. Кроме того, радикулит необходимо дифференцировать от острого миозита мышц спины.
Лечение радикулитов
Лечение проводится вертебрологом или неврологом. Ведущая триада в лечебном процессе — иммобилизация позвоночника (жесткая постель), тепло и анальгетики (диклофенак, индометацин и т. д.). Она позволяет в первую очередь купировать обострение болей. В случаях гипералгических форм радикулита следует добавить внутримышечное введение анальгетиков (амидопирин+бутадион, метамизола натрия). Рекомендовано и местнораздражающие средства — перцовый пластырь, растирания. Большое значение в лечении радикулитов имеют физиотерапия, блокады спазмированных мышц, вытяжение. После частичного снятия болевого синдрома следует присоединить ЛФК, массаж и мануальную терапию. При затяжном люмбоишиалгическом синдроме больным назначают инъекции витаминов группы В. Применение витамина В12 в больших дозах оказывает выраженный болеутоляющий эффект. В тяжелых случаях возможно проведение новокаиновых блокад (с витамин В12, гидрокортизоном и т. д.) или внутривенные инфузии диазепама, дифенгидрамина, эуфиллина.
В случае непрекращающихся болей (не взирая на 3-4 месяца терапии), рекомендовано предложить больному операцию на позвоночнике (удаление межпозвоночной грыжи). Обязательным показанием к оперативному вмешательству при радикулите могут служить парализующий ишиас, обусловленный сдавлением конского хвоста, с развитием нарушений функций тазовых органов. Для лечения рецидивов рекомендовано санаторно-курортное лечение с применением грязевых аппликаций, сероводородных и радоновых ванн.
Прогноз
Благоприятный прогноз возможен в случае своевременной диагностики и развернутого лечения, включающего все возможные направления. Только при таком подходе можно ожидать выздоровления, не опасаясь рецидивов. В случае развития ишемии и, как следствие, инфаркта спинного мозга невозможно прогнозировать полное выздоровление, так как последствием таких осложнений зачастую становятся нарушение двигательной и чувствительной функций организма.
Профилактика радикулита
Профилактика радикулитов включает в себя меры, направленные на поддержание правильной осанки, укрепление мышц спины. Рекомендуется избегать чрезмерных нагрузок на позвоночник. Правильная осанка во время сна и бодрствования минимизирует напряжение, которое испытывает позвоночный столб. Не следует спать на слишком жестких матрацах. Вопреки бытующему мнению они способны искажать положение позвоночника и нарушать его функцию. Чтобы избежать этого и сохранить естественный изгиб позвоночника рекомендуется подкалывать небольшие подушки под шею и поясницу или использовать полужесткий матрац, который способен поддержать естественное положение позвоночника.
Поддержание правильной осанки весьма важно и в повседневной работе. Поднимая предметы с пола, рекомендуется согнуть ноги в коленях, не наклоняя при этом туловище. Таким образом, нагрузка переместится со спины на ноги. Рекомендуется избегать неудобных поз (продолжительное сидение за столом с опущенной головой, сидение перед телевизором, уронив подбородок на грудь и т.д.). Кроме того, большую роль в профилактике радикулита имеет гимнастика, способствующая укреплению мышц спины, а также занятия спортом и закаливание, которые повышают устойчивость организма к физическим нагрузкам и переохлаждениям.
Причины, признаки и симптомы радикулита
Что такое радикулит?
Радикулит – это воспаление нервных корешков, входящих в межпозвоночные отверстия. Радикулит появляется внезапно, а боль настолько сильная, что её невозможно представить, не испытав на себе.
В 95% случаев радикулит является последствием остеохондроза, в остальных 5% – результат травм, грыжи, износа и деформации позвоночного столба и межпозвонковых дисков.
В группе риска такой болезни находятся люди, которые занимаются спортом, которые ведут сидячий образ жизни.
Различают следующие виды радикулита (радикулопатии):
Радикулит может быть острым – появиться внезапно, как последствие травмы или перенапряжения, и после своевременного лечения человек надолго забывает о нем, или хроническим. Последняя форма возникает со временем, по причине игнорирования болезни.
До недавнего времени считалось, что радикулитом страдают преимущественно пожилые люди, но сегодня это заболевание все чаще диагностируют у лиц среднего возраста. Это объясняется неправильным малоподвижным образом жизни, сидячей работой, стрессами. Согласно статистике Всемирной организации здравоохранения, эта патология наблюдается у каждого восьмого жителя планеты, достигшего возраста сорока пяти лет.
Симптомы радикулита
Основным признаком радикулита является, конечно же боль. Боль зависит от того, в каком месте у вас был поврежден позвоночник:
Шейный радикулит – когда у вас болит шея и любое движение головой неимоверно усиливает эту боль. И конечно, могут быть особые случаи, связанные с этим заболеванием, например, может кружиться голова, ухудшается слух, вы ходите не ровно.
Грудной радикулит. Для него характерно следующее: боль, которая буквально осыпает все грудную клетку.
Пояснично-крестцовый радикулит. Боль в спине, когда ходите, когда наклоняетесь.
На время боль может притупляться, после чего она возобновляется с большей силой. Основное место локации болевых ощущений зависит от того, где расположен центр воспаления или защемления нервных волокон. Если нервы поражены в верхней части позвоночника, болевые ощущения появятся не только в шее и плечах, но и в затылке. Если радикулит в средней части позвоночника, то боль может опоясывать грудь, ощущаться в руках. При пояснично-крестцовом радикулите болевой синдром переходит на ягодицы, бедра, стопы.
Следующий распространенный симптом радикулита – потеря чувствительности, она может быть частичной или полной. Частичная потеря ощущений появляется в районе тех мест, где находится пораженный нерв. В тяжелых случаях наблюдается онемение конечностей. Нередко встречаются и такие симптомы, как слабость в мышцах, сбои в их работе вплоть до атрофии, жжение и покалывание в мягких тканях, головная боль, головокружение, ослабление слуха и зрения, причиной этому служит нарушенное кровоснабжение головного мозга. При радикулите нижнего отдела позвоночника могут появиться сбои в работе кишечника и мочевого пузыря.
Признаки радикулита
Нередко радикулит можно спутать с проявлениями других заболеваний: варикозного расширения вен, плоскостопия, травмы или заболевания внутренних органов, которым также свойственна опоясывающая боль.
Радикулит можно отличить по следующим признакам:
боль появляется внезапно. Она может также резко пропасть, а после возобновления болевые ощущения сильнее;
усиление боли, когда человек, лежа на спине, поднимает выпрямленную ногу;
нога рефлекторно сгибается, когда больной пытается сесть из положения лежа;
острая боль при чихании и кашле;
усиление болевых ощущений при наклоне головы вперед;
сложно находиться долгое время в одном положении, но в неподвижном состоянии боль стихает;
ночью состояние больного ухудшается;
появляется потливость, бледность лица.
Причины радикулита
Поскольку радикулит не является отдельным заболеванием, а лишь синдромом, его может спровоцировать множество причин. Как вы знаете, в нашем позвоночнике находится спинной мозг. От этого мозга отходит множество нервных окончаний, которые координируют и контролируют движения нашего тела. Как только нервные окончания получают повреждения или воспаления, тогда и возникает такая болезнь, как радикулит.
Согласно статистике, примерно в 95% случаев радикулит является проявлением остеохондроза, а в оставшихся 5% – это результат застарелой травмы позвоночника, включая и межпозвоночную грыжу.
В течение жизни каждый второй человек сталкивается с симптомами этого «помолодевшего» в последние годы заболевания (сейчас оно нередко встречается у детей). Остеохондроз появляется из-за дистрофических изменений в позвоночном столбе, что, в свою очередь, вызвано малоподвижным образом жизни, неправильным распределением физических нагрузок. Если не заниматься лечением этого заболевания, то с годами оно переходит в более тяжелую форму, доставляя множество неудобств и неприятных ощущений.
Также радикулит может быть вызван межпозвоночной грыжей, остеофитами (костными наростами на позвонках), стенозом спинномозгового канала, появлением опухолей, развитием артрита. Болезни внутренних органов, сердечно-сосудистой и мочеполовой системы тоже способны спровоцировать изменения позвоночника, что приводит к острому или хроническому радикулиту.
Что ещё может спровоцировать радикулит?
Радикулит также могут спровоцировать:
Нарушение обмена веществ;
Нередко радикулит появляется у здоровых людей, как следствие травм и физических нагрузок – поднятия тяжестей, например. Чрезмерное давление на позвонки приводит к защемлению нервов, вызывая воспаления и боль.
Встречается радикулит и у беременных женщин, когда из-за резкого набора веса неподготовленные мышцы и позвоночник испытывают напряжение. Также гормональные изменения и нарушения обмена веществ могут спровоцировать радикулит.
Воспалительные и инфекционные процессы в организме могут стать причиной воспаления нервных корешков, причем это нередко является следствием переохлаждения, простуды и гриппа. Распространен радикулит и среди тех людей, которые часто находятся в состоянии стресса, испытывают депрессию.
Неправильное питание также влияет на развитие этого синдрома. Если человек употребляет в пищу большое количество соли, она откладывается в шейном отделе позвоночника, оказывая давление на нервные волокна.
Диагностика радикулита
Как только вы почувствуете боль в позвонке, вам следует идти к доктору, а конкретно к неврологу. Невролог вас выслушает и осмотрит. Его задача – выявить болезнь, для чего он вас и направит на рентген. После чего специалист сможет уже более точно сказать, из-за чего у вас болит спина. Рентген также позволит выявить, насколько сильно, а также где именно у вас поврежден позвоночник, после чего будет назначен курс лечения.
Диагностикой заболеваний позвоночника занимается врач-невропатолог. Первая стадия – это осмотр и сбор анамнеза, специалист опрашивает больного с целью выявления симптомов и причин недуга.
После осмотра врач назначает анализы и исследования. Основным методом является рентгенологическое исследование, если его недостаточно, назначают магнитно-резонансную и компьютерную томографию, радионуклидное сканирование (сцинтиграфию). Помимо изучения костных тканей больного, может быть проведено ультразвуковое исследование брюшной полости и таза, рентгенография легких, ЭКГ. Обязательно – анализы крови и мочи.
Доктор Евдокименко, Академик АМТН РФ, автор 12 книг о здоровье расскажет, что такое прострел в пояснице и что нужно делать:
Как лечить радикулит?
Прежде всего, при лечении радикулита больному необходимо обеспечить покой, максимально ограничить его двигательную активность. В течение нескольких дней человек должен отказаться от любых физических нагрузок, большую часть времени провести в постели. При этом ложе должно быть ровным, не прогибаться под человеком. Обычно под матрас кладут жесткую основу. Важно ограничить движение того отдела позвоночника, который был поврежден, для этого удобно использовать фиксирующий корсет.
Чтобы уменьшить интенсивность болевого синдрома, используют анальгетики, противовоспалительные нестероидные препараты, миорекласанты (диклофенак, напроксен, нимесулид, ибупрофен и другие). При сильных болях обезболивающие препараты вводят внутримышечно, в более легких случаях ограничиваются таблетками, свечами, кремами и мазями. В лечебном учреждении могут провести новокаиновую блокаду поврежденного нерва. Но обезболивание пораженного участка – это первая стадия оказания помощи, после купирования боли проводят лечение, назначают процедуры.
Важно помнить, что длительное применение обезболивающих вызывает раздражение пищеварительного тракта, приводит к изъязвлению слизистой желудка, повышается риск инфарктов и заболеваний почек. А некоторые сильные анальгетики вызывают зависимость. Поэтому так важно проводить именно лечение, а не устранение симптомов.
Современные способы лечения радикулита
К современным способам относятся: медикаментозное лечение, физиотерапевтические процедуры, различные виды терапии. Эффективное лекарственное средство от радикулита – мазь на основе змеиного яда (например, «Випросал В»). Средство обезболивает суставы, оказывает антисептический эффект, снимает воспаление. Результат – улучшение кровоснабжения в тканях, облегчение общего состояния больного, купирование заболевания. Используют и другие мази/гели с эффектом местного раздражения, лечебный пластырь.
Эффективна при лечении радикулита мануальная терапия – сгибание, растяжение позвоночника с помощью силы рук, массаж. Такие процедуры освобождают зажатые нервы, увеличивая между ними просвет. Но обращаться за подобной помощью следует только к специалисту, так как абсолютно любые манипуляции с позвоночным отделом требуют осторожности. Нельзя растягивать позвоночник самостоятельно при помощи турника – это может привести к обострению заболеваний. Вытяжение должен проводить врач.
Вместе с лекарственными препаратами и мануальной терапией применяется альтернативное лечение: иглоукалывание, рефлексотерапия, лазеротерапия, использование гальванического тока, фонофорез (лечение ультразвуком), горячий парафин и грязевые аппликации, родоновые ванны, различные прогревания. В тяжелых случаях, когда пациента долгое время мучают боли, назначают лечение антидепрессантами. Как правило, радикулит, в зависимости от стадии, излечивается за срок от нескольких дней до нескольких недель.
Оперативное вмешательство
Если за 3-4 месяца лечения состояние больного не улучшилось, врач предлагает хирургическое вмешательство. Малая открытая операция (микродискэктомия) – это удаление одного из межпозвоночных дисков, который давит на позвоночный нерв. Ламинэктомия (поясничная операция) назначается, если обнаружен стеноз позвоночного канала, и пациент не переносит даже обычные физические нагрузки.
Во время операции удаляется часть кости, защемляющая нерв. Но хирургического лечения стараются избегать, используя его в крайних случаях – когда больной теряет контроль над функциями кишечника и мочевого пузыря, испытывает трудности с передвижением.
Последствия радикулита
Если вовремя не заняться лечением заболеваний позвоночного отдела, то болезнь может принять хронический характер и беспокоить человека на протяжении всей жизни. Больной будет испытывать сильный дискомфорт, который серьезно снизит работоспособность.
В дальнейшем есть вероятность возникновения осложнений, которые приводят к инфаркту спинного мозга или параличу конечностей, а это нередко заканчивается получением инвалидности. При регулярных обострениях лучше не экспериментировать с народными средствами, а обратиться к специалисту, который установит причины заболевания и назначит курс лечения.
Профилактика радикулита
В качестве профилактики радикулита рекомендуют проводить лечебную гимнастику (только не в период обострения). Это необходимо для укрепления мышц, которые снимут излишнюю нагрузку с позвоночника, создадут естественный мышечный корсет. Благоприятно для позвоночника плавание, но в этом случае необходимо избегать переохлаждения и резких движений. Целесообразна борьба с лишним весом, который увеличивает давление на позвонки. Тяжелую физическую работу лучше выполнять в корсете, стараться не поднимать тяжестей, не пребывать долго в наклонном положении.
Также важно следить за осанкой и правильным питанием. Прежде всего –уменьшить в рационе количество соли, увеличить поступление клетчатки (употреблять больше сырых овощей, свежих салатов). Готовить лучше на пару, избегая жирного, жареного, острого. Сладкое, кофе и крепкий чай по возможности тоже следует исключить. Полезен чеснок, сок лимона, бананы. Иногда радикулит обостряется из-за нехватки в организме витамина B12 – его и другие пищевые добавки желательно добавить в рацион.
Образование: В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».