Операция по замене хрусталика глаза
Замена хрусталика глаза
Операция по замене хрусталика глаза – это серьезное и технически сложное хирургическое вмешательство. Во время процедуры пациент находится в сознании. Успех проведенной операции во многом зависит от того, насколько точно пациент будет выполнять рекомендации офтальмолога. Несмотря на определенные сложности, замена хрусталика является единственным радикальным методом лечения катаракты и других заболеваний зрительного аппарата.
Операция проводится офтальмологами. Главным показанием к ее проведению является катаракта, то есть помутнение хрусталика. В основном заболевание поражает людей преклонного возраста, так как из-за процессов старения хрусталик теряет свою прозрачность. Причем некоторые лекарственные препараты, офтальмологические заболевания, вредные привычки и многое другое может ускорить этот процесс.
Катаракта развивается медленно. На начальных стадиях больные ощущают пелену пред глазами, по мере прогрессирования патологического процесса она становится более плотной. Ухудшается острота зрения, люди с катарактой становятся более чувствительными к свету.
Как проходит операция? Нужно ли соблюдать какие-то ограничения после операции? На эти и другие вопросы получим ответы в данной статье.
Показания и противопоказания
Замена хрусталика глаза нужна в следующих случаях:
- катаракта;
- вывих хрусталика;
- непереносимость очков и линз;
- астигматизм;
- пресбиопия;
- близорукость;
- ухудшение процессов аккомодации;
- возрастная дальнозоркость.
Имеется ряд противопоказаний к проведению рефракционной замены хрусталика:
- воспалительные процессы в зрительном аппарате;
- слишком маленькая передняя камера;
- отслоение сетчатки;
- сахарный диабет;
- гипертония;
- прогрессирующая дальнозоркость, сопровождающаяся маленькими размерами глазного яблока;
- перенесенный инсульт или инфаркт.
Подбор искусственного хрусталика
Перед выбором протеза для начала стоит определиться в нескольких моментах:
- на каком расстоянии пациент выполняет работу;
- как часто ему нужно переводить взгляд с одной точки на другую;
- согласен ли больной носить корректирующие средства в виде очков или контактных линз.
Для принятия взвешенного решения в первую очередь следует обратить внимание на физические свойства интраокулярных линз. Искусственные хрусталики отличаются по многим параметрам:
- форма;
- материал;
- светопреломляющие способности;
- жесткость;
- наличие фильтров.
В зависимости от количества фокусов интраокулярные линзы подразделяются на такие виды:
- Мульфокальные . С их помощью пациент способен фокусировать свой взгляд на предметах, которые находятся на ближнем, среднем или дальнем расстоянии. Такие линзы значительно облегчают возврат к привычному образу жизни и профессиональной деятельности. Если раньше после оперативного вмешательства требовалось ношение очков, то мультифокальные линзы исключают такую необходимость. Мультифокальный хрусталик имеют небольшой размер оптических зон, из-за чего страдает четкость зрения.
- Монофокальные . Данный тип обеспечивает четкость зрения лишь на одном расстоянии – или вблизи, или вдали. Монофокальные хрусталики обеспечивают четкое видение изображение, но они требуют дополнительного использования очков или контактных линз.
- Бифокальные обеспечивают фокусировку глаза на близлежащих и отдаленных предметах. В случае их применения нет необходимости в использовании корректирующих средств.
Также специалисты могут использовать торический хрусталик. Такой тип линз позволяет бороться с близорукостью, дальнозоркостью, а также астигматизмов. На внешней стороне линзы находятся ориентиры, с помощью которых хирург сможет разместить хрусталик наилучшим образом.
Подготовка и проведение операции
Устранение катаракты с заменой хрусталика – это серьезная процедура, требующая предварительной подготовки. Период между диагностикой и оперативным вмешательством должен быть максимально коротким. Врача следует обязательно поставить в известность относительно имеющихся заболеваний. Кроме того, вы должны сообщить специалисту о принимаемых лекарственных средствах.
За восемь часов до начала операции пациент должен исключить прием пищи. Чаще всего плановое хирургическое вмешательство проводится в утреннее время. На ночь можно принять какое-то успокоительное средство, например, пустырник.
В некоторых современных клиниках накануне операции с пациентами работает психолог, а также хирург, который знакомит пациента с этапами протезирования, а также оговаривает действия больного во время операции. Иногда пациентов просят смотреть в одну точку, не моргать и выполнять все команды. Важно не паниковать, а спокойно и быстро реагировать на требования специалиста.
Во избежание инфицирования за несколько дней до оперативного вмешательства больному закапывают капли с антибактериальным эффектом.
Внимание! Продолжительность операции составляет двадцать–тридцать минут.
Процедура проводится под местной анестезией и длится в пределах тридцати минут. При отсутствии каких-либо осложнений пациент на следующий день отправляется домой. Хирург проводит микроразрез стенки глазного яблока и удаляет помутневшую пленку. Устранение хрусталика проводится с помощью воздействия лазерного луча. После чего он меняет помутневшую пленку на интраокулярную линзу. Если катаракта поразила оба глаза, операция проводится сначала на одном зрительном органе и лишь через время процедура повторяется.
Период реабилитации
Период восстановления зрения длится около месяца. Врач детально объяснит, чего нельзя делать после операции. Первый этап восстановительного цикла длится семь дней. В этот период пациент уже начинает замечать значительные улучшения в функционировании зрительного аппарата, но организм еще остро реагирует на проведённую манипуляцию. Второй этап длится в течение месяца. Пациентам рекомендуется применять капли, носить очки, а также не нагружать органы зрения. И заключительный этап протяженностью в пять месяцев характеризуется полным восстановлением в работе зрительного аппарата.
Подробнее узнать о том, что рекомендовано больным в послеоперационном периоде, можно из этой статьи.
Во время реабилитации важно регулярно посещать окулиста и придерживаться некоторых ограничений, а именно:
- не поднимать тяжести;
- в первые дни важно контролировать количество потребляемой жидкости. Придется отказаться от газировки и алкогольных напитков;
- исключить занятия спортом;
- отказаться от посещения бани и сауны;
- ношение повязки в первые две недели;
- использование антисептических глазных капель;
- ежедневное промывание глаза стерильной водой;
- отказ от вождения автомобиля;
- во время приема душа нужно следить, чтобы брызги воды не попали в глаза;
- избегать наклонов, особенно это касается первых дней после операции;
- не давите прооперированный глаз и не трите его;
- не принимайте горячие ванны;
- в течение первой недели рекомендуется носить очки. Их необходимо будет каждый день мыть с мылом;
- исключить силовые тренировки, бег, прыжки, гимнастику, езду на велосипеде;
- спать лучше на спине. Категорически запрещено спать на боку, со стороны которого был оперирован глаз;
- старайтесь ограничить нахождение в задымленных или пыльных помещениях;
- ограничить работу за компьютером и просмотр телевизора;
- в первые несколько дней нельзя мыть голову.
Внимание! Постельный режим необязателен. Главное, избегать интенсивных физических нагрузок.
Быстрая и правильная реабилитация включает в себя следующие направления:
- правильное питание. Основу рациона должны составлять продукты, богатые витаминами и микроэлементами. Старайтесь больше употреблять овощей и фруктов;
- применение глазных капель. Пациентам могут назначаться дезинфицирующие, противовоспалительные средства, а также капли комбинированного действия;
- соблюдение режима;
- подбор корректирующих средств – линз или очков;
- своевременная консультация у окулиста.
Возможные последствия
Выделим осложнения, которые могут возникнуть после операции:
- вторичная катаракта, сопровождающаяся ухудшением зрительной функции;
- кровоизлияние;
- инфекционный процесс;
- повышение ВГД;
- разрыв задней капсулы;
- выпадение радужки;
- увеит, иридоциклит;
- астигматизм;
- отслоение сетчатки;
- отек роговицы;
- диплопия – двоение в глазах;
- размытое зрение.
Отдельно хочется сказать о вторичной катаракте, которая способна появиться после проведения операции. С чем это связано? Дело в том ,что во время хирургического вмешательства специалист не может удалить полностью все эпителиальные клетки хрусталика. В итоге они начинают поражать и имплантированную линзу, приводя к ее помутнению. Такое осложнение может развиться через несколько месяцев или даже лет.
Проявляется недуг в виде снижения остроты зрения, искажения и затуманивания. С целью коррекции этого состояния проводится прямая хирургическая операция или лазерное воздействие.
Для того чтобы избежать развития вторичной катаракты, очень важно после операции использовать метаболические средства, которые замедляют процессы помутнения хрусталика. Пациенты должны проходить регулярное диспансерное наблюдение у окулиста.
В раннем постоперационном периоде может появиться супрахориоидальное кровоизлияние. Чаще всего оно возникает у людей старшего возраста, у которых диагностирована глаукома, а также сердечно-сосудистые заболевания. При разрыве задней капсулы происходит потеря стекловидного тела, смещение хрусталика, а также развивается кровотечение.
Замена хрусталика также способна вызвать синдром Ирвина-Гасса. В группу риска по возникновению этого осложнения входят люди с увеитом, сахарным диабетом и влажной формой ВМД. Для борьбы с осложнением применяются кортикостероиды, ингибиторы ангиогенеза, нестероидные противовоспалительные средства.
Отзывы пациентов
Итак, замена хрусталика является уникальной операцией, которая поможет вернуть зрение. Это востребованная и популярная методика лечения, которая отличается своей доступностью и высокими показателями эффективности. Операция по замене хрусталика занимает лидирующие позиции среди других хирургических вмешательствах на органах зрения.
Замена хрусталика глаза. Операция и последствия
Содержание:
Естественный хрусталик у взрослого имеет вид двояковыпуклого прозрачного объектива, который расположен непосредственно за зрачком. Основная его биологическая функция заключается в преломлении поступающих световых лучей и их фокусировка на сетчатой оболочке. Однако в возрастном промежутке 40-45 лет он начинает постепенно мутнеть, становится непрозрачным и плотным. Среди провоцирующих факторов следует отметить: курение, травму, воздействие ультрафиолетового света, диабет и метаболические перестройки, вызванные медикаментозными препаратами, наследственную предрасположенность и особенности течения пренатального периода.
Замена хрусталика глаза
У больного манифестирует катаракта, которая способна привести к полной слепоте. Она не болезненна и не вызывает жжения или других подобных симптомов. Клиника сопровождается значительным ухудшением зрения и возникновением «туманной картинки», затрудняется четкое изображение мелких деталей. Вещи выглядят так, как будто они видны сквозь вуаль или туман. Контрасты и цвета со временем становятся менее четкими. Некоторые люди становятся гиперчувствительными к яркому свету солнца.
Это одно из немногих дегенеративных состояний, при которых микрохирургическая техника приводит к почти нормальному функциональному уровню.
На современном этапе развития медицины существует огромное количество медикаментов, предназначенных для консервативной терапии данной нозологии.
Замена хрусталика глаза – эффективный и признанный во всем мире способ избавления от помутнения. Большинство офтальмологических клиник ее осуществляют способом ультразвуковой факоэмульсификации. Благодаря своей эффективности и безопасности она признана как «золотой» стандарт в микрохирургии. Результат достигается в кратчайшие сроки, относительно без риска, нет потребности в длительной госпитализации или общей анестезии.
Кому показана замена хрусталика глаза
Измерение остроты зрения может служить руководящим принципом, но сроки проведения экстракции основываются на зрительных потребностях.
Любая стадийность помутнения;
Вывих и подвывих объектива;
Индивидуальная непереносимость корригирующих устройств;
Нарушение процессов аккомодации;
Дальнозоркость у пожилых.
Острый и хронический воспалительный процесс;
Маленькие размеры передней камеры;
Инсульт или инфаркт миокарда в анамнезе;
Выбор протеза
ИОЛ классифицируются по своей индивидуальной форме, материалу, светопреломляющей способности, степени жесткости и наличия УФ-фильтров.
Выделяют группы из акрилового или силиконового материала. Акриловые изделия делятся на несгибаемые или складываемые. Не складывающиеся типы изготовлены из полиметилметакрила. Складные акриловые импланты могут быть дополнительно разбиты на гидрофобные или гидрофильные. Все силиконовые линзы – складываются. Полезность гибких складывающихся устройств заключается в том, что их вставляют (щипцами) или вводят (системой инжекторов) через микроразрезы, обычно шириной 3,0 мм или менее.
Поглощающие ультрафиолет соединения (хромофоры) являются еще одним важным элементом оптического компонента. Они защищают ретину от УФ-излучения в диапазоне 300-400 нм.
Выпускаются ИОЛ однокомпонентные (полностью изготовлены из одного материала) или многокомпонентные (оптическая часть из одного источника, а петли из другого). Мощность определяется заранее с использованием формулы, основанной на кератометрии и измерении осевой длины.
Биосовместимое устройство обладает следующими свойствами: не вызывает реакции инородного тела, воспринимается окружающими тканями, хорошо совместим с капсульным мешком и обеспечивает удовлетворительные результаты в течение всего срока ношения.
Мультифокальные – происходит фиксация взгляда на предметах, которые находятся на ближнем, среднем и дальнем расстоянии. Они классифицируются как преломляющие, дифракционные или комбинированные. После их установки не нужны очки или контактные линзы, и они довольны результатом. Иногда наблюдается помутнение изображения и фотопические явления, как правило, из-за остаточных рефракционных ошибок;
Монофокальные – обеспечивают необходимую четкую картинку, но только на одном расстоянии – вблизи или вдали. Отрицательным моментом является то, что они требуют ношения очков и линз;
Бифокальные – формируют две фокусные точки для ближнего и дальнего расстояний, нет необходимости использовать корректирующие средства. Недостаток заключается в том, что промежуточная производительность часто ниже требований для таких действий, как использование компьютера или правильное восприятие приборной панели во время вождения.
Rumex, Великобритания – выпускает всю линейку современных имплантов, имеется антибликовая система, уникальная форма и покрытие уменьшают вероятность появления непрозрачности, полностью совместимы с окружающими структурами;
Rumex Alcon, США – «высокоинтеллектуальные» изделия характеризуются сверхтонкостью, их можно устанавливать в труднодоступные места, защищают от излучений, исключают аберрации;
Carl Zeiss, Германия – имеют двойную рефракцию, оснащены хорошей защитой от потери света, быстро подстраиваются под естественный диаметр зрачка.
Суть замены хрусталика глаза
Минимально инвазивное оперативное вмешательство выполняется под местной анестезией. Оно производится в амбулаторных условиях в «стационаре одного дня». В качестве обезболивающих средств закапываются капли.
Методика детально отработана и осуществляется с помощью импортной техники. Хирургия требует стабильного и адекватного мидриаза.
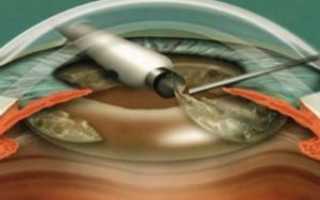
Процедура начинается с того, что хирург делает самогерметизирующийся разрез в стенке глазного яблока. Его длина обычно не превышает 2.6 мм. После этого разрушаются помутневшие хрусталиковые волокна под воздействием энергии ультразвука. Он превращает неполноценный орган в эмульсию, которая через зонд аспирируется. На свободное место устанавливается искусственная интраокулярная линза. Вязкоупругие устройства помогают поддерживать стабильность в камере и обеспечивают защиту эндотелия роговицы от рассеянной энергии.
Операция по замене хрусталика глаза
Продолжительность не более 30 минут, многое зависит от стадии болезни и плотности внутреннего ядра и внешней коры.
Выполнение микроразреза, разрушение ультразвуком мутного органа и аспирация фрагментированных масс;
Через микроразрез производится имплантация ИОЛ (в сложенном виде);
Аккуратное расправление имплантата и самогерметизация разреза.
Методика бесшовная, безболезненная и безопасная;
Местные анестетики обезболивают и не дают нагрузку на сердце;
Небольшие разрезы менее травматичны;
Можно устранять непрозрачность на самой ранней стадии;
Производится имплантация гибкого протеза;
Реабилитация короткая с минимумом осложнений;
Зрение возвращается практически сразу;
Раневая поверхность не зашивается.
Изменение зрения
Инновационное дробление легко переносится даже людьми в преклонном возрасте. Реабилитационный период протекает ровно с быстрым восстановлением, ограничения, как правило, сведены к минимуму. К своему привычному образу жизни индивидуум способен вернуться на следующие сутки.
После манипуляции наступает не только улучшение зрительного результата, но и уменьшение депрессивных симптомов, и значительное повышение качества жизни. Для полного восстановления оптической функции необходимо в среднем около одного месяца. Врач должен подробно объяснить пациенту, чего нельзя делать в послеоперационном периоде. Большое значение в восстановительном цикле имеют 7 дней, так как происходит постепенное улучшение функционирования оптического аппарата.
Как протекает реабилитация
Второй этап длится около одного месяца. Он также накладывает определенные ограничения. Обязательно контролируется количество и качество потребляемой жидкости, категорически запрещается употреблять газированные напитки и алкоголь, не рекомендуется заниматься спортом. Лучше всего отказаться от посещения бассейна, горячей бани или сауны, запрещается поднимать тяжести более 3 кг и водить автомобиль. В течение недели следует носить стерильную повязку, использовать выписанные врачом антисептические капли, аккуратно промывать глазное яблоко стерильной водой. Во время кратковременного приема душа окулисты рекомендуют соблюдать особую осторожность и не допускать попадания брызг воды на прооперированный участок. Постельный режим не назначается.
Сразу после выписки категорически запрещается: резко наклонятся вниз, тереть и красить веки, прыгать и бегать, принимать горячую ванну и душ, спать на боку где была произведена экстракция, длительно работать за компьютером или смотреть телевизор, мыть голову 2 суток.
Главное – избегать тяжелых физических нагрузок. Спать лучше всего на спине с приподнятым головным концом. Желательно максимально ограничить пребывание в пыльных и в прокуренных помещениях. Первую неделю прописывают носить очки, которые вечером тщательно моются мылом.
Стероидные агенты и нестероидные противовоспалительные препараты используются для профилактики и лечения бактериального воспаления. Антибиотики обычно назначаются для предотвращения различных офтальмологических инфекций, таких как эндофтальмит.
Для хорошей реабилитации очень важно соблюдать режим дня и правильно питаться, в рационе должно быть большое количество фруктов и овощей. Необходимо выполнять все предписанные рекомендации лечащего офтальмолога, применять специальные капли по рецепту, регулярно приходить на амбулаторный прием к специалисту.
Возможные осложнения
Ультрасовременная технология безопасна более чем для 95 процентов пациентов. В небольшом числе случаев, когда возникает серьезное осложнение, наиболее распространенным считается интраоперационный разрыв задней капсулы. Это провоцирует выпадение стекловидного геля и увеличивает вероятность отека цистоидного желтого пятна или отслоения сетчатки. Катастрофа устраняется лазерной капсулотомией. Наиболее разрушительным и нежелательным последствием считается эндофтальмит, частота которого в настоящее время значительно снижается благодаря применению внутрикамерных антибактериальных средств. Для микрохирурга наиболее важным шагом является предварительная оценка общего состояния пациента, прогнозирование ситуаций, определение лиц с повышенным риском и их надлежащее консультирование.
Среди неблагоприятных последствий следует отметить: размытое изображение, микрокровоизлияние, проникновение инфекционных агентов, повышение ВГД, полное или частичное выпадение радужки, сухость и отек роговицы, увеит, иридоциклит, астигматизм, диплопия и нечеткое визуальное восприятие.
Факторы риска плохих исходов включают: дегенерацию желтого пятна, диабетическую ретинопатию, непрозрачность / патологию роговицы, пожилой возраст, женский пол, предшествующую витрэктомию, предыдущую ретинальную отслойку, терапия альфа-блокаторами, сложные клинические случаи и интраоперационные проблемы. На результативность влияют умение, терпение и компетентность хирурга.
Стоимость операции (цены)
Цена операции в клинике имени Федорова определяется несколькими моментами: запущенностью недуга, диагностированными сопутствующими болезнями, видом и фирмой ИОЛ, типа экстракции.
Центр имени Федорова в Москве готов предложить услуги высококвалифицированных специалистов, а также полную диагностику и лечение на импортном оборудовании, индивидуальный подход по самым демократичным ценам.
Цены на некоторые услуги при замене хрусталика глаза:
| № | Название услуги | Цена в рублях | Запись на прием |
|---|---|---|---|
| 2008025 | Вторичная имплантация искусственного хрусталика второй категории сложности | 38 500 | Записаться |
| 2008024 | Вторичная имплантация искусственного хрусталика первой категории сложности | 32 000 | Записаться |
| 2008026 | Вторичная имплантация искусственного хрусталика третьей категории сложности | 44 000 | Записаться |
| 2008034 | Дисцизия задней капсулы хрусталика | 6 000 | Записаться |
| 2009007 | Имплантация факичной ИОЛ при астигматизме (без удаления нативного хрусталика) | 86 000 | Записаться |
| 2009002 | Имплантация факичной ИОЛ при миопии и гиперметропии (без удаления нативного хрусталика) | 76 000 | Записаться |
| 2008031 | Ленсэктомия при вывихнутом хрусталике второй категории сложности | 35 000 | Записаться |
| 2008030 | Ленсэктомия при вывихнутом хрусталике первой категории сложности | 30 750 | Записаться |
| 2008032 | Ленсэктомия при вывихнутом хрусталике третьей категории сложности | 43 250 | Записаться |
| 2008033 | Полировка задней капсулы хрусталика | 6 000 | Записаться |
| 2009001 | Ультразвуковая факоэмульсификация прозрачного хрусталика с имплантацией ИОЛ при миопии и гиперметропии | 66 750 | Записаться |
| 2008022 | Экстракция катаракты с имплантацией искусственного хрусталика второй категории сложности | 38 000 | Записаться |
| 2008021 | Экстракция катаракты с имплантацией искусственного хрусталика первой категории сложности | 33 750 | Записаться |
| 2008023 | Экстракция катаракты с имплантацией искусственного хрусталика третьей категории сложности | 42 000 | Записаться |
Операциями, связанными с исправлением близорукости, дальнозоркости, астигматизма, занимается рефракционная хирургия. Одним из ее основных методов.
Рефракционная замена хрусталика (ленсэктомия) – процедура, позволяющая восстановить зрение до идеальных показателей. Ленсэктомия – оперативное.
Рефракционная замена хрусталика или удаление неизмененной линзы иногда является хорошей альтернативой по сравнению с процедурой ЛАСИК или фоторефракционной кератэктомией для пациентов с пресбиопией и высокой степенью гиперопии (дальнозоркости).
Многие даже не знают о ее наличии ввиду нечеткой симптоматики. Умеренное ухудшение остроты зрения пожилые пациенты часто списывают на возрастные процессы.
Замена хрусталика глаза
Ухудшение остроты зрительного восприятия из-за помутнения хрусталика глаза может происходить в силу различных причин. Это могут быть возрастные изменения, заболевания или травматические повреждения. Медикаментозная терапия в таких ситуациях не оказывает позитивной динамики, и поэтому прибегают к операции по замене хрусталика глаза. Кроме этого, следует отметить, что операция по замене хрусталика является единственным методом восстановить зрение при катаракте.
Человеческий глаз это уникальная оптическая система, при помощи которой видимое изображение передается в головной мозг. Хрусталик выполняет функцию оптической линзы, и в норме у здорового человека он является прозрачным. Его помутнение снижает остроту зрительного восприятия, и человек начинает видеть отображаемые образы, как будто в тумане. Такое состояние при развитии катаракты, устраняют методом операции по замене хрусталика глаза.
В ходе операции происходит удаление изношенного хрусталика с вживлением искусственного импланта. Впоследствии функцию преломления света, с передачей на сетчатку глаза он берёт на себя.
Показания и противопоказания
Замена естественного хрусталика глаза на искусственную линзу выполняется по следующим показаниям:
Катаракта
Развитие катаракты вызывает уменьшение прозрачности естественной линзы. Операция по замене хрусталика глаза назначается, когда привычные методы коррекции (очки или контактная оптика) не улучшают остроту и качество зрения. Методика с проведением операционного вмешательства позволяет не допустить ухудшения зрения даже в случае перезрелой катаракты.
Пресбиопия
Пресбиопия (возрастная дальнозоркость) зачастую развивается в силу возрастных изменений, из-за чего оптическая линза становится плотной и не может обеспечить необходимую фокусировку. В этом случае пациент начинает испытывать трудности при рассматривании предметов находящихся вблизи (читать книгу, делать записи). После операции по замене хрусталика глаза зрение возвращается.
Астигматизм
Астигматизм это патология, при которой нарушается форма роговицы и хрусталика глазного яблока. Пациенту с таким заболеванием приходится, прищуривать глаза, чтобы изображение становилось четким. Прогрессирование патологии является показанием для установления искусственной линзы.
Близорукость
Положительный эффект от операции наблюдается как в случае высокой степени близорукости, так и если она проявляется с симптомом анизометропии, когда человек имеет отличие рефракции правого глаза от левого.
Травмы зрительных органов
Ранения проникающего характера предполагают установку интраокулярной линзы на место анатомического хрусталика глаза.
Оперативное вмешательство имеет ряд ограничений, из-за чего попадает под запрет в следующих случаях:
- при диагностике воспалительных и инфекционных процессов в зрительных органах (конъюнктивит, кератит, блефарит);
- недостаточно большой размер передней камеры глазного яблока;
- отслоение и разрыв сетчатки после операции могут стать причиной прогрессирования заболевания;
- рубцовые изменения роговичного слоя глазного яблока;
- глаукома в стадии декомпенсации (острый приступ);
- запущенные формы сахарного диабета;
- недавно перенесенный инсульт или инфаркт;
- все триместры беременности, и период когда женщина производит кормления грудью малыша.
Следует учитывать тот факт, что некоторые противопоказания не являются абсолютными. Так,например, при воспалительных процессах в органах зрения, по мере излечения от них, разрешается проводить операцию.
Подбор искусственного хрусталика
В медицинской терминологии искусственный хрусталик называют интраокулярной линзой. Они отличаются формой, материалом, особенностью преломлять свет, жесткостью и наличием фильтров. Правильный подбор искусственного хрусталика глаза может провести только офтальмолог изучивший полную картину болезни пациента и анатомические особенности.
Исходя из этих параметров, интраокулярные линзы имеют следующие разновидности:
Монофокальные интраокулярные линзы
Четкость отображения зрительной картинки за счёт использования монофокального вида искусственного хрусталика позволяет повысить качество зрения либо вблизи или на дальнем расстоянии. Относительным минусом этой искусственной линзы является то, что пациенту после операции не обойтись без дополнительного использования очков или контактной оптики.
Мультифокальные интраокулярные линзы
С помощью мультифокальных глазных имплантов пациент может вернуться к привычной жизни, и профессиональной деятельности, так как возвращается способность видеть отображаемые образы и предметы на ближнем, среднем и дальнем расстоянии. Четкое зрение обеспечивается небольшим размером оптических зон. Кроме этого, после проведённой операбельной терапии отпадает необходимость ношения очков.
Аккомодирующие интраокулярные линзы
Аккомодирующие интраокулярные линзы по своему принципу действия схожи с естественным хрусталиком глаза, но имею лишь одну оптическую зону и по свойствам схожи с монофокальными моделями ИОЛ. При применении этого типа линз для чтения и хорошей фокусировки пациенту могут понадобиться очки.
Основное отличие аккомодирующей линзы от монофокальной, это то, что линза может двигаться вперед и назад благодаря цилиарной мышце имитируя действие аккомодационного аппарата человека. Зачастую такой тип линз ставят людям кому важно хорошее зрение вдаль и на среднем расстоянии с высокой контрастностью изображения, но для зрения вблизи требуется применение очков.
Торические интраокулярные линзы
Торический вид искусственного хрусталика глаза успешно применяется в терапии близорукости дальнозоркости и астигматизма.
Интраокулярные линзы с желтым фильтром
ИОЛ линзы с желтым фильтром имеют высокую степень защиты от вредного воздействия ультрафиолетового света, но при замене искусственного хрусталика на этот тип линз может измениться сумеречное зрение. После замены хрусталика значительно улучшается цветопередача и контрастность изображения, увеличивается ясность зрения и уменьшаются блики.
Кроме этого при подборе интраокулярной линзы учитывается фирма-производитель. Это существенным образом влияет на цену и качество изделия. Самыми востребованными считаются линзы от брендовых Американских компаний (Акрисоф, Алкон), Английских (Райнер), Немецких (Human Optics и Carl Zeiss).
Подготовка к операции
Подготовка к замене искусственного хрусталика глаза планируется офтальмологом заранее и зачастую необходимо выполнить следующие рекомендации:
- проводятся все диагностические мероприятия по предписанию окулиста;
- офтальмолога ставят в известность о наличие сопутствующих патологий;
- пациенту необходимо сообщить, какие он принимает лекарственные формы для устранения симптоматики сопутствующих заболеваний;
- за 8 часов до оперативного вмешательства исключается приём пищи;
- на ночь разрешается принять успокоительные (настойка Пустырника или Валерианы);
- в некоторых случаях, перед операцией назначается курс антибактериальных капель.
Операции по замене хрусталика глаза
В ходе операбельной терапии соблюдается следующий алгоритм действий:
- Пациента размещают на операционном столе вверх лицом, и вводят местные анестезирующие препараты.
- После совершения нескольких проколов происходит вскрытие передней глазной камеры. Применение вакуум-экстрактора (отсоса) позволяет удалить содержимое хрусталика.
- В образовавшуюся полость вводится трубка, в просвете которой расположен протез в свернутом виде. Он расправляется непосредственно в камере.
- После манипуляции накладываются швы, и глаз промывается.
Виды операбельной терапии с введением интраокулярной линзы:
- Методика экстракапсулярной экстракции. В ходе операции через разрез удаляется поражённый хрусталик, но при этом остаётся его задняя капсула.
- Интракапсулярная экстракция. Хирургическое вмешательство происходит с выполнением большого разреза, после чего удаляется изношенный хрусталик и его капсула. Необходимо знать, что эти две методики являются травматичными, и имеют массу осложнений. Поэтому они производятся, когда помутнение хрусталика является значительным.
- Использование ультразвукового прибора в ходе операции методом Факоэмульсификации. Современная методика с минимальным рассечением передний глазной камеры. После введения наконечника прибора происходит дробление тканей хрусталика ультразвуковыми колебаниями, с последующим их извлечением. Заживление раны происходит в интервале от 2 до 4 часов, при этом шовный материал не используется.
- Применение лазера (по-другому лазерная факоэмульсификация). Основным положительным моментом в применении луча лазера является возможность дробление катаракт, с плотным ядром. Ультразвуковой метод в этом случае не приводит к положительному эффекту. Кроме этого операция отличается безопасностью, и коротким реабилитационным периодом.
Капли для глаз после замены хрусталика
Чтобы не допустить развития воспаления в зрительных органах после вживления искусственного офтальмологического импланта, и ускорить процесс реабилитации, производится назначение инстилляции глазных капель.
Их также применяют в следующих целях:
- в качестве профилактики от появления сухости слизистой глаза;
- для предупреждения развития патологий возникающих на фоне процесса воспаления;
- чтобы не спровоцировать ситуации с повышением глазного давления;
- для снятия повышенной нагрузки на зрительные органы.
С этой целью происходит назначение следующих видов глазных капель:
Витабакт
Обладает выраженным противомикробным действием, и отличается особой эффективностью к кокковой, грибковой и вирусной микрофлоре. Не имеет противопоказаний, за исключением, если один из компонентов препарата является аллергеном для человека.
Дикло-Ф
Устраняет посттравматические последствия, возникающие в послеоперационном периоде. Имеет выраженное анальгезирующее действие, и не допускает сужение зрачка.
Наклоф
Способствует устранению болевых ощущений после хирургического вмешательства. Служит профилактическим средством от возникающих процессов воспаления в результате поражения структур глазного яблока.
Индоколлир
Противовоспалительный эффект осуществляется за счёт воздействия на синтез простагландинов (именно они вызывают процесс воспаления). Но имеет обширный список ограничений по применению (бронхиальная астма, ринит в острой форме патологии с нарушением свертываемости крови).
Макситрол
Снимает симптоматику воспаления, обладает противомикробным и антигистаминным эффектом. В периоде после операции является не только профилактическим средством от развития инфекционных патогенов, но и снимает отечность тканей.
Тобрадекс
Основным преимуществом Тобрадекса является его возможность уменьшать проницаемость стенок сосудов, из-за чего уменьшается вероятность развития отека, и происходит быстрая адаптация к импланту.
Период реабилитации
Чтобы не допустить развития возможных осложнений в первый месяц после операбельной терапии возникает необходимость соблюдения следующих правил и рекомендаций:
- При необходимости (исходя из врачебных показаний) носить стерильную повязку;
- Применять антисептические растворы предписанные офтальмологом;
- Осуществлять гигиенический уход, ежедневно промывая глаз стерильной или кипяченой водой (применяя ватный тампон);
- Полное табу накладывается на употребление спиртных напитков;
- Не рекомендуется садиться за руль автомобиля;
- Ночной сон необходимо контролировать, не допуская положения на боку со стороны, где производилась операция;
- Ограничить подъем тяжестей превышающих вес 3 кг;
- На всём протяжении реабилитационного периода избегать наклонов;
- По максимуму ограничить зрительную нагрузку (чтение книг, работа за монитором компьютера, просмотр телевизора);
- Временно отказаться от спортивных занятий, и не допускать посещения бань, бассейна или сауны;
- Мыть голову разрешается по прошествии нескольких дней.
Возможные последствия после замены хрусталика
Осложнения и негативные реакции могут возникать как по причине несоблюдения рекомендаций, так и в случае врачебной ошибки.
Чаще всего они возникают в форме следующих проявлений:
- Отёк роговицы. Проходит самостоятельно, и не являются опасным симптомом.
- Развитие вторичной катаракты. Патологический процесс становится возможным, когда выбираются линзы из полиметилметакрилата. Этот материал вызывает формирование отложений,вследствие которых внедрённый имплант становится мутным. Для устранения этой проблемы прибегают к использованию лазера.
- Отслоение сетчатки. Возникает как последствие травматизации.
- Проникновение и рост инфекционных патогенов. Стерилизация инструментов, и назначение препаратов с антибактериальным действием позволяют снизить вероятность этого осложнения до минимума.
- Скачкообразное повышение давления внутри глаза. Опасность заключается в том, что если оставить эту проблему без внимания, в разы повышается риск развития глаукомы. В этом случае актуальным будет проведение инстилляций с помощью капель Азопт или Бетоптик.
Замена хрусталика глаза, это безусловный прорыв в медицине, так как после операции человеку возвращается возможность видеть окружающий мир без изъянов и искажений.
Новейшие технологии позволяют проводить хирургические вмешательства с минимальным повреждением мягких тканей, что существенно сокращает сроки реабилитационного периода.
Замена хрусталика глаза
Диагностика, Лечение
Катаракта – глазное заболевание, связанное с помутнением хрусталика глаза и вызывающее различные.
Диагностика катаракты в настоящее время не представляет сложностей. Однако стандартные офтальмологические.
В настоящее время методы вмешательства при катаракте совершенствуются. Понятия «начальная катаракта».
Международный центр охраны зрения использует прогрессивные методы терапии заболеваний органов зрения.
Центр глазной хирургии осуществляет различные экстракапсулярные методики операций по удалению катаракты.
Инновационная технология последнего поколения, обеспечивающая оперативное вмешательство на высшем.
Факоэмульсификация – это микрохирургическая операция по лечению катаракты, которая основана на бережном.
Хрусталик представляет собой прозрачное тело, которое располагается внутри глаза напротив зрачка.
Вторичная катаракта относится к поздним послеоперационным осложнениям катарактальной хирургии.
Под лечением вторичной катаракты понимается лечение заболевания, при котором происходит помутнение.
Одним из наиболее распространенных офтальмологических заболеваний является возрастная катаракта.
Наши преимущества
Соответствие международным стандартам ISO 9001:2015.
Сегодня это самая эффективная операция по коррекции зрения.
Пожизненная гарантия на качество проведенных операций.
Внедряются новые технологии и методики, приносящие стабильно успешный результат.
Акции и Скидки
* Предоставляемые скидки не суммируются
Хрусталик представляет собой прозрачное тело, которое располагается внутри глаза за радужкой. Это своеобразная природная линза, играющая очень важную роль в светопреломляющем аппарате и обеспечивающая четкость изображения.
Замена хрусталика может понадобиться тогда, когда по тем или иным причинам происходит помутнение или другие дегенеративные изменения данного органа зрения. Патология носит название катаракта.
В каких случаях требуется замена хрусталика
- Помутнение хрусталика глаза
Как правило, это возрастное дегенеративное изменение, ухудшающее зрение. В группу риска также входят пациенты, страдающие сахарным диабетом и другими хроническими заболеваниями, люди, перенесшие различные травмы глаз, облучение. - Нарушение преломляющих свойств оптической системы глаза
Неправильное преломление световых лучей оптическими структурами глаза делает изображение на сетчатке расплывчатым. При этом нередко прозрачность хрусталика сохраняется, а пациент может также страдать дальнозоркостью или близорукостью. Подобная клиническая картина резко негативно влияет на качество жизни, провоцируя невозможность водить автомобиль, невозможность работы за компьютером и т. д.
Внимание! Замена хрусталика при катаракте необходима, как только поставлен диагноз. Промедление может привести к полной необратимой потере зрения! К тому же, оперативное вмешательство на ранних стадиях протекает гораздо легче, как для пациента, так и для оперирующего офтальмолога.
Раньше операцию по имплантации хрусталика проводили только после созревания катаракты. Период ожидания замены обычно составлял более пяти лет. А результаты хирургического вмешательства были зачастую неудовлетворительными. С развитием офтальмологии появилось инновационное оборудование и передовые методики, позволяющие на сегодняшний день гораздо более эффективно решать данную проблему.
Противопоказания к замене
- Слишком маленькие размеры передней камеры глазного яблока.
- Тяжелая степень дистрофии сетчатки, когда высок риск ее отслоения.
- Уменьшение размера глазного яблока, осложненное высокой степенью дальнозоркости.
Операция по замене хрусталика в «Международном центре охраны зрения Игоря Медведева»
«Международный центр охраны зрения Игоря Медведева» предлагает свои высокопрофессиональные услуги в области терапии всего спектра глазных заболеваний. Что касается лечения катаракты, то мы обеспечиваем лучшие условия для замены тела хрусталика:
- помощь самых известных московских специалистов,
- точную диагностику,
- комфорт на всех стадиях лечения,
- приемлемые цены,
- гарантию безопасности и эффективности врачебных манипуляций.
Стоимость услуг
| Операция | руб. |
| Компьютерная факоэмульсификация с имплантацией гибкой мультифокальной ИОЛ Restor (США) (предоплата за 1 глаз 45 000) | 103 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой мультифокальной ИОЛ Lentis (США) (предоплата за 1 глаз 45 000) | 103 000 |
| Компьютерная факоэмульсификация с имплантацией мультифокальной торической ИОЛ Lentis (США) (предоплата за 1 глаз 70 000) | 128 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой мультифокальной ИОЛ Rayner M-flex (Англия) (предоплата за 1 глаз 33 000 ) | 91 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой торической ИОЛ Rayner (Англия) (предоплата за 1 глаз 20 000) | 78 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой торической ИОЛ Rayner (Англия) (в осложненных случаях, на единственном глазу) (предоплата за 1 глаз 20 000) | 88 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой торической ИОЛ Acrysoft IQ Natural (США) (предоплата за 1 глаз 23 000) | 81 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой торической ИОЛ Acrysoft IQ Natural (в осложненных случаях, на единственном глазу) (США) (предоплата за 1 глаз 23 000) | 91 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой мультифокальной торической ИОЛ Restor (США) (предоплата за 1 глаз 80 000) | 138 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой мультифокальной торической ИОЛ Rayner (Англия) (предоплата за 1 глаз 50 000) | 108 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой мультифокальной ИОЛ Zeiss Atlisa (Германия) (предоплата за 1 глаз 45 000) | 103 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой трифокальной ИОЛ Zeiss Atlisa (Германия) (предоплата за 1 глаз 60 000) | 118 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой мультифокальной торической ИОЛ Zeiss Atlisa Toric (Германия) (предоплата за 1 глаз 60 000) | 118 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой торической ИОЛ Zeiss At Torbi (Германия) (предоплата за 1 глаз 35 000) | 93 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой торической ИОЛ Zeiss At Torbi (Германия) (в осложненных случаях на единственном глазу) (предоплата за 1 глаз 35 000) | 103 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой трифокальной ИОЛ Panoptix Alcon (предоплата за 1 глаз 60 000) | 118 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой торической ИОЛ Panoptix Alcon (предоплата за 1 глаз 75 000) | 133 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой ИОЛ (производство США либо Англии) (по акции, без скидки) | 35 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой ИОЛ Rayner (Англия) асферическая | 58 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой ИОЛ Rayner (Англия) (в осложненных случаях, на единственном глазу) | 68 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой ИОЛ Acrysoft Natural (США) | 62 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой ИОЛ Acrysoft Natural (США) (в осложненных случаях, на единственном глазу) | 72 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой ИОЛ Acrysoft IQ Natural (США) | 73 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой ИОЛ Acrysoft IQ Natural (США) (в осложненных случаях, на единственном глазу), ИОЛ Alcon 3-х частная | 83 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой ИОЛ Tecnis (США) | 75 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой ИОЛ Tecnis (США) (в осложненных случаях, на единственном глазу) | 85 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой ИОЛ Zeiss (Германия) | 79 000 |
| Компьютерная факоэмульсификация с имплантацией гибкой ИОЛ Zeiss (Германия) (в осложненных случаях, на единственном глазу) | 89 000 |
Видео
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Как меняют хрусталик глаза лазером: ход и продолжительность операции?
Хрусталик глаза отвечает за фокусировку и зрение на различных дистанциях. При патологиях данной структуры глаза острота зрения резко падает. Одним из способов лечения является операция по замене хрусталика на искусственную линзу. Сегодня такая процедура осуществляется с помощью лазерных технологий.
В этой статье
Как работает хрусталик глаза?
Хрусталик, или прозрачное тело, выполняет функцию естественной линзы, преломляющей световые лучи, в результате чего формируется изображение на сетчатке. Человек при рождении обладает абсолютно прозрачным хрусталиком. Со временем он теряет свою эластичность и прозрачность, что сказывается на качестве зрения.
При различных офтальмологических заболеваниях замена хрусталика становится самым эффективным способом восстановить зрительные функции. Ранее такая процедура применялась в основном при катаракте, то есть помутнении хрусталика. Сейчас данная операция назначается и при других глазных болезнях.
Показания к замене хрусталика глаза
К замене природного хрусталика на искусственный врачи прибегают в следующих случаях:
- Катаракта. Хрусталик при этой патологии мутнеет, зрачок теряет свой черный цвет, что приводит к резкому ухудшению зрения, которое сложно восстановить с помощью средств коррекции (очков и контактных линз). Также хрусталик заменяют при перезрелой катаракте и при помутнении, сопровождающемся глаукомой.
- Вывих и подвывих прозрачного тела глаза.
- Пресбиопия или «возрастная дальнозоркость» — глазной недуг, при котором сложно различать мелкие предметы и детали вблизи. Происходит это вследствие физиологического старения организма. Хрусталик становится более плотным, ему сложнее изменять свою кривизну при фокусировке.
- Астигматизм — распространенный дефект рефракции, возникающий вследствие нарушения формы хрусталика, роговицы или глазного яблока. Человеку с таким диагнозом приходится постоянно щуриться, чтобы разглядеть предметы. Все кажется размытым, нечетким. Если астигматизм прогрессирует, а другие методы лечения не помогают, то замена хрусталика глаза становится единственной возможностью вернуть хорошее зрение пациенту.
- Близорукость. Сегодня практикуется процедура замены хрусталика и при миопии. Операция становится альтернативой стандартным методам коррекции. Зачастую она необходима при высокой степени близорукости, которая сопровождается анизометропией (значительное отличие рефракции правого и левого глаз).
Когда нельзя проводить операцию по замене хрусталика?
Перед операцией пациент проходит обследование, в ходе которого врач определяет, есть или нет противопоказания к процедуре. Существует ряд факторов, которые препятствуют назначению операции:
- воспалительные и инфекционные заболевания органов зрения: кератит, конъюнктивит, блефарит;
- маленький размер передней камеры глаза;
- отслоение, разрыв сетчатой оболочки;
- маленькое глазное яблоко, к чему приводит прогрессирующая дальнозоркость;
- отек, помутнение или рубцовое изменение роговицы;
- декомпенсированная глаукома — острый приступ глаукомы, сопровождающийся резким повышением внутриглазного давления;
- сахарный диабет и серьезные заболевания внутренних органов;
- инсульт или инфаркт, перенесенные в последние полгода;
- беременность и период лактации (будет вводиться анестезирующий раствор, который может попасть в плод).
Некоторые из этих противопоказаний являются абсолютными, например, диабет, они полностью исключают возможность провести замену хрусталика. Часть ограничений имеет относительный характер, то есть операция возможна, но после того, как будут созданы все условия (например, после излечения инфекционного заболевания).
Методы удаления и замены хрусталика
При всех способах замены природный хрусталик удаляется, а вместо него устанавливается интраокулярная линза (ИОЛ). Есть несколько методов удаления хрусталика:
- Экстракапсулярная экстракция. В ходе этой процедуры хирург убирает хрусталик, оставляя его заднюю капсулу. Вместо удаленного тела вставляется протез, искусственная линза.
- Интракапсулярная экстракция. Хрусталик удаляется полностью вместе с капсулой. Делается это через небольшой разрез на роговице.
- Ультразвуковая факоэмульсификация. Этот метод представляет собой процедуру введения в камеру глаза специального прибора — факоэмульсификатора. Он разрушает ультразвуком вещество прозрачного тела, превращает его в эмульсию, выводимую через трубочки. Задняя камера остается на прежнем месте и становится барьером между радужкой и стекловидным телом. Хирург полирует заднюю капсулу, снимая с ее стенок эпителий, после чего имплантирует туда ИОЛ. Этот способ удаления хрусталика вытесняет два предыдущих, так как он менее травматичен. Глаз заживает намного быстрее, чем после экстракции.
- Фемтолазерная факоэмульсификация. Данная процедура почти не отличается по технике выполнения от ультразвуковой факоэмульсификации, однако удаление хрусталика осуществляется лазером. Процедура является самой современной и эффективной. Она дает возможность восстановить зрение на 100%, не сопровождается осложнениями и не требует длительного восстановления. Узнаем, сколько операция длится, как она проходит, и могут ли возникнуть осложнения.
Замена хрусталика глаза лазером
Как происходит операция по замене хрусталика глаза с помощью лазера? Пациент приходит в клинику за час до процедуры. Его осматривает врач, который обеззараживает область вокруг глаза. Операция проходит по следующему алгоритму:
- пациент устраивается на операционном столе, его глаз фиксируется расширителем со специальной системой изолирующих щитков;
- анестезирующий препарат вводится в орган зрения;
- хирург делает микроразрез (роговичный, лимбальный или склеральный) и вводит через него рабочую часть лазерного аппарата;
- глаз заполняется вискоэластиком — вязкой жидкостью, необходимой для снижения колебаний стекловидного тела;
- через микроразрез делается круговой разрез (капсулорексис) передней капсулы хрусталика;
- энергией лазера разрушается структура прозрачного тела: сначала дробится его ядро, а затем обрабатывается кора хрусталика;
- остатки хрусталика выводятся аспирационной системой наружу;
- врач полирует внутреннюю поверхность задней капсулы, очищая ее от эпителиальных клеток;
- в очищенную заднюю камеру помещается в сложенном виде ИОЛ, которая сама расправляется и фиксируется;
- удаляются остатки Вискоэластика;
- глаз закрывается повязкой.
Наложение швов не требуется. Повязка будет находиться на глазу примерно два часа. После этого врач осмотрит прооперированного и отпустит его домой.
Вся процедура отображается на компьютере. Врач видит структуры глаза в трехмерном режиме. Практически весь процесс подготовки к удалению хрусталика и сама замена автоматизированы. Благодаря этому достигается высокая точность и снижается риск возникновения осложнений.
Какую линзу выбрать для замены хрусталика?
Интраокулярные линзы различаются по функциональным особенностям. Изготавливают их преимущественно из мягких материалов. Такие линзы можно скручивать в трубочки и имплантировать через очень маленькие разрезы. Раньше использовались линзы из жестких полимеров, применяемых при полостной хирургии, когда хирург делает большой разрез на роговице. В зависимости от диагноза подбирается линза с соответствующими функциями. Есть сферические и асферические ИОЛ, монофокальные, торические и мультифокальные линзы. Сферические устраняют аберрации низшего порядка (близорукость и дальнозоркость). Асферические позволяют предотвращать появление бликов и ореолов в вечернее время.
Лучшими являются мультифокальные торические ИОЛ. Они гарантируют человеку 100%-ное зрение, которого у него не было даже до возникновения глазной болезни. При желании можно выбрать линзу с защитными функциями. Она будет защищать глаз от вредных ультрафиолетовых лучей солнца. Такие линзы самые дорогостоящие. Как правило, врач предлагает несколько типов ИОЛ, из которых пациент выбирает себе подходящую, исходя из своих финансовых возможностей.
Сколько длится операция и послеоперационный период?
Операция длится примерно 20-40 минут. Все зависит от диагноза и от вида ИОЛ, который имплантируется пациенту. Процедура является полностью безболезненной и легко переносится пациентами. Иногда возникает фотофобия, которая очень быстро проходит. Через два часа после операции пациент может вернуться к обычной жизни. Врач даст ему соответствующие рекомендации. В период восстановления необходимо придерживаться ряда правил:
- есть можно не ранее чем через два часа после процедуры;
- пациенту необходимо обеспечить полный покой в течении суток;
- нужно тщательно соблюдать гигиену глаз;
- на протяжении месяца нельзя нагружать зрительный аппарат длительной работой за компьютером или чтением.
Также специалисты советуют не садиться за руль автомобиля в течении двух-трех недель. Прийти на осмотр необходимо уже на следующий день. Второй осмотр состоится через неделю, а третий желательно пройти через 14 дней. К моменту третьего посещения окулиста глаз должен полностью восстановиться.
Бывают ли осложнения после замены хрусталика лазером?
Несмотря на то, что удаление хрусталика лазером — это самый безопасный способ его замены, могут быть некоторые осложнения. Возникают они очень редко, примерно в 0,1% случаях. Есть два их вида: ранние и поздние осложнения. В числе ранних:
- Воспаление радужки и сосудистой оболочки. Это естественная реакция организма, как на любое оперативное вмешательство. Оно проходит самостоятельно через 1-2 дня.
- Повышение давления в глазу. Лечится каплями, а в тяжелых случаях приходится делать проколы.
- Кровоизлияния в передней камере глаза. Такое возникает в случае, если задета радужная оболочка, что бывает крайне редко;
- Отслойка сетчатки. Она может возникнуть в результате травмы.
- Смещение ИОЛ.
К поздним осложнениям относятся:
- Отечность макулярной части сетчатой оболочки (скопление жидкости в макуле), она лечится с помощью консервативных и хирургических методов.
- Вторичная катаракта. При удалении первичной катаракты задняя капсула хрусталика остается на месте. Иногда ее эпителиальные клетки начинают разрастаться, что снижает прозрачность интраокулярной линзы и ведет к ухудшению зрения. Лечится вторичная катаракта методом лазерной дисцизии. Врач удаляет с капсулы разросшиеся ткани эпителия и возвращает капсуле прозрачность.
Если соблюдать все рекомендации врача, то осложнений быть не должно. Вид операции и тип ИОЛ выбирает врач. От типа линзы зависит стоимость процедуры. На сегодняшний день она считается самой безопасной и эффективной и помогает вернуть зрение пациентам с очень тяжелыми глазными патологиями.