Вальгусная деформация стопы у взрослых лечение
Вальгусная деформация стопы у взрослых лечение гимнастика
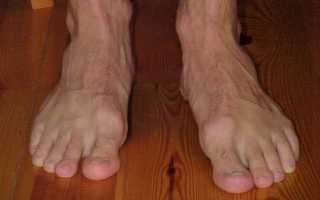
Hallux Valgus или вальгусная деформация первого пальца на ноге — отклонение его относительно других вовнутрь. Тогда как сустав у основания пальца увеличивается и воспаляется, начинает выпирать наружу. Образовавшаяся вальгусная деформация стопы у взрослых, шишка на ноге — одна из распространенных жалоб на сегодняшний день среди пациентов хирургов и ортопедов.
Обладателя шишки тревожит не только боль, но и сильный дискомфорт. Проблематичным становится подбор обуви. Поэтому вопрос — почему на ноге появилась шишка вызывает беспокойство. Так и лечение вальгусной деформации большого пальца без операции для многих актуален.
Лечение по народным рецептам приносит небольшое облегчение. Кремы, мази для этого могут снять боль ненадолго. Но ощутимого результата вы добьетесь при помощи ортопедических приспособлений.
Почему на ноге появилась шишка
Помимо распространенного продольного плоскостопия стопы, существует поперечное плоскостопие. Оно чаще всего и служит причиной изменения формы у большого пальца, вырастанию шишки. Косточки на ноге начинают беспокоить не сразу. Но по мере прогрессирования деформации.
Данный дефект называют — вальгусная деформация стопы или Халлюс вальгус. Провисание поперечного свода стопы мы не можем заметить, как продольное плоскостопие. Пока оно не начнет себя проявлять искривлением пальцев, шишкой большого пальца.
Также появляются боли чуть выше пальцев по подошве ноги у основания плюсневой кости стопы (так называемые натоптыши). Дело в том, что мышечная тетива постепенно ослабевает, свод стопы опускается. Амортизация стопы слабеет. Поэтому стопа как будто ищет дополнительные точки опоры и пальцы искривляются.
Поэтому первый палец отклоняется во внешнюю сторону, второй и третий пальцы приподнимаются в суставах. Таким образом распределяя нагрузку на стопу. То есть становятся молоткообразными или когтеобразными.
Боли в пальцах ног — это не только следствие поперечного плоскостопие. Но также могут провоцировать неприятные ощущения и обменные нарушения. В таком случае может диагностироваться подагра. Большой палец при подагре опухает и болит нестерпимо.
Причины вальгусной деформации стопы
▣ Наследственность. Если ваши родственники страдали от косточки на ноге, то высока вероятность, что она будет и у вас.
▣ Неудачный подбор обуви либо высокий каблук. Слишком узкие туфли сдавливают кости стопы и пальцев. При высоком каблуке нагрузка перераспределяется на передний отдел стопы — плюсневые кости. Что противоречит анатомически правильной установке ноги.
▣ Особенности строения соединительной ткани. Это определяет повышенную подвижность суставов. Что постепенно ведет к их деформации.
▣ Лишний вес способствует большой нагрузке на ноги, страдают все суставы. Значит риск вальгусной деформации или шишки высок.
▣ Нарушение в обменных процессах организма. Из-за артрита, подагры воспаляется суставная сумка пальца. Со временем сустав изменяется, образуется «шишка».
Лечение вальгусной деформации стопы
К сожалению, огромное количество людей, не смотря на обилие информации, до сих пор находится в заблуждении относительно причины вырастания косточки около первого пальца. Лечения халюс вальгуса стоп подразумевает несколько способов.
Шишка — это не нарост около пальца, который пытаются свести. Она не отпадет при лечении народными средствами. Это отклонение одной кости в суставе фаланги пальца относительно другой. Исправить, лечить вальгусную деформацию может только ортопед или хирург.
Операция по удалению шишки на ноге
Операция на «косточку» у большого пальца требует реабилитации после процедуры. Возможны несколько вариантов оперций с удалением кости, фаланги, плюсневой головки. Часто приходится формировать поперечный мышечный свод стопы. Чтобы эффект от хирургического вмешательства был долгим. И шишка не образовалась вновь.
После операции носят специальную обувь — ботинок Барука.
Специальная обувь с разгрузкой переднего отдела облегчит реабилитацию после операции. Опоры при ходьбе на область пальцев в такой обуви не происходит. Поэтому восстановление после операции происходит быстро.
Мазь от косточки на большом пальце ноги
Примочки, натирания, мази, травы и прочее просто снимут воспаление с шишки и уменьшат боль. Этого бывает достаточно для тех, кто страдает от болевых ощущений. Ведь приходится ограничивать передвижение.
Однако в размере вальгусная шишка не уменьшится от втираний. Домашними средствами можно снять воспаление сустава и боль. Но исправить искривление пальцев можно только используя ортопедические приспособления.
Поэтому начинать следует с ортопедического лечения. Ведь с операцией можно повременить.
Ортопедические вставки между пальцами ног
Стопы без нужных супинаторов и стелек подвергаются неправильной нагрузке.Но с помощью ортопедических изделий вы сможете приостановить вальгусную деформацию пальцев. Шишка уменьшится и со временем совсем пропадёт. Благодаря фиксаторам можно добиться правильного положения большого пальца ноги.
Лучше использовать несколько изделий, чтобы лечение было последовательным. Какие лучше подобрать приспособления для лечения шишки у большого пальца на ранних стадиях.
■ Корригирующий бандаж на палец
■ Силиконовые вставки между пальцами
■ Бурсопротектор с вставкой
Что делать при вальгусной деформации стопы
Даже если вы заметили незначительную по размеру «косточку» и она пока не болит, проверьте стопы. Всегда легче исправить проблему на раннем этапе. Не дожидайтесь прогрессирования роста шишки.
▩ Обратитесь к ортопеду. Следуйте советам специалистов, чтобы приостановить деформацию. Чем быстрее вы сделаете это, тем в более полной мере приостановите проблему.
▩ Желательно проверить ноги на падометре или плантоскопе. Возможно обнаружится комбинированное плоскостопие. А может и незначительная разница в длине ног. Что тоже ведет к разного рода патологиям стоп.
▩ Приобретите ортопедическую обувь. Комфортная правильная обувь позволит чувствовать удобство самой проблемной ноге. Очень много обуви ортопедической модной и современной. При этом никто не заставляет дам совсем отказаться от каблуков. Но пусть они останутся в вашей жизни только для случая «выхода в свет» и только со специально подобранными супинаторами или ортопедическими полустельками.
▩ Надевайте на ночь отводящий ортез или корригирующее приспособление. 6 месяцев минимум каждую ночь вы должны спать в нём.
В половине случаев деформация приостановиться, если она сильная. Либо исправиться до прежнего нормального положения, если средняя. Но результата быстрого ждать не стоит.
Вставая ночью, снимайте приспособление, иначе можете поскользнуться и сломать его. Возможны болевые ощущения, так что можете смазать шишку любым кремом для суставов.
▩ Закрепим результат ночной коррекции дневным приспособлением. Это вставка чаще силиконовая между 1-м и вторым пальцем ноги. Вставленная, она препятствует обратному неверному отклонению пальца. Дискомфорта скорее всего не доставит. Материал для вставки используется мягкий.
Ошибочно надеется, что только дневная межпальцевая вставка исправит шишку. Этого, к сожалению, недостаточно. Только комплексное использование всех изделий поможет убрать деформацию.
◩ Также всегда носите ортопедические стельки. Определить подходящую вам поможет специалист ортопедического салона или врач. Назначена может быть универсальная каркасная стелька с поперечным и продольным супинаторами. Или понадобиться индивидуальные ортопедические стельки, что несколько дороже.
◩ Не лишне к перечисленным средствам добавить массаж стоп. Это снимет напряжение, боль, улучшит циркуляцию крови. Хорошо если он будет ручным, но использовать удобно и массажные коврики. Аппаратные массажёры с несколькими режимами будут также удобны.
Не затягивайте с лечение шишек пальцев. Ведь вальгусная деформация хорошо поддаётся коррекции. При таком обилии ортопедических приспособлений легко вылечить косточку большого пальца.
Но прежде, чем начать лечение вальгусной деформации без операции самостоятельно, проверьте ноги у ортопеда.
Вальгусная деформация стопы у взрослых: лечение
Вальгусная деформация стопы – одна из самых неприятных и болезненных проблем человечества. Люди уже на протяжении многих лет пытаются побороть этот недуг и найти универсальный способ его лечения.
Помимо эстетической проблемы, человек испытывает боли в ногах, ему становится сложно подобрать удобную для него обувь, а в процессе ходьбы переживает тягостные ощущения.
Что такое вальгусная деформация стопы?
С научной точки зрения — это образование наростов на ногах, а точнее у основания большого пальца. Со временем подобное явление начинает «идти рука об руку» с болевыми ощущениями и препятствует нормальному передвижению человека.
При возникновении этой патологии поражаются такие структуры человеческого организма, как:
Следует отметить, что образовавшиеся искривления на ноге – это не единственные проблемы, с которыми приходится сталкиваться человеку.
Помимо всех этих неприятностей, возможно, развитие и таких болезней, как:
- хронические бурситы;
- внутренние сдвиги правой плюсневой кости;
- деформирующие артрозы;
- плоскостопие поперечного или комбинированного характера.
Деформирование стопы может быть унаследованной аномалией и лечению она поддается крайне сложно.
Однако медицина в силах предложить пациенту консервативные методы устранения этой проблемы, а при отсутствии положительных результатов ортопедами достаточно успешно проводятся хирургические вмешательства.
Причины возникновения
Немалое количество факторов становятся причиной отклонения от нормы, и среди них стоит выделить следующие:
- Наследственность. Мышечно-связочный аппарат может быть слабо развит с самого рождения. Отсюда возникает плоскостопие, вследствие которого и деформируется стопа.
- Наличие избыточных килограммов также может спровоцировать патологию стоп, так как ноги при этом испытывают очень сильную нагрузку.
- Остеопороз – заболевание, приводящее к изменению структуры кости.
- Плоскостопие. Почти что у каждого пациента, у которого обнаруживается плоскостопие, в дальнейшем выявляется и вальгусная деформация стопы.
- Ношение дискомфортной обуви. Многие женщины предпочитают носить красивую, пусть даже неудобную обувь, совсем не задумываясь о последствиях. А ведь именно такие действия могут спровоцировать развитие недуга.
- «Помехи» в эндокринной системе организма. С подобным состоянием нередко сталкивается человек в период резких гормональных изменений.
К примеру, такое зачастую случается с женщинами, которые находятся в интересном положении, в период климакса или колебаний менструального цикла.
Группы риска
Нынче плоскостопие – общеизвестный недуг, способный существенно изменить жизнь человека в худшую сторону.
Самый прискорбный и тягостный итог этой болячки – аномалия стопы и с ней может встретиться «лицом к лицу» человек в любом возрасте.
Однако согласно мнению ведущих специалистов существует определенная группа людей, которые более всего подвержены этому заболеванию.
Это женщины до 30 лет и люди, являющиеся представителями следующих профессий:
- учителя;
- продавцы;
- фотомодели;
- манекенщицы;
- рабочие, стоящие за станками;
- хирурги;
- парикмахеры;
- спортсмены, чья деятельность связана с прыжками и бегом.
Степени деформации стопы
Различают 3 степени:
- Первая степень. Для этой стадии характерно не ярко выраженное поперечное плоскостопие. Происходит искажение сустава, при котором угол изменения большого пальца стопы будет не менее 20 градусов.
- При второй степени поперечное плоскостопие приобретает более значимый характер. Происходит дальнейшее смещение сухожилий и угол деформации большого пальца равен 25-30 градусам.
- Третья степень заболевания характеризуется явным плоскостопием, и угол деформации пальца стопы превышает 35 градусов.
Опасность патологии
Как уже было упомянуто раннее, искажение стопы зачастую сопровождается рядом иных небезопасных заболеваний. Вследствие этого при возникновении любых, даже самых незначительных симптомов нужно обращаться к врачу.
При отсутствии соответствующей терапии стопа уже не будет справляться со своими основными функциями, что в дальнейшем чревато нарушением деятельности всего опорно-двигательного аппарата. В таком случае поражается позвоночник, тазобедренный и голеностопные суставы.
К самым распространенным трудностям, с которыми, возможно, человеку придется вести неустанную борьбу, следует отнести:
- варикозное расширение вен;
- артроз;
- сколиоз;
- сильные головные боли;
- возникновение пяточных шпор;
- разлад внутренних органов;
- поражения суставов;
- искажение пальцев.
Симптомы
Клиническая картина при вальгусной деформации стопы достаточно явная и не заметить появившиеся признаки невозможно, поэтому при их обнаружении есть смысл сразу же обратиться за помощью к специалисту.
Итак, признаки заключаются в следующем:
- явные болезненные ощущения при ходьбе;
- отечность ног;
- ощущение усталости в ногах;
- боли в спине;
- нарушения осанки;
- появление натоптышей и мозолей;
- изменение положения суставов большого пальца;
- боли в коленях;
- наличие припухлости и покраснения в районе большого пальца;
- нарушения в походке;
Диагностика
На первоначальном этапе диагностики предусматривается осмотр врача и установление стадии заболевания.
Врачебное исследование позволяет установить:
- состояние сосудов;
- упругость ступни в верхней области;
- состояние подошвенной поверхности;
- чувствительность ног;
- функциональность основной фаланги.
К диагностическим методам также относятся:
- рентгенография, определяющая произошедшие перемены в костной ткани;
- плантография – оценка всей ступни;
- компьютерный анализ.
Лечение у взрослых
Успешная терапия полностью зависит от правильно поставленного диагноза, поэтому очень важно обратиться к квалифицированному и очень грамотному специалисту.
Уже после постановления диагноза начинается лечение, которое потребует очень много времени, а пациент должен быть готов к соблюдению всех предписанных рекомендаций.
В данном случае предполагается 2 способа лечения:
Первый метод включает в себя:
- Ношение пациентом индивидуальной ортопедической обуви, применение супинаторов, особых стелек и шин. Что касается ортопедической обуви, то здесь она играет немаловажную роль.
Следует подчеркнуть, что она должна быть мягкой, с широким носком и иметь каблук не более 4 см. - Регулярное соблюдение всех прописанных физиотерапевтических процедур.
- Медикаментозное лечение, предусматривающее введение гормональных средств в суставную полость. Этот метод помогает устранить воспалительный процесс.
Ортопедические стельки
С помощью таких приспособлений, как ортопедические стельки, налаживается походка, исчезают болевые ощущения и значительно приостанавливается развитие патологического процесса.
Особо высокий результат стельки дают на раннем этапе заболевания. Однако помимо стелек в обувь устанавливается и супинаторы, основное действие которых направлено на исправление положения стопы.
Массаж
Массаж можно проводить и самому, но это не гарантирует получение скорого и результативного исхода. Для этого лучше обратиться к профессионалам, которые выполнят свою работу грамотно и успешно. Курс массажа в основном состоит из 10 сеансов, который желательно проводить один раз в несколько месяцев.
Гимнастика
Провести коррекцию стопы можно и при помощи специальной гимнастики, включающей в себя выполнение следующих несложных упражнений:
- ходьба на полупальцах;
- хождение по неровной поверхности;
- ходьба на внешней стороне стоп.
Физиотерапия
При проведении физиотерапевтических процедур результат дает ударно-волновая терапия. Она помогает улучшить циркуляцию крови на месте поражения, снять отечность и уменьшить боль.
Операция
Если деформация стопы прогрессирует, а вышеуказанные методы лечения не помогают, тогда возможен иной способ борьбы с недугом – это хирургическое вмешательство.
Оперативное вмешательство включает следующие способы:
- удаление нароста;
- фиксация сустава;
- пересадка сухожилий;
- имплантация суставов.
Народное лечение
Коррекция вальгусной деформации стопы возможна и в домашних условиях, не прибегая к применению медикаментов или особых процедур.
Среди народных средств лечения выделяют:
- Одуванчик. Его хорошо высушивают, а после заливают йодом в небольшом количестве. В таком виде средство должно настаиваться 3 дня, после чего наносится на пораженный участок.
- Прополис. Берется небольшой кусочек средства и наносится на косточку, после чего фиксируется повязкой.
Помимо этого к средствам народного лечения, не имеющих никаких противопоказаний и побочных эффектов, относят:
Профилактика
Патологического развития стопы можно избежать, если соблюдать несколько простых правил:
- Носить правильную и удобную обувь.
- Давать возможность как можно чаще отдыхать своим ногам.
- В летнюю пору ходить босиком по траве, гальке и песку.
- Соблюдать сбалансированное питание.
Вальгусная деформация стопы – это вовсе не конец света и даже если пациент услышал этот неприятный диагноз, не стоит отчаиваться и впадать в панику.
Нужно просто следовать предписаниям доктора и соответствующим правилам, тогда болезнь будет проявляться в меньшей степени и даст возможность наслаждаться жизнью.
Лечение вальгусной деформации стопы у взрослых: консервативные и хирургические методы
Стопа – небольшая часть человеческого организма, но достаточно важная. Она удерживает вес тела и позволяет передвигаться. Нижняя часть стопы называется подошвой или ступней. Верхняя часть носит название тыльной. Стопа имеет гибкую сводчатую конструкцию. Подвижность и гибкость обеспечиваются сочленениями стопы.
Стопе приходится постоянно испытывать значительные нагрузки, что приводит к различным ее патологиям. Одной из таких является плоско-вальгусная установка стоп. В Международной классификации болезней (МКБ-10) код у вальгусного плоскостопия следующий – Q66.6. Заболевание часто развивается в юном возрасте – у малолетнего ребенка, подростка. Вальгусная стопа по тем или иным причинам может образоваться у взрослых.
Строение стопы
Характеристика патологии
Вальгусное искривление стопы диагностируется, когда средний отдел стопы опущен, пятка развернута в наружную сторону и опирается на пол внутренним краем.
При такой постановке стоп со временем происходит деформирование большого пальца.
Патология может быть односторонней и двусторонней.
Вальгусные стопы
Причины
- Вальгусные стопы образуются, в основном, из-за врожденной дисплазии соединительной ткани. Она представляет собой системное заболевание, которое развивается в эмбриональном или постнатальном периоде из-за генных нарушений. Характеризуется дефектами волокон и основного вещества ткани, что ведет к расстройству саморегуляции на уровне ткани, органа и всего организма.
- Деформация стопы может образоваться из-за неправильной осанки.
- Может патология развиться и в результате прогрессирования поперечного плоскостопия.
- Следующая причина – травмы (разрывы связок и переломы костей).
- К патологии может привести остеопороз. Это заболевание костной ткани, в результате которого кости теряют свою прочность и становятся хрупкими. Оно протекает без внешних проявлений и обнаруживается, когда начинаются ломаться кости.
- Способствуют этому повреждению стопы болезни эндокринной системы. Среди них сахарный диабет. Он нарушает обмен веществ, что приводит к дефициту собственного инсулина и росту содержания сахара в крови. В списке эндокринных заболеваний находятся также заболевания щитовидной железы.
- Патология может развиться из-за ожирения, приводящего к повышенной нагрузке на стопы.
- Еще одна причина – обувь на высоком каблуке, неудобная обувь.
- Не исключается возникновение патологии при беременности из-за набора лишнего веса и гормональных изменений.
- К деформации может привести как длительная физическая перегрузка, так и иммобилизация стоп.
Такая обувь красива, но опасна
Группы риска
В данную группу входят взрослые люди, которые много времени проводят на ногах в силу своих профессиональных обязанностей. К ним относятся:
Ситуация усугубляется, если они стоят все это время в туфлях на шпильках.
Классификация
Существует две основные классификационные системы заболевания: в зависимости от происхождения и тяжести патологии.
Ориентируясь на причины болезни, выделяют следующие ее формы:
- Структурная форма определяется, если искривление появилось из-за врожденной патологии (вертикальное расположение таранной кости).
- Форма компенсаторная возникает, когда ахиллово сухожилие короче нормы, большеберцовая кость скручена во внутреннюю сторону, голеностопный сустав скошен.
- Статистическая форма возникает из-за негативного воздействия на стопы неправильной осанки.
- Травматическая форма, как понятно из названия, появляется после перенесенных травм.
- Форма рахитическая является результатом рахита – болезни, вызванной нарушением минерального обмена и образования костей.
- Спастическая форма является следствием малоберцово-экстензорных мышечных спазмов.
- Паралитическая форма может возникнуть после полиомиелита или энцефалита.
- Неправильное исправление косолапости может привести к гиперкоррекционной форме.
По тяжести заболевания выделяют три степени:
- легкую;
- среднюю;
- тяжелую.
- Первая степень фиксируется, когда свод стопы не опускается ниже 20 миллиметров, его угол не превышает 140 градусов. Заметного искривления стопы не видно.
- При средней степени высота свода понижается до 15 миллиметров, угол выше 140, но меньше 155 градусов. Наблюдаются признаки повреждения суставов.
- На последней степени высота падает до 10 градусов, угол больше 160 градусов. Видны четко выраженные симптомы артроза.
Симптомы
- Эта патология сопровождается чувством дискомфорта, болевыми ощущениями в мышцах стопы и голени. Особенно сильно они проявляются вечером.
- Постепенно формируется шаткая, неуверенная походка.
- Визуально стопа при осмотре выглядит уплощенной и искривленной.
- Выпирающая косточка в районе первого пальца натирается обувью, что вызывает покраснение, потертость, боль. Человеку становится сложно выбрать подходящую обувь, которая не причиняла бы неудобств.
- Когда болезнь запущена, ноги болят не только при передвижениях, но и в состоянии покоя.
Осложнения
При несвоевременном или неадекватном лечении заболевание может дать осложнения, которые могут значительно ухудшить качество жизни больного или сделать его инвалидом.
- Одним из распространенных осложнений является болезнь Дейчлендера. У этой патологии есть еще такие названия – маршевая стопа, болезнь новобранцев, маршевый перелом. Она развивается у солдат, особенно новобранцев, после усиленной строевой подготовки, продолжительных маршей и кроссов. Подвержены ей также люди, не обладающие достаточной физической подготовкой, но вынужденные подолгу стоять на ногах, таскать тяжести или ходить продолжительное время. Заболевание проявляет себя болями в области стоп, которые резко усиливаются при нагрузке и сопровождаются отеком стоп.
- Второе частое осложнение – хронический бурсит. При нём воспаляются бурсы или суставные сумки. Воспаление вызывает излишнее образование и накапливание в полостях бурс экссудата. Воспаленные суставы болят, отекают, кожа над ними краснеет, ограничивается их подвижность. Наблюдается локальное повышение температуры.
Х-образное искривление ног
- Среди других осложнений — искривление ног, укорочение одной из нижних конечностей, сколиоз.
Диагностика
Диагноз ставится по внешним признакам, которые выявляет врач при осмотре больного. Чтобы его подтвердить, проводятся такие методы обследования, как рентгенография, плантография и подометрия. При подозрении на остеопороз назначается денситометрия.
Рентгенография нужна, чтобы определить, насколько уменьшился свод, как изменилось положение относительно друг друга разных отделов стопы и костей предплюсны.
Плантография позволяет определить углы и другие параметры, чтобы сделать вывод о типе плоскостопия.
Подометрия позволяет оценить, как распределяется нагрузка на стопу.
По показаниям больного могут направить на консультацию к нейрохирургу, неврологу, эндокринологу.
Терапия
Когда есть вальгусная деформация стопы у взрослых, лечение консервативное не всегда эффективно.
- При выраженной форме показано оперативное вмешательство. Хирургические операции проводятся по показаниям (резекция и артродез таранно-пяточного сустава и т. д.).
- В более легких случаях исправлять деформацию стопы можно консервативными методами.
Помогает ношение специальной обуви с ортопедическими стельками, полустельками, накладками.
В качестве добавочного средства используется физиотерапия: озокерит, электрофорез, парафин и т. д., а также массаж и упражнения из комплекса лечебной гимнастики.
Что касается лекарств, то для снятия боли и отеков могут применяться нестероидные противовоспалительные препараты. С этой же целью можно лечиться народными средствами: использовать различные мази, делать ножные ванночки и т. д.
Полностью избавиться от этой патологии у взрослых трудно. Но чем раньше будет начато лечение, тем быстрее будет остановлено ее развитие.
Поэтому установка должна быть следующей: любые отклонения от нормы (дискомфорт при ходьбе, ломота в стопах после нее и т. д.) — повод для обращения к врачу.
Дополнительно узнать о трех степенях болезни можно из видео:
Больше узнать о массаже и ЛФК при данной патологии можно из видео:
Как лечить вальгусную деформацию стопы у взрослых: обзор средств и безоперационных методов
Вальгусная деформация стопы – это искривление плюснефалангового сустава большого пальца, палец отклоняется наружу, у основания образуется видимый нарост («шишка»). Выпирающая косточка на ноге ухудшает эстетический вид ступни. Если не начать лечить вальгусную деформацию стопы на первых стадиях заболевания, со временем появятся боли в ногах, усиливающиеся при ходьбе, возникнут артрозы, варикоз, плоскостопие.
Можно ли вылечить халюс вальгус без операции
Если деформация — врожденная патология, обусловлена наследственным фактором, бороться с ней проблематично, лечение понадобится длительное, основательное. В большинстве случаев изменения стопы у взрослых возникают при избыточном весе, ношении неудобной тесной обуви, эндокринологических болезнях, остеопорозе. Известный педиатр доктор Комаровский отмечает, что развитие плосковальгусной стопы провоцируют раннее принуждение к ходьбе, сильная нагрузка на неокрепший связочно-мышечный аппарат ребенка.
Вальгус легко предупредить в любом возрасте. Ранние стадии патологического искривления успешно поддаются коррекции консервативными методами, без хирургического вмешательства. Современная медицина располагает внушительным арсеналом всевозможных приспособлений для исправления деформаций стопы: шинами, ортопедическими стельками для обуви. Комплекс мероприятий, включающий массаж, лечебную гимнастику, физиотерапевтические процедуры, лекарственные препараты поможет остановить прогрессирование патологии, предупредить возникновение осложнений, сохранить здоровье пациенту.
К какому врачу обратиться
Обращение к доктору становится необходимостью, если вы заметили следующие симптомы:
- «пухнущую» косточку у основания большого пальца ноги;
- болезненность, покраснение выпирающего участка;
- отклонение пальца кнаружи;
- усталость ног;
- отечность нижних конечностей;
- появление мозолей и натоптышей на подошвах.
Проблемами стопы занимается врач-ортопед. Проводит первичный осмотр (определяет степень отклонения большого пальца, оценивает состояние сосудов, подвижность ступни, наличие подошвенных мозолей, болезненность сустава). Для постановки диагноза назначаются дополнительные методы обследования (рентген в трех проекциях, компьютерная плантография, МРТ).
Лечение без операции возможно только на I-II стадиях деформации, когда угол отклонения пальца не превышает 20 градусов. Хорошие результаты дает установка различных фиксаторов, ношение ортопедической обуви, ЛФК, медикаментозная терапия. Когда пальцы отклонены более, чем на 20 градусов, боль становится постоянной, нарушается походка, отмечается неподвижность выпирающего сустава, целесообразным будет оперативное вмешательство.
Существует несколько видов хирургических операций при вальгусе:
- Миниинвазивные – одномоментные чрескожные операции, через небольшой разрез удаляются костные разрастания (остеотомия), ушиваются сухожилия. Возможны при незначительных деформациях. Срок реабилитации длится около 3 месяцев. К малоинвазивным методикам относится лечение лазером. Под местной анестезией делается надрез на коже, лазерным лучом отшлифовывают костный нарост до нормальных размеров. Плюсы такой операции – бескровность, быстрота, заживляемость.
- Вальгус IV степени предусматривает серьезные вмешательства – имплантация сустава, пересадка сухожилий, артродез (наложение на кости скоб, фиксирующих положение). Реабилитационный период после операций длится от 3 месяцев до нескольких лет, исходя из тяжести заболевания.
В случае развития вальгусных деформаций у детей, обращение к врачу следует начинать с педиатра. Участковый детский врач наблюдает ребенка с момента выписки из роддома, сможет отличить функциональное плоскостопия от патологии. У грудных детей своды ступней выглядят плоско, продольный, поперечный изгибы формируются в процессе ходьбы до 12 летнего возраста. При некоторых заболеваниях (рахите, ДЦП) искривления в стопах происходят вследствие слабости костно-мышечного аппарата. Пациентам показаны дополнительные консультации невропатолога, реабилитолога, физиотерапевта.
Методы лечения вальгусной деформации стопы
Безоперационное лечение начальных стадий вальгусной стопы подразумевает сочетание нескольких методов, направленных на снятие воспаления в суставе, облегчение болевых ощущений, придание костям ступней анатомического положения. Следует исключить факторы, вызывающие прогрессирование болезни: избавиться от лишнего веса, носить удобную обувь на невысоком каблуке, ходить босиком, уменьшить нагрузку на ноги обладателям стоячих профессий (учителям, продавцам, парикмахерам). Условие выздоровления – неукоснительное соблюдение рекомендаций лечащего врача.
- Бандаж. Вальгусные шины, бандажи применяются для постоянного или ночного ношения. Изготавливаются из силикона, пластика, эластичных тканей. Представляют собой накладку, давящую на выпирающую косточку, фиксирующую большой палец в правильном положении. Бандаж уменьшает нагрузку на ступни, снимает боль, облегчает ходьбу, предохраняет кости от дальнейшего искривления.
- СМТ (синусоидально-моделированные токи) — метод физиотерапии, при котором на нижних конечностях с помощью повязок фиксируются электроды, электрический разряд проходит по мышцам, связкам голеней. Процедура безболезненная, безопасная. СМТ стимулирует нервные окончания, тонизирует ткани, улучшает кровообращение, снимает отечность.
- Лекарственные препараты. Медикаментозная терапия направлена на устранение болевых ощущений, воспалительных реакций, отечности. Назначают лекарства в виде таблеток, уколов, мазей, гелей. Используют нестероидные противовоспалительные средства – Ибупрофен, Кетанов, Диклофенак, Индометацин. При выраженном болевом синдроме рекомендовано внутрисуставное введение гормональных препаратов.
- Тутор, ортезы. Используются для жесткой фиксации конечности в нужном положении. Тутор обеспечивает суставу неподвижность, выполнен из прочного пластика. Различают 2 типа ортезов: безнагрузочные (в которых нельзя ходить, надевают на период сна), функциональные (рассчитанные на двигательную активность). Изготавливаются по индивидуальному слепку для конкретного пациента.
- В домашних условиях делают теплые ванночки для ступней. Воду нагревают до 37-38 градусов, длительность процедуры 15 минут. Состав лечебных ванночек может быть разным — солевым, йодным, хвойным, травяным. Продолжительность курса – от недели до двух.
Народные средства для уменьшения косточки включают примочки, компрессы с прополисом, скипидаром, глиной, нанесение на воспаленный участок йодной сетки, ванночки с отваром картофельной кожуры, раствором хозяйственного мыла.
К тепловым методам лечения относят обертывания ног с парафином, озокеритом. Комфортная температура обертываний улучшает микроциркуляцию крови, восстанавливает питание мышечной ткани, снимает усталость.
Снять излишнее напряжение мышц, укрепить связки помогут лечебная гимнастика, массаж нижних конечностей. Курсы массажа должны быть регулярными, состоять из 10-20 сеансов, повторяться через месяц.
Упражнения, восстанавливающие подвижность пальцев:
- ходьба на «носочках»;
- ходьба с упором на внешнюю часть ступни;
- перекатывание мячика стопой;
- захват мелких предметов пальцами ног.
Правила использования различных приспособлений
Ортопедические приспособления помогают остановить рост косточки на стопе, способны полностью вылечивать деформации, если соблюдать правила:
- Назначать, подбирать фиксаторы может врач после обследования, установления диагноза.
- Ортопедические стельки не носят одновременно с обычными, вложенными в обувь производителем.
- Оптимальная высота каблука – 2-4 см.
- Для комфортного размещения стельки, супинатора, размер обуви должен быть на размер больше того, какой обычно носите.
- Фиксатор не может в одиночку исправить деформацию, необходимо сочетать несколько видов терапии одновременно.
- Максимальный эффект достигается при жесткой фиксации ступни, отсутствии движения. Используйте бандажи ночного ношения.
- Санитарно-гигиенические нормы предполагают индивидуальное использование приспособлений, своевременную обработку, замену. Стельки, супинаторы необходимо менять не реже раза в год.
- Длительность фиксации увеличивают постепенно, первое применение не превышает одного часа.
- Под жесткие туторы надевайте носки, гольфы из натуральных тканей.
Возможные осложнения и противопоказания к безоперационному лечению
Противопоказания консервативного лечения вальгусной деформации:
- варикоз, тромбофлебит;
- наличие открытых ран на ступнях;
- непереносимость материалов, из которых сделан фиксатор;
- аллергия на применяемые лекарства.
С осторожностью назначают лечение больным сахарным диабетом, облитерирующим эндартериитом – стопы уязвимы, требуют бережного ухода.
К осложнениям относят усиление боли, нарушение подвижности ступни, искривление пальцев стопы, поражение коленного, тазобедренного суставов, изменение походки.
Несоблюдение рекомендаций может привести к прогрессированию болезни, когда останется только один путь решения проблемы – хирургический.
Вальгусная деформация стоп
В процессе жизнедеятельности у человека довольно часто появляются различные деформации стопы. Обычно мы привыкли видеть подагру – выступающую косточку большого пальца, но не менее подагры опасна и еще одна деформация – вальгусная стопа. Заметить ее довольно проблематично, если вальгус не является врожденным, а был приобретен уже в зрелом возрасте. Тем не менее вальгусная деформация стопы грозит пациентам развитием серьезных патологий, поэтому ее лучше всего диагностировать как можно раньше и сразу же начинать лечение.
Вальгусное плоскостопие является одной из самых частых патологий, которые встречаются в ортопедии. Противостоит ей варусная деформация, когда стопа искривлена наружу. Эти дефекты стопы провоцируют характерные икс-образные или о-образные конечности.
Причина в том, что вальгус распространен как среди детей, так и среди взрослых. Это лидер по деформациям стоп, который не является всего лишь косметическим дефектом. Вальгус подошвы может иметь серьезные последствия для пациента, страдающего таким отклонением. У взрослых, кроме вальгусной конечности, обычно искривлен и большой палец ноги. Он наклонен в сторону, а косточка резко выпирает наружу. Кроме этого, плоско- вальгусная установка стоп сочетается со следующего:
- деформирующий артроз в стопе;
- экзостозы головок плюсневых элементов;
- комбинированное плоскостопиехронический бурсит;
- поперечное плоскостопие.
Причины
Плоско-вальгусная стопа встречается преимущественно у женщин старше тридцати лет. Эта особенность связана с тем, что у женщин связочный аппарат в суставах более слабый, чем у мужчин, поэтому их подошва больше подвержена различным деформациям. Дополнительным фактором появления вальгуса является и ношение обуви на высоком каблуке.
Вальгусная деформация стопы у взрослых возникает по следующим причинам:
- плоскостопие – одна из самых частых причин, провоцирующих вальгус, а во многих случаях эти два заболевания являются сочетанными между собой. При появлении плоскостопия у человека происходит неправильное распределение нагрузки и появление вальгусной деформации – вопрос времени. Пациентам становится неудобно ходить, из-за перераспределения нагрузки ноги болят, поэтому люди ищут любые способы, чтобы снять напряжение. На время выворот ноги внутрь даже облегчает боль, но это и является первым шагом в формировании вальгусной подошвы;
- остеопороз – типичная причина многих патологий опорно-двигательной системы, в том числе и вальгусной стопы. При остеопорозе тело человека стремительно теряет кальций, поэтому кости становятся менее крепкими и не могут выдерживать нагрузку тела на стопу. Подошва становится более уязвимой, поэтому и появляются такие дефекты, как вальгусная стопа;
- спровоцировать появление вальгусной деформации стопы может лишний вес. Часто искривление стопы возникает у женщин во время беременности, если они набирают много веса, а также у людей в зрелом возрасте, если они резко полнеют. Стопы просто не выдерживают избыток веса и свод уплощается;
- генетический фактор – также является причиной появления вальгуса стопы. При этом сама генетика не предрекает появление вальгуса. У человека с генетическими проблемами появляется дефект сухожильно-связочного аппарата, что в большинстве случаев проявляется уже с детства. Из-за слабых связок стопы просто «плывут» при любой нагрузке, поэтому у человека в любой период жизни развивается вальгусная стопа;
- неправильная обувь – слишком узкая, или на высоких каблуках тоже может стать причиной вальгусной деформации ног. Очень часто в такой обуви пациент переносит нагрузку на передний край стопы, страдают фаланги большого пальца, а вот свод стопы при таком распределении нагрузки становится все ниже, и уже через некоторое время можно заметить ощутимую деформацию;
- эндокринные заболевания – одна из наиболее тяжелых причин появления вальгусной стопы, поскольку лечить придется не только искривление нижних конечностей, но и налаживать гормональный фон. При эндокринных патологиях существенно страдают связки, что и приводит к деформации;
- травмы стопы – еще одна причина появления вальгусного искривления. Если травмы сопровождаются разрывом сухожильно-связочного аппарата и раздроблением костей, участвующих в формировании свода стопы, то велик риск появления вальгусной подошвы даже после лечения травмы.
Кроме этих причин, непосредственно приводящих к развитию вальгусной стопы, предрасполагающими факторами являются и нервно-мышечные патологии. К таким можно отнести подагру, ревматоидный артрит, болезнь Дауна, паралич. Также стоит отметить, что вальгусная постановка стоп может быть и профессиональным дефектом. Ему подвержены спортсмены, модели, балерины. В последние годы медики стали часто регистрировать вальгус у людей пожилого возраста.