Ампутация пальцев стопы
Ампутация пальцев стопы
а) Показания для ампутации пальца:
– Плановые: удаление необратимо поврежденных вследствие ишемии, инфекции, травмы или злокачественной опухоли дистальных частей кисти (также справедливо и для пальцев стопы).
– Альтернативные операции: пограничная ампутация.
б) Предоперационная подготовка:
– Предоперационные исследования: возможна ангиография, рентгенологическое исключение остеомиелита.
– Подготовка пациента: периоперационная антибиотикотерапия при местных инфекционных процессах; контроль диабета.
в) Специфические риски, информированное согласие пациента:
– Расхождение раны
– Реампутация
– Боли в культе/фантомные боли в конечности
г) Обезболивание. Региональное обезболивание (спинальная, эпидуральная анестезия или блокада кисти).
д) Положение пациента. Лежа на спине, возможно использование подлокотника.
е) Оперативный доступ. Ступенчатый разрез с тыльным/ладонным лоскутом. Разрез в форме теннисной ракетки для ампутаций через пястно-фаланговый сустав.
ж) Этапы операции:
– Разрез кожи
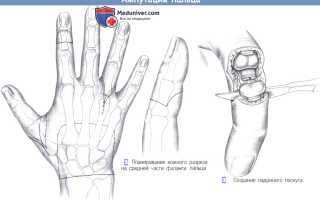
– Планирование кожного разреза на средней части фаланги пальца
– Создание ладонного лоскута
– Тендопластическое закрытие
– Закрытие культи кожей
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Мягкие ткани ступни/ладони обладают достаточной толщиной, хорошо кровоснабжаются, устойчивы к механической нагрузке и поэтому предпочтительны для создания лоскута.
– Ампутации должны быть настолько консервативными, насколько это возможно, особенно в отношении первого и второго пальцев.
– Ампутируя на метатарзальном уровне, избегайте, если возможно, полного удаления плюсны, чтобы сохранить стабильность свода стопы.
– Предпринимая экзартикуляцию большого пальца стопы, подумайте о частичной резекции первой плюсневой головки, если ее выступание создает риск изъязвления мягких тканей.
и) Меры при специфических осложнениях. В случаях распространенного местного инфекционного процесса возможен двухэтапный подход с вторичным закрытием раны или одноэтапный подход с введением бусинок гентамицина.
к) Послеоперационный уход после ампутации пальца:
– Медицинский уход: удалите дренаж на 1-2-й день. Оставьте швы в течение 2 недель. Разрешается перенесение веса ноги на пятку, если боль минимальна.
– Активизация: сразу же, возможно без нагрузки на ногу.
– Физиотерапия: помощь во время активизации.
– Период нетрудоспособности: зависит от общей ситуации и профессии.
л) Этапы и техника ампутации пальца:
1. Разрез кожи
2. Планирование кожного разреза на средней части фаланги пальца
3. Создание ладонного лоскута
4. Тендопластическое закрытие
5. Закрытие культи кожей
1. Разрез кожи. Расположение разрезов кожи для ампутаций или экзартикуляций пальца и для ампутаций кисти определяется анатомической ситуацией. Цель – формирование хорошо перфузируемых кожных лоскутов в форме рыбьего рта, которые используются для закрытия спилов кости. Ладонный лоскут подходит для ампутаций на уровне дистальной фаланги пальца.
Для экзартикуляций на уровне пястно-фалангового сустава рекомендуется разрез в форме рыбьего рта по соответствующей головке пястной кости. При экзартикуляциях на уровне пястно-фалангового сустава также удаляется соответствующая пястная головка, при этом диафиз пястной кости срезается косо для улучшения контура кисти, что обеспечивает приемлемый косметический результат. После ампутации всей кисти культя предплечья закрывается ладонным лоскутом.
2. Планирование кожного разреза на средней части фаланги пальца. Ладонный кожный лоскут создается при ампутациях на уровне средней фаланги пальца и должен распространяться в дистальном направлении настолько, насколько это необходимо для закрытия дефекта.
3. Создание ладонного лоскута. Разрез для экзартикуляции средней фаланги пальца выполняется так, чтобы оставить ладонный кожный лоскут и сухожилия сгибателя максимально длинными для хорошего закрытия культи.
4. Тендопластическое закрытие. Сухожилия сгибателя и сухожилие разгибателя сближаются над суставной головкой отдельными швами (3-0 PGA). Это обеспечивает хорошее тендо- и миопластическое закрытие культи.
5. Закрытие культи кожей. Культя закрывается ладонным кожным лоскутом. Закрытие должно выпол-няться без натяжения; кожные швы должны сопоставить кожу свободно. Линию швов не следует располагать с ладонной стороны (важно для сохранения полной чувствительности ладонной поверхности).
Экзартикуляция и ампутации пальца на диабетической стопе.
Экзартикуляция – операция заключающаяся в удалении всего пальца и дополняющаяся резекцией головки плюсневой кости (см. анатомию стопы).
Ампутация отличается от экзартикуляции тем, что часть пальца сохраняется, что в функциональном плане является наиболее предпочтительно.
Экзартикуляция (ампутация) пальца стопы – операция, выполняемая широким кругом специалистов. Подавляющее большинство ампутаций выполняется у пациентов с диабетической стопой. Несмотря на региональные различия, в большинстве стран эти операции выполняются общими, сосудистыми и ортопедическими хирургами (особенно теми, которые специализируются в хирургии стопы и голеностопного сустава).
Далее здесь мы будем рассматривать ампутацию и экзартикуляцию пальца в одном ключе, поскольку в хирургии диабетической стопы основные показания, осложнения и другие вопросы не касающиеся техники операции сходны.
Показания.
Выделяют три основных показания к экзартикуляции (ампутации) любой части тела, а именно:
- Гангрена
- Фатальные заболевания (например, пандактилит который может перейти во влажную гангрену и привести к высокой ампутации, отморожение 4 степени, злокачественные новообразования и т.п.)
- «Выключающие» заболевания, т.е. приводящие к полной утрате функции (например, как исход хронического остеомиелита), или ей препятствующие (например, выраженные нейропатические боли).
Перед любой ампутацией, врач должен убедиться, что основные заболевания пациента были компенсированы (то есть, должен “обратить вспять обратимое”). С грядущей ампутацией, этот шаг включает в себя такие меры, как гликемический контроль и выполнение реоваскуляризации при тяжелых макрососудистых поражениях, чтобы избежать ишемии.
Метод ампутации пальца ноги (экзартикуляция или ампутация) и уровень ампутации (часть или целая фаланга против плюсны) зависят от многочисленных обстоятельств, но в основном определяются степенью заболевания и анатомией поражения. При любой ампутации степень послеоперационной функциональной потери обычно прямо пропорциональна количеству удаленной ткани. Большой палец считается наиболее важным из пальцев ног в функциональном отношении. Тем не менее, ампутация большого пальца ноги может быть выполнена с небольшим функциональным дефицитом.
Противопоказания.
Основным противопоказанием для ампутации ноги является несформировавшаяся демаркационная линия, отделяющая здоровую кожу от мертвой ткани. В данной ситуации хирург не знает уровня ампутации, так как не выявлена зона адекватного кровоснабжения.
Если рассматривать ампутацию в более широком смысле, то ампутация любой части тела противопоказана, если это может привести к снижению качества и продолжительности жизни (не рассматривать ситуации когда на чаше весов находится жизнь человека). Однако, данное противопоказание не относится к ампутации носа.
Анатомия.
Из курса анатомии известно, что количество и общее расположение фаланг одинаково на руках и ногах. Большие пальцы имеют по 2 фаланги, остальные пальцы по 3.
Фаланги стоп отличаются от фаланг кистей только по размеру, при этом тело фаланг стоп меньше в длину, особенно в первом ряду и сжаты с боков.
Тело каждой проксимальной фаланги похоже на плюсневые кости, выпуклые сверху и вогнутые снизу. С одной стороны, головка фаланги немного вогнута для сочленения с соответствующей плюсневой костью, а головка с другой стороны представляет собой блоковидную поверхность для сочленения со второй фалангой.
Информирование пациентов.
Пациенты должны владеть информацией о возможных осложнениях после операции, профилактике и их лечения. Необходимо ознакомить пациента с патогенезом образования зон давления для предотвращения дальнейших проблем. Пациенты должны заниматься ежедневным самоконтролем кожи стоп. Необходимо направлять пациентов за помощью к ортопеду для правильного подбора обуви.
Использование толстых носков из хлопка и правильно подобранной обуви поможет предотвратить появление зон давления и возможное повреждение кожи стоп.
Предоперационная подготовка.
В индивидуальном порядке необходимо рассмотреть прием антибиотиков. Ниже приведены несколько вариантов комбинации лекарств:
- Цефазолин 1 г. внутривенно интраоперационно или
- Бензилпенициллин 1,2 г. каждые 6 часов в течение 24 часов
- плюс Метронидазол 500 мг. внутривенно во время операции, далее по 500мг каждые 12 часов в течение 24 часов.
- профилактика тромбоэмболии в соответствии с последними рекомендациями
Оборудование и препараты, необходимые для экзартикуляции (ампутации) пальцев ног:
- Диатермия.
- Повидон-йод, хлоргексидин или др. аналогичный анисептик.
- Зубатые крючки.
- Скальпель с лезвием №15.
- Распатор.
- Инструмент для резекции кости (кусачки Люэра, осциллирующая пила. ).
- Кюрретка.
- Хирургические и анатомические пинцеты и зажимы.
- Перевязочные материалы (включая марлю, смоченную раствором йода).
- В зависимости от конкретного метода может потребоваться дополнительное оборудование.
Анестезия и положение пациента.
Существует много вариантов анестезии, необходимо подбирать их индивидуально с учетом сопутствующих заболеваний. Зачастую для ампутации пальца применяется минимальная наркотизация в связи с наличием периферической нейропатии. Зачастую применяют местную анестезию, проводниковую или региональную. Спинальную или эпидуральную анестезию тоже момно использовать в зависимости от обстоятельств (с учтом антиагрегантной и антикоагулянтной терапии). Допускается общая анестезия.
Ампутацию пальца проводят в положении пациента лежа.
Послеоперационный период.
Необходимо обеспечить адекватную послеоперационную анестезию, но учитывая периферическую нейропатию, требования к анестезии обычно минимальны. Зачастую, после операции, болезненные ощущения минимальны, что позволяет приступать к ранней мобилизации. При наличие целлюлита с мобилизацией лучше не торопиться, у диабетических пациентов необходимо внимательно наблюдать за обеими ногами и образованием новых зон избыточного давления. Такие области давления появляются в результате изменения архитектуры оставшейся части стопы ( в зависимости от типа ампутации) или небольших изменений походки, оказывающих свое влияние на контралатеральную часть стопы. Необходимо ежедневно проверять состояние повязки и менять ее по мере необходимости.
Тактика подхода к экзартикуляции.
Перед ампутацией пальца ноги необходимо оценить состояние сосудисто-нервного пучка обеих конечностей, включающее дуплексное ультразвуковое исследование даже у пациентов с не прощупывающейся пульсацией. Возможно понадобится консультация сосудистого хирурга. Ампутация должна быть выполнена на правильно определенном анатомическом уровне, чтобы снизить риск повторных операций. После ампутации обязательно отправляется образец ткани на патогистологическое иссследование.
Техника операции экзартикуляции пальца.
Линии оперативного доступа (наиболее целесообразно выполнять на тыле стопы).
1 этап – выполнение ракеткообразного разреза
2 этап – мобиллизация плюсне-фалангового сочленения
3 этап – вычленение пальца из плюсне-фалангового сустава
Вид раны после удаления пальца с сохраненой головкой плюсневой кости
4 этап – резекция головки плюсневой кости
5 этап – удаление сухожилий
6 этап – при необходимости удаляются некротизированные ткани
Окончательный вид раны – в данном случае не ушивается в виду нарушенного магистрального кровотока
Возможные осложнения после ампутации пальца ноги:
- Недостаточный гемостаз. Может потребоваться повторное хирургическое вмешательство в виде коагуляции сосуда или перевязки. Избегайте тугих повязок с целью останоки кровотечения после операции, так как это может привести к ишемии тканей.
- Гематома, серома – скопление крови или жидкости.
- Проксимальная гангрена- возникает при недостаточной ампутации, и связана с рассогласованием между тем количеством артериальной крови, которое доставляется к тканям и тем, сколько ее необходимо тканям.
- Некроз лоскута ткани- связан с недостаточным кровотоком, возникающим при натяжении, которое нужно избегать.
- Незаживающая послеоперационная рана так же связана с недостаточным кровоснабжением и наличием инфекции.
- Столбняк – результат отсутствия профилактики от столбняка, ообенно после ампутаций, связанных с травмой.
- Фантомные боли возникают редко при ампутациях пальцев ног.
Смотреть также:
По теме:
© 2017-2019 Интернет – школа диабетической стопы. Все права защищены!
Информация размещенная на данном ресурсе носит образовательный характер, ни в коем случая не стремясь заменить собой прием врача. Для лиц достигших 18 лет.
Допускается перепечатка фрагментов статей с обязательной активной гиперссылкой на сайт.
Жизнь после ампутации конечностей: от видов и последствий операции до методов реабилитации
Потеря руки или ноги всегда тяжело переносится человеком как в психологическом, так и в физическом плане. Даже при длительном хроническом заболевании решение врача об ампутации часто становится шоком и для самого пациента, и для его родственников. Но даже в этом случае не стоит отчаиваться. Тысячи и миллионы людей ведут активную полноценную жизнь после ампутации. Они так же работают, любят, воспитывают детей и наслаждаются каждым новым днем.
Причины и показания к ампутации конечностей
Операцию по удалению конечности назначают при непосредственной угрозе для жизни пациента, когда все остальные методы лечения не дали результата.
К абсолютным показаниям для проведения ампутации относят:
- травматические ампутации конечностей — полный или частичный отрыв конечности в результате травмы;
- гангрена (отмирание) конечности из-за инфекции, обморожения, ожога, электротравмы, сосудистых заболеваний или диабета;
- сочетание повреждения кости, крупных сосудов и нервов, мягких тканей на значительном протяжении.
Относительные показания, при которых вопрос об ампутации решают индивидуально, с учетом состояния пациента:
- острая раневая инфекция — остеомиелит, тяжелая флегмона, тяжелый гнойный артрит;
- злокачественные новообразования;
- обширные трофические язвы, не поддающиеся лечению;
- деформация конечности, паралич, врожденный порок развития;
- сложная обширная травма конечности при неэффективности реконструктивной операции.
Наиболее частой причиной ампутации, помимо травм, становятся заболевания сосудов, которые приводят к ишемии и гангрене, осложнения сахарного диабета (трофические язвы и гангрена).
Например, атеросклероз сосудов нижних конечностей в 38–65% случаев приводит к критическому нарушению кровообращения (критической ишемии). В течение первого же года с момента установления диагноза критической ишемии у 25–50% пациентов развивается влажная гангрена, которая приводит к ампутации нижней конечности.
Не лучше и ситуация с сахарным диабетом. От 50 до 70% всех ампутаций в мире вызваны именно осложнениями этого заболевания: из-за нарушения кровообращения возникают незаживающие трофические язвы и гангрена. При сахарном диабете ампутация конечностей проводится в 10–20 случаях из тысячи.
Этапы операции
Ампутация состоит из нескольких этапов.
- На первом этапе консилиум врачей определяет уровень ампутации нижней или верхней конечности с учетом состояния пациента; берут согласие на операцию.
- Второй этап — уже в операционной. Пациенту дают наркоз, хирург начинает операцию, разрезают мягкие ткани. Сосуды перевязывают, нервные окончания обрабатывают так, чтобы они не попали в рубцовые спайки. Затем врач отсекает кость. Существует несколько методов обработки костного спила, которые позволяют предотвратить осложнения.
- На последнем этапе сформированная из мягких тканей культя закрывается кожными лоскутами. При этом рубец не должен находиться на опорной поверхности, которая будет испытывать основную нагрузку от протеза.
Реабилитация после ампутации конечностей не входит в этапы проведения операции, но является важным условием возвращения человека к нормальной жизни.
Уровень ампутации нижней и верхней конечности определяется индивидуально, с учетом объема здоровых тканей, таким образом, чтобы максимально сохранить функцию конечности, создать культю, пригодную к протезированию, предотвратить развитие фантомных болей и других осложнений.
В зависимости от того, как и когда будет реализован каждый из перечисленных этапов, в медицинской практике выделяют виды ампутации.
Виды ампутаций
По количеству операций:
- первичная;
- вторичная (реампутация).
По способу рассечения мягких тканей:
- Круговая. Кожа и мягкие ткани рассекаются перпендикулярно кости. Применяется редко, так как не позволяет создать полноценную культю. Используется при газовой гангрене, анаэробных инфекциях, при необходимости срочного проведения операции.
- Ампутация лоскутным способом (одно- и двухлоскутным). Применяется чаще всего. Этот способ позволяет создать нормально функционирующую и пригодную для протезирования культю.
- Ситуативный способ применяют при сложных травматических повреждениях в случае первичной ампутации.
По способу обработки костной культи:
- Надкостничный , при котором опил закрывается надкостницей.
- Безнадкостничный , когда надкостница удаляется с края культи.
- Костно-пластический способ , при котором опил кости закрывают фрагментом кости пациента. Это позволяет создать крепкую опорную поверхность культи.
По способу укрытия культи:
- Фасциопластический метод. Наиболее приемлем при ампутации верхних конечностей. В состав лоскута включена фасция пациента, подкожная клетчатка и кожа. Дает возможность точно смоделировать форму культи.
- Миопластический метод. В данном случае над опилом кости сшивают мышцы-антагонисты. Такой способ усложняет протезирование, так как сшитые мышцы перерождаются в рубцовую ткань.
- Периопластический метод. В состав лоскута включают надкостницу. В основном применяют при операциях у детей и подростков, так как способ дает возможность синостизирования костей голени в единый блок.
- Костно-пластический метод ампутации был предложен Н.И. Пироговым еще в 1852 году и до сих пор является непревзойденным по своим результатам. В состав лоскута входит фрагмент кости, покрытый надкостницей. Этот способ — лучший для создания опорной культи при ампутации нижней конечности.
Последствия ампутации конечностей
Если ампутация проведена правильно, выбран адекватный уровень удаления конечности, осуществлена профилактика инфекции, серьезных осложнений возникнуть не должно. Однако существуют последствия ампутации конечностей, с которыми приходится справляться многим пациентам.
- Болевой синдром. В первые дни после ампутации пациент испытывает боль в оперированной конечности. Тупая и тянущая боль сопровождает любую хирургическую операцию и возникает из-за повреждения мягких тканей. Через несколько дней боль притупляется.
- Отек — это нормальная реакция организма на оперативное вмешательство, повреждение, чужеродный материал (нити, скобы). Обычно отек сохраняется в течение первых недель после операции.
- Фантомные явления — тоже нормальная ситуация. Некоторое время после удаления конечности пациент может чувствовать ее. Фантомные боли могут появиться через несколько недель, месяцев и даже лет. Они могут возникать от прикосновений, изменения температуры или давления. Считается, что боли возникают из-за раздражения отсеченных нервных окончаний, образования невром, вовлечения нервов в рубцовый процесс.
- Контрактура — ограничение движения в суставе. Контрактура может быть вызвана нарушением техники операции, травмой сустава или действиями самого пациента. Длительная иммобилизация культи, отказ от активности могут привести к развитию контрактуры и дальнейшей невозможности протезирования.
Каждый день врач и медицинская сестра осматривают швы, проводят их обработку и снова забинтовывают оперированную конечность. Примерно через 5–7 дней убирают гипсовую повязку. В этот момент рубец на конечности еще очень нежный и тонкий.
После заживления рубца на культю надевают специальный компрессионный чехол. Это позволяет придать конечности нужную для протезирования форму.
Примерно через 12–15 дней пациента выписывают. Дома нужно каждый день осматривать культю на наличие воспаления или раздражения, проводить гигиенические процедуры. Следует создать для пациента доступную среду: убрать пороги и торчащие провода, о которые можно споткнуться, установить в ванной и санузлах поручни.
Примерно через 30–40 дней опасности инфекционных осложнений больше нет и можно сосредоточиться на реабилитации после ампутации конечности и освоении протеза.
Реабилитация
В задачи реабилитации входит:
- подготовка культи к протезированию;
- подгонка протеза под индивидуальные параметры человека;
- обучение жизни с протезом, возвращение человека к трудовой деятельности, создание условий для активного участия в социальной жизни.
Это может звучать парадоксально, но именно ампутация для многих становится началом новой активной жизни, новой карьеры, помогает найти свое призвание, встретить единомышленников и друзей. Стоит только посмотреть на паралимпийцев: людей, которые вовсе не считают отсутствие конечности своим физическим недостатком.
Реабилитацию после ампутации нижней и верхней конечности можно разделить на несколько общих этапов:
- Оценка состояния культи. Для использования протеза культя должна быть хорошо сформирована, иметь правильную форму.
- Подбор протеза. Подбор первого временного протеза можно начинать примерно через 6–8 недель после ампутации.
- Обучение жизни с протезом. Первые дни пользоваться протезом может быть очень сложно и даже больно. Но нельзя забрасывать тренировки. Через несколько дней проходит боль, появляются навыки пользования протезом.
- Тренировка самообслуживания. После ампутации важная цель для человека — восстановить навыки ухода за собой, не чувствовать себя беспомощным. Начать стоит с малого — научиться ходить по квартире с поддержкой, затем пробовать заняться привычными делами, гигиеническими процедурами и т.д.
- Адаптация окружающей среды. Как уже упоминалось, нужно создать больному доступную среду: положить необходимые вещи так, чтобы не нужно было тянуться к ним, установить опоры и поручни в квартире.
- Работа с психологом. Часто после такой тяжелой (и в психологическом плане — тоже) операции человек замыкается в себе, считает себя неполноценным, теряет смысл жизни. Работа с психологом поможет вернуть веру в себя, восстановить мотивацию, увидеть новые возможности и вернуться к активной социальной жизни.
- Работа на тренажерах. Для восстановления тонуса мышц, обучения работе с протезом и восстановления навыков ходьбы используются тренажеры, работающие по принципу биологической обратной связи (БОС). Система поддержки тела, такая как Vector, позволяет быстро восстановить конечности после ампутации.
- Физиотерапевтические процедуры позволяют улучшить кровообращение, восстановить тонус мышц культи, снять боль, уменьшить отек.
Государственные и частные реабилитационные центры предлагают комплексные программы для восстановления функции утраченной конечности и для психологической реабилитации. Нужно помнить, что ампутация — это не конец жизни, а лишь ее новый этап. И насколько полной и активной будет жизнь после операции, зависит не только от усилий врачей, но и от самого пациента.
Более чем у половины пациентов после ампутации конечности наблюдаются депрессивные состояния: у 52% — легкие, у 8% — тяжелые (по шкале депрессии Гамильтона). Это еще раз подчеркивает, насколько важны для больного посещение психолога или психотерапевта, а также переоценка межличностных отношений с близкими. В восстановительных центрах должны вести работу не только с пациентами, но и с их родными, обучая последних уходу за больным и умению поддержать человека в трудном положении.
Ампутация пальцев стопы
В клинике Fachklinik протезируют пациентов с травмами пальцев стопы. Чаще всего ампутации и протезированию подлежит большой палец, повреждающийся вследствие бытовой и рабочей травмы. Оснащение клиники качественными приборами и инструментами дает возможность проводить операции четко и безболезненно. Врачи клиники проходят повышения квалификации и изучают нововведения в хирургии и протезировании.
Показания для ампутации
При операции по ампутации пальцев стопы сберегательный принцип ставят на первое место по степени важности. Чтобы сохранить больше длины пальцевого сегмента врачи клиники Fachklinik используют современные типы кожной пластики. Учитывается при этом период будущего восстановления по окончанию реконструктивно-восстановительной операции на пальцах.
Показаниями для ампутации большого пальца стопы считаются:
- Необратимые последствия механического травмирования – размозжение и продолжительное сдавливание, отрыв пальца, костная раздробленность, сложная рана.
- Последствия термического травмирования в виде ожогов, отморожений и электротравмы. Врачи клиники учитывают развитие эндоваскулита и наличие трофических язв. Они влияют отрицательным образом на заживление материй.
- Опухоль стопы.
- Гангрена.
- Сильнейшая деформация после травмы, спровоцировавшая нарушений функций.
Реабилитации после ампутации пальцев стопы
Принципы реабилитации после ампутации пальцев стопы заключаются в том, что пациенту придется восстанавливаться долго. Вывод – операция прошла успешно, доктора клиники способны озвучить через полгода – год. До окончания указанного срока в ноге пациент может ощущать дискомфорт и легкую боль.
После выписки из клиники врачи дают пациенту советы по проведению восстановительного лечения. По желанию человека, он способен проходить терапию в клинике Fachklinik либо у личного семейного врача. Определить продолжительность реабилитации после ампутации пальцев стопы доктора способны, судя по характеру операции.
Обобщенными аспектами действий, направленных на восстановление, считают:
- прием обезболивающих препаратов для утоления сильной боли от операции. Боль проходит за 2 – 3 дня;
- клинику пациент покидает, пользуясь костылями (в зависимости от сложности операции в них нуждаются на протяжении 1 – 8 недель);
- первые трое суток после операции пациенту запрещено становиться на ногу. Ее нужно держать выше уровня тела. Ходить разрешается при острой надобности. Потом можно понемногу ходить, используя специальную обувь для переноса нагрузки на пятку;
- На протяжении полумесяца ходить нужно мало, а когда хочется присесть, ногу поднимают на стул;
- После ампутации пальцев стопы при сахарном диабете к проблемной зоне прикладывают холодный компресс до четырех раз в сутки. Он помогает не допустить осложнения и сильной отечности стопы. Чтобы не повредить кожу, к стопе прикладывают полотенце, а сверху – охлаждающий пакет.
Доктора тщательно следят за процессом затягивания раны в ходе совершения перевязок. Если все идет по плану – ногу перевязывают раз в неделю, а от швов избавляются через 17 -21 день после ампутации. С целью избежать формирования рубцов, доктора назначают применение специальных гелей типа Contractubex.
После ампутации пальцев пациентам назначают активную лечебную гимнастику.
Ухаживая за прооперированной стопой, участки, не покрытые бинтом, обрабатывают мокрой тряпочкой. Мыть стопу разрешено после полного затягивания раны. При фиксации пальцев при помощи металлических спиц, процедуру мытья откладывают до их удаления.
По окончанию периода ношения специализированной обуви пациенту разрешается пробовать плавать и кататься на велосипеде. Чтобы восстановить прежнюю ходьбу, стоит ходить с палками, прыгать и ездить на лыжах примерно спустя три месяца после операции. Нагрузка на ногу разрешена до момента возникновения болевого ощущения.
Переходить к привычной обуви советуют через 2-8 недель после ампутации. До исчезновения отечности и отсутствия болей носить придется мягкую обувь на пару размеров больше.
Ампутация пальцев стопы
Ампутация неизбежна только в случае полного омертвения сегмента конечности, когда фактически органа уже нет, погибли и кожа и мышцы и кости, а вторичная инфекция способна отравить организм
Ампутация для спасения жизни необходима в случае гибели всех мышц (например голени) при острой ишемии – ишемической контрактуре. Пустить кровь в ногу можно, но это приведен к всасыванию огроного количества токсинов и отказе почек и печени.
Экономная ампутация целесообразна при невозможности обеспечить функционирование опорной конечности в случае разрушения крупных суставов, гнойного расплавления костей. В этом случае выполняется наиболее функционально выгодная ампутация.
Мы сохраняем ногу при гангрене! Звоните 8 (800) 222 11 70 (по России бесплатно)
Уровень ампутации
Ампутация пальцев.
Ампутация пальцев проводится при их некрозе вследствие недостатка кровообращения или при гнойном распадеЧаще всего ее возможно выполнить уже после восстановления кровотока в стопе. Удаляются только омертвевшие пальцы и создаются условия для заживления раны вторичным натяжением. Если такая ампутация проводится на фоне диабетической влажной гангрены – рана не зашивается и заживает вторично. После ампутации пальцев функция ходьбы страдает мало. На фото представлен вид стопы после ампутации пальцев и пластики тыльной поверхности расщепленным кожным лоскутом.
Резекция стопы.
Резекция стопы (по Лисфранку, Шарпу или Шопару) – проводится после восстановления кровоснабжения в ноге или после стабилизации диабетического процесса в стопе. Она необходима при омертвении всех пальцев или переднего отдела стопы. Заживление после резекции стопы достаточно долгое, но в результате успеха сохраняется опорная функция ноги в полном объеме. после резекции стопы необходимо ношение специальной обуви, для предотвращения развития артроза голеностопного сустава, из за изменения нагрузки. Фотография стопы после ампутации по Шопару
Ампутация голени
Ампутация голени по Пирогову – костно-пластическая ампутация с хорошим функциональным результатом. Наша клиника с успехом использует этот великолепный способ ампутации при тяжелой гангрене стопы. Этот метод позволяет сохранить полностью опорную культю голени. В большинстве случаев, через 4 месяца пациент совершенно свободно может ходить на протезе без палочки. Сохраняется пяточная область. На фото показана культя после ампутации по Пирогову. Пациент ходит на рыбалку и охоту в специальной обуви.
Ампутация голени на границе верхней и средней трети. Сохранение коленного сустава является очень важным для последующей реабилитации. По нашим наблюдениям, все пациенты с зажившей культей голени вставали на протез и могли самостоятельно двигаться и даже работать. Техника ампутации голени должна быть виртуозной, только в этом случае можно гарантировать заживление культи. После ампутации голени достигается полная социальная реабилитация. Летальность при этой операции значительно ниже, чем при ампутации бедра. На фото ампутации голени демонстрируется возможность эффективного протезирования
Высокая ампутация (выше колена)
Ампутация бедра по Гритти
В нашей клинике применяется перспективный для протезирования метод ампутации при гангрене голени, если невозможно выполнить ампутацию голени. При этой ампутации сохраняется надколенник (“коленная чашечка”) и создается опорная, длинная и сильная культя, на которой применяется легкий протез без тазового крепления. Операция технически сложнее, чем простая ампутация бедра, но результаты протезирования значительно лучше и сопоставимы по реабилитации с ампутацией голени. Наша клиника имеет очень положительный опыт таких ампутаций.
Видео после ампутации бедра по Гритти
Виды ампутации
Ампутации могут выполняться по различным показаниям, иногда операцию надо выполнять срочно, иногда можно подождать. По срочности операции ампутации делятся на несколько групп.
- Экстренная “гильотинная” ампутация. Она проводится по жизненным показаниям, когда невозможно точно определить границу мертвых тканей. В этом случае нога просто пересекается выше видимых поражений. После стихания воспалительных явлений (5-10 дней) выполняется реампутация с целью формирования культи для последующего протезирования.
- Первичная ампутация ноги. Этот вид ампутации применяется при невозможности восстановления кровообращения в нижних отделах конечности. В нашей клинике в связи с развитием микрохирургии такой вид ампутации выполняется крайне редко, так как в абсолютном большинстве случаев удается восстановить кровообращение в пораженной стопе или голени.
- Вторичная ампутация выполняется после сосудистой реконструкции, как правило, на более низком уровне, либо при неудаче сосудистой восстановительной операции. Учитывая то, что новая нога не отрастает, всегда необходимо попытаться ее спасти, но победы бывают не всегда. В нашей клинике нередко делаются сосудистые операции специально для снижения уровня ампутации.
Программа реабилитации после ампутации
1. Экспресс формирование культи с помощью бинтования специальным бинтом или эластичным чехлом – 3 дня
2. Изготовление на 4 день временного протеза с помощью специального затвердевающего бинта по форме культи и механического устройства, предоставленного компанией “Орто-Космос”.
3. Тренировка физического состояния и ходьбы на временном протезе, которую осуществляет квалифицированный инструктор.
4. Уход за раной и снятие швов на 12-14 день после ампутации осуществляет врач-хирург, руководитель реабилитационного центра Милов Станислав Владимирович (+7 967 213 20 18)
5. После снятия швов мы можем отвезти пациента в компанию “Орто-Космос” для консультации и снятия мерок для первичного протеза.
Раннее протезирование
Ампутация, для сильных духом людей, не означает беспомощности. Передовые протезные предприятия в XXI веке прекрасно научились возвращать людям функцию ходьбы на высоком уровне. Наш партнер – компания “Орто-космос”, являетсяся одним из лидеров протезного ремесла в России. Наша клиника помогает пациенту научиться ходить на временном протезе через несколько дней или недель после ампутации.
Чтобы начать пользоваться протезом, научиться ходить и подниматься по ступенькам, нужны подвижные, гибкие мышцы. Из-за боли, гиподинамии и повреждений, ставших причиной ампутации, мышцы ослабевают, поэтому перед использованием протеза их необходимо укрепить. Вначале каждое упражнение следует выполнять по 10 раз за два-три подхода в течение дня. Во время выполнения упражнений нужно избегать задержки дыхания.
Протезирование культи стопы, культи голени и бедра
Так как при ампутации стопы теряется часть опорной поверхности, то необходимо для предотвращения перегрузки пятки, всю оставшуюся поверхность подошвы использовать под нагрузку. Каждый протез для культи стопы образует с обувью функционально единый комплекс поэтому протез стопы приспосабливают не только к культе, но и к обуви.
При ампутации в суставе Лисфранка можно обойтись без протеза, заполнив пустое пространство наполнителем, например, бумагой, ветошью или микропористой резиной. Все протезы заднего отдела стопы (ампутации по Сайму и по Шопару) в принципе охватывают всю голень вплоть до коленного сустава. Нагрузка приходится на конец культи и редко на головку большеберцовой кости.
Для протезирования культи голени используются несколько вариантов приемных гильз и креплений протеза к телу пациента.
Внутри приемной гильзы находится мягкостенный вкладыш из вспененного материала или полимерный силиконовый чехол, обеспечивающий комфорт культи.
Протез бедра реализует функциональные и косметические требования. Он может крепится на культе при помощи вакуумной системы и эластичного бандажа. Культю протягивают в гильзу при помощи чехла-протяжки, через вакуумное отверстие, далее за счет клапана в гильзе образуется вакуум, который и позволяет держаться протезу при помощи силиконового лайнера, система KISS. Плюс этой системы в том, что надеть протез можно сидя и протез не «крутиться» на культе в отличие от штыревого при помощи системы Seal-in фирмы Ossur. В этом случае используется силикон с мембраной и крепление происходит за счёт вакуума.
Прогноз после ампутации
Пациенты после высокой ампутации бедра умирают в течение года в половине случаев, если ампутация проведена у пожилых людей с сопутствующими заболеваниями. Среди больных, сумевших встать на протез летальность снижается в 3 раза.
После ампутации голени без реабилитации умирает более 20% больных, еще у 20% требуется реампутация на уровне бедра. Среди пациентов, освоивших ходьбу на протезе летальность не превышает 7% в год от сопутствующих заболеваний.
Пациенты после малых ампутаций и резекций стопы имеют продолжительность жизни аналогичную своей возрастной группе.
Необходимо всемерно снижать уровень ампутации!